กลุ่มอาการขาดเลือดของตา (OIS) เป็นโรคที่เกิดจากการไหลเวียนเลือดไปยังลูกตาลดลงเนื่องจากหลอดเลือดแดงคาโรติดตีบหรืออุดตันอย่างรุนแรง
มักเกิดในวัย 60 ปี อัตราส่วนชายต่อหญิง 2:1 ประมาณ 20% เกิดในตาทั้งสองข้าง
เส้นเลือดใหม่ที่ม่านตา (rubeosis iridis) ปรากฏใน 67% ของผู้ป่วย และทำให้เกิดต้อหิน ชนิดเส้นเลือดใหม่
มักถูกวินิจฉัยผิดว่าเป็นจอประสาทตาเสื่อมจากเบาหวาน หรือหลอดเลือดดำจอประสาทตาส่วนกลางอุดตัน และการเติมสารของคอรอยด์ ที่ล่าช้าในการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน เป็นกุญแจสำคัญในการวินิจฉัยแยกโรค
เนื่องจากอาจเป็นสัญญาณเตือนของโรคหลอดเลือดสมอง การทำงานร่วมกับแผนกอื่นจึงเป็นสิ่งจำเป็น
การพยากรณ์โรคทางสายตาในกรณีที่มี rubeosis ของม่านตา มักจะไม่ดี และต้องระวังการลุกลามไปเป็นต้อหิน ชนิด neovascular 9,16) .
กลุ่มอาการขาดเลือดของตา (Ocular Ischemic Syndrome; OIS) เป็นคำรวมสำหรับโรคตาที่เกิดจากการลดลงของเลือดไปเลี้ยงตาเรื้อรัง 1) สาเหตุส่วนใหญ่มักเกิดจากการตีบของหลอดเลือดแดงคาโรติดเนื่องจากหลอดเลือดแข็ง โรคอักเสบเช่น หลอดเลือดแดงอักเสบ Takayasu และหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ก็สามารถทำให้เกิดการตีบได้เช่นกัน
การลดลงของความดันเลือดไปเลี้ยงหลอดเลือดแดงจักษุเนื่องจากการตีบรุนแรงของหลอดเลือดแดงคาโรติดภายใน (ICA) หรือหลอดเลือดแดงคาโรติดร่วม (CCA) ทำให้เกิดความเสียหายต่อตาในด้านเดียวกัน ภาวะที่มีการลดลงของเลือดและความดันในหลอดเลือดแดงจักษุร่วมกับอาการทางตาและระบบประสาทเนื่องจากการอุดตันหรือตีบของหลอดเลือดแดงคาโรติดภายใน เรียกอีกอย่างว่า “กลุ่มอาการหลอดเลือดแดงคาโรติดภายใน” 5) เนื่องจาก OIS มีความเสี่ยงต่อการเกิดสมองขาดเลือด การทำงานร่วมกับแผนกอื่นจึงมีความสำคัญ
รอยโรคแบ่งออกเป็นสองประเภทตามลักษณะการเกิด:
รอยโรคขาดเลือดเฉียบพลัน : การอุดตันของหลอดเลือดแดงจอประสาทตา , โรคเส้นประสาทตา ขาดเลือดส่วนหน้า, ตามัวชั่วคราว รอยโรคขาดเลือดเรื้อรัง : เลือดออกบริเวณจอประสาทตา ส่วนปลาย, หลอดเลือดใหม่ที่หัวประสาทตา, ต้อหิน จากหลอดเลือดใหม่
อายุที่พบบ่อย : อายุเฉลี่ยประมาณ 65 ปี พบได้น้อยมากก่อนอายุ 50 ปีความแตกต่างทางเพศ : อัตราส่วนชาย:หญิง 2:1 พบในผู้ชายมากกว่าเนื่องจากอุบัติการณ์ของหลอดเลือดแดงแข็งและโรคหลอดเลือดแดงคาโรติดในผู้ชายสูงกว่าการเกิดในสองตา : เกิดขึ้นในสูงถึง 22% ของผู้ป่วย2) อุบัติการณ์ : ประมาณ 7.5 รายต่อล้านคนต่อปี9) อย่างไรก็ตาม อาจมีการวินิจฉัยผิดพลาดร่วมกับภาวะหลอดเลือดดำจอประสาทตาอุดตัน และจอประสาทตาเสื่อมจากเบาหวาน ซึ่งอาจทำให้ประเมินต่ำเกินไปความสัมพันธ์กับโรคเบาหวาน : ผู้ป่วยหลอดเลือดแดงคาโรติดภายในอุดตันมักมีโรคเบาหวานร่วมด้วย
ในผู้ป่วยหลอดเลือดคาโรติดอุดตันที่มีอาการ การเปลี่ยนแปลงของหลอดเลือดจอประสาทตา ที่มักไม่มีอาการพบได้ประมาณ 29% และบางส่วนพัฒนาเป็น OIS ที่มีอาการตามรายงาน 9)
Q
OIS เป็นโรคตาเดียวเสมอหรือไม่?
A
ประมาณ 20% เกิดในตาทั้งสองข้าง 2) มักเกิดขึ้นเมื่อการตีบเกี่ยวข้องกับหลอดเลือดคาโรติดทั้งสองข้าง ความรุนแรงแตกต่างกันไปตามระดับการตีบ การพัฒนาของหลอดเลือดเลี้ยงเสริม และการมีโรคหลอดเลือดทั่วร่างกาย
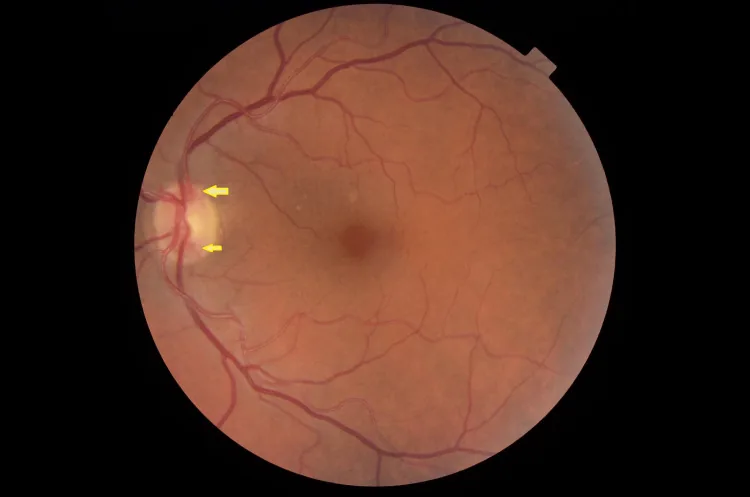
เส้นเลือดใหม่ที่หัวประสาทตาในกลุ่มอาการตาขาดเลือด Metry Y, et al. Optic Disc Neovascularization as the Only Sign of Ocular Ischemic Syndrome: A Case Report. Cureus. 2022. Figure 1. PM
CI D: PMC9636562. License: CC BY.
ลูกศรชี้ไปที่เส้นเลือดใหม่ที่จานประสาทตา ของตาซ้าย ซึ่งสอดคล้องกับเส้นเลือดใหม่ที่จานประสาทตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
OIS เป็นอาการทางตาของโรคทางระบบ ผู้ป่วยอาจมาพบแพทย์ด้วยอาการทางระบบมากกว่าอาการทางตา อาการที่ผู้ป่วยรู้สึกได้หลักๆ มีดังนี้:
การมองเห็น ลดลง4) .ตามัวชั่วคราว 9) เงามืดกระจายไปทั่วลานตาและคงอยู่ไม่กี่วินาทีถึงนาที สาเหตุหลักคือลิ่มเลือดอุดตันชั่วคราวในหลอดเลือดแดงจอประสาทตา ส่วนกลางหรือแขนงของมันปวดตา 9) เป็นอาการปวดตื้อๆ ต่อเนื่อง เกิดขึ้นบริเวณเหนือเบ้าตา ใบหน้าส่วนบน และขมับ อาการแย่ลงเมื่อยืนตรงและดีขึ้นเมื่อนอนราบ เรียกอีกอย่างว่า “angina ocular”อื่นๆ : มีรายงานอาการกลัวแสง ภาพลอย ภาพบิดเบี้ยว ภาพแสงวาบ และภาพซ้อน
ปวดตา
อาการปวดจากการขาดเลือดของ OIS อาจสับสนกับอาการปวดจากต้อหินทุติยภูมิ หากมีอาการปวดที่ไม่สามารถอธิบายได้ด้วยความดันลูกตา ที่เพิ่มขึ้นเพียงเล็กน้อย ให้สงสัย OIS ในผู้ป่วยสูงอายุ จำเป็นต้องแยกโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ออกด้วย
สัญญาณทางจักษุวิทยาของ OIS แบ่งออกเป็นส่วนหน้า ส่วนหลัง และเบ้าตา
ผลการตรวจส่วนหน้าของตา
รูกีโอซิสของม่านตา (Rubeosis iridis) : ลักษณะที่พบบ่อยที่สุดของส่วนหน้าดวงตา พบใน 67% ของผู้ป่วย7) ทำให้เกิดโรคต้อหิน ชนิดเส้นเลือดใหม่
ความผันผวนของความดันลูกตา : ในครึ่งหนึ่งของรูกีโอซิสของม่านตา ความดันลูกตา จะสูงขึ้น อีกครึ่งหนึ่งไม่สูงขึ้นเนื่องจากการผลิตอารมณ์ขันน้ำลดลงจากซิลิอารีบอดี
การอักเสบในช่องหน้าลูกตา : พบ flare และเซลล์เพิ่มขึ้น คล้ายกับม่านตาอักเสบ ร่วมกับซิลิอารีบอดี อักเสบ
ความผิดปกติของรูม่านตา รูม่านตา ขยายค้างหรือปฏิกิริยาต่อแสงช้า แสดงภาวะบกพร่องของเส้นประสาทนำเข้าสัมพัทธ์ (RAPD )
ลักษณะของส่วนหลังลูกตา
การตีบของหลอดเลือดแดงจอประสาทตา : หนึ่งในลักษณะแรกเริ่มของส่วนหลังลูกตาที่พบในการตรวจอวัยวะภายในลูกตา
การขยายของหลอดเลือดดำจอตา : หลอดเลือดดำขยายแต่มีการคดโค้งเล็กน้อย ซึ่งเป็นจุดที่แตกต่างจาก CRVO
เลือดออกในจอตาและหลอดเลือดฝอยโป่งพอง : พบเลือดออกแบบจุดและแบบปื้น และหลอดเลือดฝอยโป่งพองในบริเวณรอบนอกส่วนกลาง
อื่นๆ : จุดขาวคล้ายสำลี, จุดแดงเชอร์รี ่ (cherry-red spot), หลอดเลือดใหม่ที่หัวประสาทตา, การเต้นเป็นจังหวะเองของหลอดเลือดแดงจอตา, หลอดเลือดอุดตันจากคอเลสเตอรอล
Q
เหตุใดบางครั้งความดันลูกตาจึงไม่สูงขึ้นแม้มีรูกีโอซิสของม่านตา?
A
ใน OIS ภาวะขาดเลือดเรื้อรังทำให้การผลิตอารมณ์ขันน้ำโดยซิลิอารีบอดี ้ลดลง ดังนั้นแม้มีสิ่งกีดขวางทางระบายอารมณ์ขันน้ำจากรูกีโอซิสของม่านตา ความดันลูกตา อาจยังปกติหรือต่ำเนื่องจากการผลิตอารมณ์ขันน้ำที่ลดลง ดูรายละเอียดในหัวข้อ «พยาธิสรีรวิทยา»
สาเหตุหลักของ OIS คือการตีบหรืออุดตันของหลอดเลือดแดงคาโรติดจากภาวะหลอดเลือดแดงแข็ง ปัจจัยเสี่ยงต่อไปนี้มีส่วนเกี่ยวข้อง:
ภาวะหลอดเลือดแดงแข็ง (Atherosclerosis) : สาเหตุที่พบบ่อยที่สุด เกิดการสะสมของไขมัน พังผืดหนาตัว คราบจุลินทรีย์ (atheroma) และลิ่มเลือดในชั้น intima ของหลอดเลือดแดงขนาดใหญ่และขนาดกลางโรคเบาหวาน : ผู้ป่วยโรคหลอดเลือดแดงคาโรติดภายในตีบตันมักมีโรคเบาหวานร่วมด้วย.ความดันโลหิตสูง : ปัจจัยเสี่ยงทางระบบหลักที่ส่งเสริมภาวะหลอดเลือดแดงแข็ง.ภาวะไขมันในเลือดสูง การสูบบุหรี่ อายุมาก : ล้วนเพิ่มความเสี่ยงต่อโรคหลอดเลือดแดงคาโรติดโรคอักเสบ : กลุ่มอาการหลอดเลือดแดงใหญ่อักเสบ (Takayasu arteritis) และหลอดเลือดแดงใหญ่อักเสบชนิดเซลล์ยักษ์ (giant cell arteritis) อาจทำให้เกิดการตีบของหลอดเลือดแดงคาโรติด โรค Takayasu arteritis ทำให้เกิดการตีบตันจากการอักเสบของกิ่งก้านของส่วนโค้งของหลอดเลือดแดงใหญ่ และพบได้บ่อยในผู้ที่อายุน้อย (ผู้หญิงอายุต่ำกว่า 40 ปี) ซึ่งแตกต่างจาก OIS จากหลอดเลือดแข็งทั่วไป ส่วนหลอดเลือดแดงใหญ่อักเสบชนิดเซลล์ยักษ์พบได้บ่อยในผู้สูงอายุที่อายุมากกว่า 50 ปี และอาจมีอาการปวดกรามขณะเคี้ยว ปวดศีรษะ และกดเจ็บที่หลอดเลือดแดงขมับร่วมด้วย
หากระบบไหลเวียนเลือดเสริม (collateral circulation) ทำงานดี OIS อาจไม่เกิดขึ้นแม้ ICA จะอุดตันสมบูรณ์ ในทางกลับกัน หากระบบไหลเวียนเลือดเสริมไม่เพียงพอ OIS อาจเกิดขึ้นได้แม้ ICA ตีบเพียงประมาณ 50% 8,9) .
การวินิจฉัย OIS ทำได้โดยการรวมผลการตรวจทางตาและผลการตรวจทั่วร่างกาย การแยกความแตกต่างจากจอประสาทตาเสื่อมจากเบาหวาน และ CRVO มีความสำคัญเป็นพิเศษ
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน เป็นการตรวจที่มีประโยชน์มากที่สุดในการวินิจฉัย OIS
การเติมสารในคอรอยด์ ล่าช้า : ผลการตรวจหลอดเลือดที่จำเพาะที่สุด พบใน 60% ของตา OIS 9) โดยปกติการเติมสารในคอรอยด์ จะเสร็จสมบูรณ์ภายใน 5 วินาทีหลังจากสารทึบรังสีปรากฏ แต่ใน OIS จะล่าช้าอย่างเห็นได้ชัด นอกจากนี้ยังสะท้อนเป็น “เวลาการไหลเวียนของหลอดเลือดแดงแขนล่าช้า” ซึ่งเวลาที่สารทึบรังสีจากแขนถึงจอประสาทตา จะยาวนานขึ้นการยืดเวลาการผ่านของหลอดเลือดแดง-ดำจอประสาทตา : ผลการตรวจหลอดเลือดที่ไวที่สุด พบในตาสูงถึง 95% 9) และบางรายอาจล่าช้า 1 นาทีหรือมากกว่าการย้อมสีผนังหลอดเลือดจอประสาทตา : พบใน 85% ของกรณี 9) เกิดจากความเสียหายของเซลล์บุผนังหลอดเลือดเนื่องจากการแตกของสิ่งกีดขวางเลือด-จอประสาทตา ชั้นใน การย้อมสีหลอดเลือดแดงเด่นชัดเป็นพิเศษใน OIS และมีประโยชน์ในการแยกความแตกต่างจาก CRVO อื่นๆ : การเรืองแสงมากเกินไปของจานประสาทตา , จุดรับภาพบวม (ประมาณ 15%9) ), การไม่ไหลเวียนของเลือดในหลอดเลือดฝอยจอตา, และหลอดเลือดโป่งพองขนาดเล็ก
สามารถประเมินความผิดปกติของหลอดเลือดคอรอยด์ ได้ละเอียดยิ่งขึ้น ใน OIS จะพบว่าช่วงเวลาการไหลเวียนจากแขนถึงคอรอยด์ และช่วงเวลาการไหลเวียนภายในคอรอยด์ ยาวนานขึ้น เกิดบริเวณที่ขาดการเติมเนื่องจากหลอดเลือดฝอยคอรอยด์ อุดตัน
การตรวจคลื่นไฟฟ้าจอตา (ERG )/VEP : ใน OIS อาจพบความผิดปกติทางไฟฟ้าสรีรวิทยาตามระดับของภาวะขาดเลือด แต่การวินิจฉัยหลักคือการตรวจหลอดเลือดด้วยฟลูออเรสซีน และการประเมินภาพหลอดเลือดแดงคาโรติด9) VEP 14)
เพื่อประเมินการตีบของหลอดเลือดแดงคาโรติด ใช้การตรวจดังต่อไปนี้
วิธีการตรวจ ลักษณะ ความไวและความจำเพาะ อัลตราซาวนด์ดูเพล็กซ์หลอดเลือดแดงคาโรติด ตัวเลือกแรก ไม่รุกราน การตรวจหาการอุดตัน: ความไว 96%, ความจำเพาะ 100%11) MRA การตรวจวินิจฉัยเพิ่มเติมขั้นที่สอง การตีบ 70-99%: ความไว 95%, ความจำเพาะ 90% CTA สามารถประเมินโรคหลอดเลือดสมองพร้อมกันได้ ดีเยี่ยมในการจำแนกลักษณะของคราบพลัค
ความสัมพันธ์ระหว่างความเร็วซิสโตลิกสูงสุด (PSV) จากการตรวจอัลตราซาวนด์ดูเพล็กซ์ของหลอดเลือดแดงคาโรติดและอัตราการตีบของหลอดเลือดแดงคาโรติดภายใน (ICA) แตกต่างกันไปตามมาตรฐานของสถานพยาบาลและเงื่อนไขการวัด แต่แนวทางทั่วไปมีดังนี้ 11,12)
PSV 125–225 ซม./วินาที → ICA ตีบ 50–70%
PSV 225–350 ซม./วินาที → ICA ตีบ 70–90%
PSV > 350 ซม./วินาที → ICA ตีบมากกว่า 90%
ในการตรวจ Doppler สี รูปแบบการไหลย้อนกลับของหลอดเลือดแดงจอประสาทตา เป็นตัวบ่งชี้เฉพาะสำหรับการตีบหรืออุดตันของ ICA ข้างเดียวกันอย่างรุนแรง
OIS มักถูกวินิจฉัยผิดเป็นโรคต่อไปนี้
โรคที่ต้องแยกวินิจฉัย ความแตกต่างจาก OIS จอประสาทตาเสื่อมจากเบาหวาน มักพบร่วมกับสิ่งผิดปกตินอกเหนือจากเลือดออก เช่น จุดปุยฝ้ายและสารคัดหลั่งแข็ง ในการตรวจ FA : ไม่มีการย้อมสีหลอดเลือดแดง การรั่วจากหลอดเลือดดำเป็นหลัก หลอดเลือดดำจอประสาทตาส่วนกลางอุดตัน หลอดเลือดดำคดเคี้ยวชัดเจน ในการตรวจ FA : การรั่วจากหลอดเลือดดำรุนแรง อาจพบหลอดเลือดเลี้ยงทดแทน (หลอดเลือดรูปห่วง) ที่หัวประสาทตา
หากมีเส้นเลือดใหม่ที่ม่านตา และมุมตาแม้ว่าเบาหวานขึ้นจอประสาทตา จะมีระดับน้อย ควรสงสัย OIS และทำการตรวจฟลูออเรสซีน แองจิโอกราฟีและอัลตราซาวนด์หลอดเลือดแดงคาโรติด ควรสังเกตว่า OIS และเบาหวานขึ้นจอประสาทตา อาจเกิดร่วมกันได้
ในการแยก OIS ออกจาก CRVO ใน FA นั้น CRVO มีการรั่วซึมจากหลอดเลือดดำจอประสาทตา อย่างรุนแรง ในขณะที่ OIS การย้อมสีเนื้อเยื่อของหลอดเลือดแดงเด่นชัดกว่าหลอดเลือดดำ ใน CRVO อาจมีหลอดเลือดเลี้ยงร่วม (หลอดเลือดรูปห่วง) ที่หัวประสาทตา แต่ไม่พบใน OIS
Q
จะแยก OIS และเบาหวานขึ้นจอประสาทตาอย่างไร?
A
ใน OIS FA แสดงการเติมของคอรอยด์ ที่ล่าช้าและการย้อมสีเนื้อเยื่อหลอดเลือดแดงจอประสาทตา โดยมีการเปลี่ยนแปลงแบบเพิ่มจำนวนเล็กน้อย ในขณะที่เบาหวานขึ้นจอประสาทตา การรั่วซึมจากหลอดเลือดดำเป็นหลักและการเติมของคอรอยด์ ปกติ เนื่องจาก OIS และเบาหวานขึ้นจอประสาทตา อาจเกิดร่วมกัน หากมีเส้นเลือดใหม่แม้ว่าผลการตรวจอวัยวะภายในตาจะน้อย ให้พิจารณาการมีอยู่ของโรคทั้งสอง
การรักษา OIS แบ่งเป็นการรักษาทางศัลยกรรมสำหรับหลอดเลือดแดงคาโรติดตีบและการรักษาเฉพาะที่ตา6) .
การรักษาโดยการผ่าตัดสำหรับการตีบของหลอดเลือดแดงคาโรติดเป็นการรักษาที่แก้ไขสาเหตุเพื่อฟื้นฟูการไหลเวียนเลือดไปยังดวงตา ในกรณีที่มีการตีบของ ICA อย่างรุนแรงและมีอาการ ควรปรึกษาแพทย์ศัลยกรรมประสาทและศัลยกรรมหลอดเลือดเพื่อพิจารณาข้อบ่งชี้ของการผ่าตัดลอกคราบจุลินทรีย์ออกจากหลอดเลือดแดงคาโรติด (CEA) หรือการใส่ขดลวด โดยคำนึงถึงการป้องกันโรคหลอดเลือดสมองและการปรับปรุงการไหลเวียนเลือดไปยังดวงตา มีรายงานการปรับปรุงการไหลเวียนโลหิตของดวงตาและผลการตรวจทางไฟฟ้าสรีรวิทยาหลังการสร้างหลอดเลือดใหม่ 13,14)
สำหรับผู้ป่วยที่มีความเสี่ยงสูงต่อการผ่าตัด อาจพิจารณาการผ่าตัดต่อเชื่อมหลอดเลือดแดงขมับผิวเผินไปยังหลอดเลือดแดงสมองส่วนกลาง (STA-MCA bypass) เป็นทางเลือกในการรักษาแบบรุกล้ำ เป็นขั้นตอนการสร้างทางเบี่ยงเพื่อปรับปรุงการไหลเวียนเลือดในสมองในกรณีที่ยากต่อการทำ CEA หรือการใส่ขดลวดหลอดเลือดแดงคาโรติด และพิจารณาข้อบ่งชี้ร่วมกับแพทย์ศัลยกรรมประสาท
แสดงขั้นตอนการตัดสินใจรักษาเป็นลำดับ
การประเมินการตีบของหลอดเลือดแดงคาโรติด : ประเมินระดับการตีบและลักษณะของคราบจุลินทรีย์ด้วยอัลตราซาวนด์คอ, MRA และ CTAการทำงานร่วมกับอายุรแพทย์และศัลยแพทย์ระบบประสาท : พิจารณาข้อบ่งชี้สำหรับการผ่าตัด CEA หรือการใส่ขดลวดในหลอดเลือดแดงคาโรติด การรักษาทางอายุรกรรม เช่น การให้ยาต้านการแข็งตัวของเลือดและการขยายหลอดเลือดก็ได้รับการพิจารณาควบคู่กันไปด้วยกรณีที่มีรูกีโอซิสของม่านตา (rubeosis iridis) : ทำการจี้แสงทั่วจอประสาทตา (PRP ) เพื่อยับยั้งการผลิต VEGF จากจอประสาทตา ขาดเลือดกรณีต้อหิน ที่มีเส้นเลือดใหม่ : เริ่มใช้ยาลดความดันลูกตา หากควบคุมความดันไม่ได้ ให้พิจารณาผ่าตัดกรองหรือจี้จอตาด้วยแสงตามการทำงานของสายตาที่เหลืออยู่การรักษาเสริม : การฉีดสารยับยั้ง VEGF เข้าไปในน้ำวุ้นตา มีรายงานในระดับรายงานผู้ป่วยว่าทำให้เส้นเลือดใหม่หดตัวชั่วคราว (ไม่อยู่ในสิทธิประโยชน์ของประกัน) 15)
การจี้จอตาทั่วทั้งจอประสาทตา (PRP ) : ทำในกรณีที่มีเส้นเลือดงอกที่ม่านตา (rubeosis iridis) และต้อหิน ชนิดเส้นเลือดงอก (neovascular glaucoma) ช่วยยับยั้งการสร้าง VEGF จากจอประสาทตา ขาดเลือด และทำให้เส้นเลือดงอกฝ่อลงการฉีดยา anti-VEGF เข้าแก้วตา : การให้แอนติบอดีที่ยับยั้ง VEGF เข้าแก้วตาในระดับรายงานผู้ป่วยพบว่าทำให้เส้นเลือดใหม่หดตัวชั่วคราว (ไม่ครอบคลุมโดยประกัน)15) นอกจากนี้ยังมีประโยชน์เป็นตัวช่วยเสริม PRP เพื่อเพิ่มการมองเห็น เมื่อมีเลือดออกในแก้วตา การหดตัวอย่างคงที่โดยไม่มีการปรับปรุงการไหลเวียนเลือดของตาอย่างพื้นฐานนั้นยากที่จะคาดหวังการผ่าตัดต้อหิน : หากความดันลูกตา ไม่ลดลงด้วย PRP ให้พิจารณาการผ่าตัดกรอง หรือการจี้แสงที่ซิลิอารีบอดี ้ตามการทำงานของสายตาที่เหลืออยู่
การรักษาด้วยยาต้านเกล็ดเลือด : เริ่มต้นโดยร่วมมือกับอายุรกรรมเพื่อป้องกันโรคหลอดเลือดสมองการรักษาด้วยยาต้านการแข็งตัวของเลือด และยาขยายหลอดเลือดการจัดการปัจจัยเสี่ยงทางหลอดเลือดทั่วร่างกาย : ควบคุมความดันโลหิตสูง เบาหวาน และไขมันในเลือดสูง รวมถึงแนะนำให้เลิกบุหรี่การค้นหาภาวะลิ่มเลือดอุดตันจากหัวใจ : จำเป็นต้องประเมินภาวะหัวใจห้องบนสั่นพลิ้วด้วยการตรวจคลื่นเสียงสะท้อนหัวใจและการตรวจคลื่นไฟฟ้าหัวใจ
หลังการผ่าตัดฟื้นฟูหลอดเลือดแดงคาโรติด การทำงานของซิลิอารีบอดี อาจดีขึ้น ทำให้การผลิตอารมณ์ขันในน้ำฟื้นตัวและความดันลูกตา เพิ่มขึ้น การติดตามความดันลูกตา หลังผ่าตัดมีความสำคัญ
ในผู้ป่วยโรคหลอดเลือดแดงคาโรติดรุนแรงที่มีการไหลเวียนเลือดทางเลือกไม่เพียงพอ ความเสี่ยงของภาวะสมองขาดเลือดที่เกี่ยวข้องกับการตรวจหลอดเลือดอาจสูงกว่าปกติ
การฉีดยา anti-VEGF เข้าในวุ้นตา ไม่ครอบคลุมโดยประกัน และผลเป็นเพียงชั่วคราว จำเป็นต้องเข้าใจว่าไม่ใช่การรักษาที่ต้นเหตุ
Q
ยา anti-VEGF เป็นการรักษาที่ต้นเหตุของ OIS หรือไม่?
A
การฉีดยา anti-VEGF เข้าแก้วตา (intravitreal injection) สามารถทำให้หลอดเลือดใหม่ที่เกี่ยวข้องกับ OIS หดตัวชั่วคราว แต่ไม่ครอบคลุมโดยประกันและไม่ใช่การรักษาที่หายขาด ใช้เป็นตัวช่วยในการจับจอประสาทตา ด้วยแสงทั่วจอประสาทตา (panretinal photocoagulation) หรือเพื่อเพิ่มความชัดเจนในการมองเห็น ระหว่างที่มีเลือดออกในแก้วตา การรักษาที่หายขาดสำหรับ OIS คือการผ่าตัดฟื้นฟูการไหลเวียนของหลอดเลือดแดงคาโรติด (เช่น CEA) และการหดตัวอย่างคงที่ของหลอดเลือดใหม่นั้นยากที่จะคาดหวังได้หากไม่มีการปรับปรุงการไหลเวียนเลือดของตา
การเกิดโรค OIS เกี่ยวข้องกับความไม่เพียงพอของการไหลเวียนเลือดทางอ้อม (collateral circulation) ระหว่างระบบ ICA และ ECA หรือระหว่าง ICA ขวาและซ้าย การพัฒนาของการไหลเวียนเลือดทางอ้อมมีความแตกต่างกันมากในแต่ละบุคคล และเป็นปัจจัยสำคัญที่สุดประการหนึ่งที่กำหนดการเกิดโรคและความรุนแรงของโรค
ในตา OIS การไหลเวียนเลือดหลังลูกตาลดลง และเกิดการไหลย้อนกลับของหลอดเลือดแดงจักษุ (ophthalmic artery) 10) หลอดเลือดแดงจักษุทำหน้าที่เป็น “หลอดเลือดแดงขโมย” (steal artery) ทำให้เกิดภาวะเลือดไปเลี้ยงน้อย (hypoperfusion) อย่างต่อเนื่อง ความดันโลหิตช่วงคลายตัวของหลอดเลือดแดงจักษุลดลงและดีขึ้นหลังการผ่าตัดหลอดเลือดแดงคาโรติด
การตีบตันอย่างรุนแรงของหลอดเลือดแดงคาโรติดภายในหรือหลอดเลือดแดงคาโรติดร่วม → ความดันเลือดไปเลี้ยงหลอดเลือดแดงจักษุลดลง → ภาวะขาดเลือดเรื้อรังของจอประสาทตา ม่านตา และคอรอยด์ ข้างเดียวกัน การเปลี่ยนแปลงทางโลหิตพลศาสตร์ต่อเนื่องนี้เป็นพื้นฐานของ OIS
ภาวะขาดเลือดของคอรอยด์ : เกิดการอุดตันของแผ่นเส้นเลือดฝอยคอรอยด์ ส่งผลให้การส่งออกซิเจนและสารอาหารไปยังชั้นนอกของจอตา (เซลล์รับแสง ) ลดลง ซึ่งสะท้อนให้เห็นเป็นแอมพลิจูดของคลื่น a ใน ERG ที่ลดลงภาวะขาดเลือดของชั้นในจอตา : ความดันเลือดไปเลี้ยงหลอดเลือดแดงจอตาส่วนกลางลดลง ทำให้ชั้นในของจอตาขาดเลือด ซึ่งตรวจพบได้จากแอมพลิจูดของคลื่น b ใน ERG ที่ลดลงการสร้างเส้นเลือดใหม่ : การผลิต VEGF ที่เพิ่มขึ้นจากภาวะขาดเลือดเรื้อรังทำให้เกิดรูกีโอซิสของม่านตา เส้นเลือดใหม่ที่หัวประสาทตา และเส้นเลือดใหม่ที่จอตา ลำดับเหตุการณ์: ภาวะขาดเลือดเรื้อรัง → การผลิต VEGF มากเกินไป → รูกีโอซิสของม่านตา → การอุดตันของมุมช่องหน้าม่านตา → ต้อหินจากเส้นเลือดใหม่ ซึ่งเป็นตัวกำหนดพยากรณ์โรคทางสายตาใน OISการสลายของสิ่งกีดขวางเลือด-จอตา : ภาวะขาดเลือดเรื้อรังทำลายสิ่งกีดขวางเลือด-จอตาชั้นใน ซึ่งสังเกตได้จากการย้อมสีของหลอดเลือดจอตาและการเพิ่มขึ้นของแฟลร์
ภาวะขาดเลือดเรื้อรังของซิลิอารีบอดี ้ทำให้การผลิตอารมณ์ขันในน้ำโดยเยื่อบุซิลิอารีลดลง ดังนั้น แม้จะเกิดการอุดตันของทางระบายอารมณ์ขันในน้ำจากรูบีโอซิสของม่านตา การลดลงของการผลิตอารมณ์ขันในน้ำอาจชดเชย ทำให้ความดันลูกตา อยู่ในระดับปกติหรือต่ำ ในตา OIS ก่อนเกิดรูบีโอซิสของม่านตา ความดันลูกตา มักปกติหรือมีแนวโน้มต่ำ
ด้วยกลไกนี้ ทำให้เกิดภาพทางคลินิกที่จำเพาะของ OIS ซึ่งความดันลูกตา ไม่สูงขึ้นแม้จะมีรูบีโอซิสของม่านตา นอกจากนี้ หลังการสร้างหลอดเลือดใหม่ด้วย CEA การทำงานของซิลิอารีบอดี ้อาจฟื้นตัว ทำให้การผลิตอารมณ์ขันในน้ำเพิ่มขึ้นและความดันลูกตา สูงขึ้นได้
ในหลอดเลือดแดงแข็งของหลอดเลือดแดงคาโรติดภายใน จะเกิดการสะสมไขมัน การหนาตัวของ fibrous และการเกิดแผ่นไขมันในชั้น intima ของหลอดเลือด ทำให้รูหลอดเลือดตีบแคบลงและความดันเลือดไปเลี้ยงส่วนปลายลดลง ลิ่มเลือดที่หลุดจากบริเวณตีบอาจอุดตันแขนงของหลอดเลือดแดงจอตา (สาเหตุของ amaurosis fugax)
การพยากรณ์การมองเห็น ใน OIS ขึ้นอยู่กับการมีหรือไม่มีเส้นเลือดใหม่ที่ม่านตา เป็นอย่างมาก
กรณีที่มีเส้นเลือดใหม่ที่ม่านตา : ผลการมองเห็น มักไม่ดี และการลุกลามไปเป็นต้อหิน ชนิดเส้นเลือดใหม่เป็นสาเหตุหลักของการเสื่อมของการมองเห็น 3,9,16) กรณีที่ไม่มีเส้นเลือดใหม่ที่ม่านตา : คาดว่าการพยากรณ์การมองเห็น ค่อนข้างดีการพยากรณ์ชีวิต : OIS มีความเสี่ยงต่อการเกิดโรคหลอดเลือดสมองตีบ ดังนั้นการจัดการปัจจัยเสี่ยงต่อภาวะหลอดเลือดแดงแข็ง (ความดันโลหิตสูง เบาหวาน ไขมันในเลือดผิดปกติ การสูบบุหรี่) ในระยะยาวจึงเกี่ยวข้องโดยตรงกับการพยากรณ์ชีวิต
ปัจจัยที่มีผลต่อพยากรณ์โรคทางสายตามีดังนี้:
การมีหรือไม่มี rubeosis ของม่านตา : ปัจจัยพยากรณ์โรคที่สำคัญที่สุด เมื่อเกิด rubeosis ของม่านตา จะพัฒนาไปเป็นต้อหิน ชนิดเส้นเลือดใหม่ และการทำงานของการมองเห็น จะแย่ลงอย่างรวดเร็วความสำเร็จของการผ่าตัดสร้างหลอดเลือดแดงคาโรติดใหม่ : หากการผ่าตัดสร้างหลอดเลือดใหม่ด้วย CEA ประสบความสำเร็จ การไหลเวียนเลือดในตาอาจดีขึ้นและการเสื่อมของการมองเห็น อาจหยุดลง อย่างไรก็ตาม การเปลี่ยนแปลงจากภาวะขาดเลือดที่ดำเนินไปแล้วนั้นไม่สามารถกลับคืนได้ระดับสายตาครั้งแรกที่ตรวจ : ผู้ป่วยที่มีระดับสายตาครั้งแรกดี (20/400 หรือดีกว่า) มักมีพยากรณ์โรคค่อนข้างดีสถานะการควบคุมโรคทางระบบ : หากการควบคุมภาวะหลอดเลือดแดงแข็ง เบาหวาน และความดันโลหิตสูงไม่เพียงพอ อาการทางตามักจะแย่ลง
ผู้ป่วย OIS จำเป็นต้องทำงานร่วมกันไม่เพียงแต่กับจักษุแพทย์เท่านั้น แต่ยังรวมถึงสาขาวิชาต่อไปนี้ด้วย
ศัลยกรรมประสาทและศัลยกรรมหลอดเลือด : การประเมินและดำเนินการรักษาทางศัลยกรรมสำหรับการตีบของหลอดเลือดแดงคาโรติด (CEA หรือการใส่ขดลวด)อายุรศาสตร์โรคหัวใจและอายุรศาสตร์ประสาทวิทยา : การป้องกันโรคหลอดเลือดสมองและเหตุการณ์หัวใจและหลอดเลือด การจัดการยาต้านเกล็ดเลือดและยาต้านการแข็งตัวของเลือดอายุรศาสตร์และอายุรศาสตร์ต่อมไร้ท่อ : การควบคุมปัจจัยเสี่ยงทางหลอดเลือด (ความดันโลหิตสูง เบาหวาน ภาวะไขมันในเลือดผิดปกติ)จักษุวิทยา : การติดตามผลเป็นระยะด้วยการตรวจอวัยวะภายในตา การวัดความดันลูกตา และการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน การตรวจพบตั้งแต่ระยะแรกและการรักษาภาวะเส้นเลือดงอกที่ม่านตา
OCT angiography (OCTA ) เป็นเทคนิคที่ช่วยให้เห็นโครงสร้างหลอดเลือดของจอประสาทตา และคอรอยด์ โดยไม่ต้องใช้สารทึบรังสี และคาดว่าจะนำมาประยุกต์ใช้ในการประเมินบริเวณจอประสาทตา ที่ขาดการไหลเวียนของเลือดในหลอดเลือดฝอยใน OIS แม้ว่าปัจจุบันจะเริ่มถูกจัดให้เป็นการตรวจเสริมสำหรับการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน แต่การศึกษาในวงกว้างเกี่ยวกับประโยชน์ของ OCTA ใน OIS ยังมีจำกัดในขณะนี้
กำลังมีการศึกษาการใส่ขดลวดคาโรติดเป็นวิธีการสร้างหลอดเลือดใหม่แบบรุกรานน้อยที่สุดแทนการผ่าตัดเอาผนังหลอดเลือดคาโรติดออก ถือเป็นทางเลือกสำหรับผู้ป่วยที่มีความเสี่ยงสูงในการผ่าตัด แต่หลักฐานเกี่ยวกับพยากรณ์การมองเห็น ระยะยาวที่เฉพาะเจาะจงสำหรับ OIS ยังไม่เพียงพอ
Mendrinos E, Machinie TG, Pournaras CJ. Ocular ischemic syndrome. Surv Ophthalmol. 2010;55(1):2-34. doi:10.1016/j.survophthal.2009.02.010. PMID: 19833366
Mizener JB, Podhajsky P, Hayreh SS. Ocular ischemic syndrome. Ophthalmology. 1997;104(5):859-864. PMID: 9160031
Sivalingam A, Brown GC, Magargal LE. The ocular ischemic syndrome. III. Visual prognosis and the effect of treatment. Int Ophthalmol. 1991;15(1):15-20. PMID: 2010282
Brown GC, Magargal LE. The ocular ischemic syndrome. Clinical, fluorescein angiographic and carotid angiographic features. Int Ophthalmol. 1988;11(4):239-251. PMID: 3182203
Kearns TP, Hollenhorst RW. Venous-stasis retinopathy of occlusive disease of the carotid artery. Proc Staff Meet Mayo Clin. 1963;38:304-312.
Malhotra R, Gregory-Evans K. Management of ocular ischaemic syndrome. Br J Ophthalmol. 2000;84(12):1428-1431. PMID: 11090487
Duker JS, Belmont JB. Ocular ischemic syndrome secondary to carotid artery dissection. Am J Ophthalmol. 1988;106(6):750-752. PMID: 3195648
Sturrock GD, Mueller HR. Chronic ocular ischaemia. Br J Ophthalmol. 1984;68(10):716-723. PMID: 6477854
Terelak-Borys B, Skonieczna K, Grabska-Liberek I. Ocular ischemic syndrome - a systematic review. Med Sci Monit. 2012;18(8):RA138-144. PMCI D: PMC3560693. PMID: 22847215
Costa VP, Kuzniec S, Molnar LJ, et al. Clinical findings and hemodynamic changes associated with severe occlusive carotid artery disease. Ophthalmology. 1997;104(12):1994-2002. PMID: 9400757
Grant EG, Benson CB, Moneta GL, et al. Carotid artery stenosis: gray-scale and Doppler US diagnosis—Society of Radiologists in Ultrasound Consensus Conference. Radiology. 2003;229(2):340-346. PMID: 14500855
Alexandrov AV, Bladin CF , Maggisano R, Norris JW. Measuring carotid stenosis. Time for a reappraisal. Stroke. 1993;24(9):1292-1296. PMID: 8362421
Kerty E, Eide N, Horven I. Ocular hemodynamic changes in patients with high-grade carotid occlusive disease and development of chronic ocular ischaemia. Acta Ophthalmol Scand. 1995;73(1):72-76. PMID: 7627765
Kearns TP. Ophthalmology and the carotid artery. Am J Ophthalmol. 1979;88(4):714-722. PMID: 384144
Fawzi AA, Eliott D, Sobrin L, Duker JS. Resolution of neovascular glaucoma in the ocular ischemic syndrome after carotid artery bypass surgery and intravitreal bevacizumab. J Glaucoma. 2011;20(1):61-63. PMID: 20179625
Chen CS, Miller NR. Ocular ischemic syndrome: review of clinical presentation, etiology, investigation, and management. Compr Ophthalmol Update. 2007;8(1):17-28.