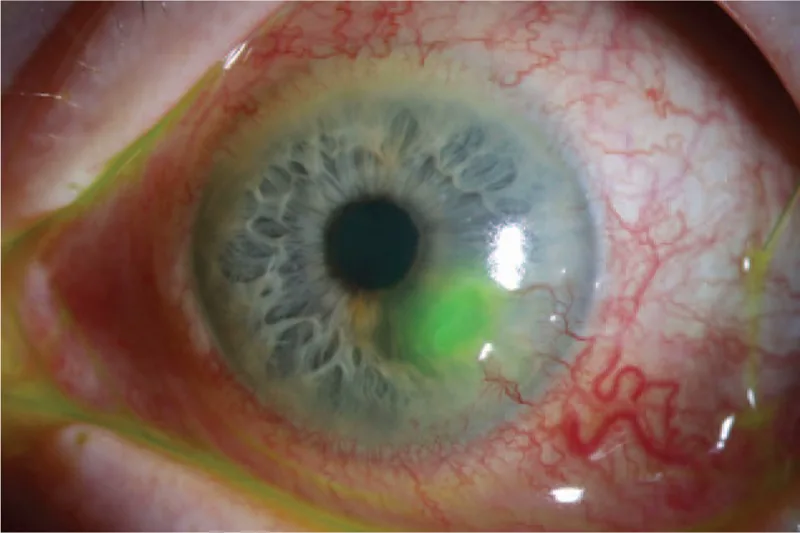
Descemetocele
Dobras da membrana de Descemet: Presença de dobras da DM no fundo da úlcera
Zona transparente central: Presença de uma área transparente no centro da área de afinamento
Protrusão anterior: A DM pode protruir como um cisto 1)

Descemetocele é uma protrusão herniária anterior da membrana de Descemet (DM) íntegra através de um defeito no estroma e epitélio corneano1). A DM é uma membrana acelular transparente e elástica de 8-10 μm de espessura, secretada pelas células endoteliais1). É relativamente resistente à degradação proteolítica e ao estresse biomecânico, desempenhando um papel na proteção do endotélio do processo de destruição do estroma1).
A descemetocele é classificada por localização da seguinte forma1):
Classificação por tamanho: pequena (<3 mm), média (3-6 mm), grande (>6 mm) com base no maior diâmetro1).
Quando a úlcera de córnea se estende ao estroma profundo e ultrapassa a membrana de Descemet, ocorre perfuração da córnea. O humor aquoso vaza e a câmara anterior desaparece. As causas incluem infecciosas, não infecciosas e traumáticas.
A escolha do tratamento conservador ou cirúrgico é baseada no tamanho da ferida perfurada, localização, tempo desde a ocorrência e condição da córnea.
Descemetocele é uma condição em que a membrana de Descemet se projeta para frente, mas permanece intacta, representando um “passo antes” da perfuração. A perfuração da córnea é uma condição em que a membrana de Descemet também se rompe e o humor aquoso vaza. A descemetocele apresenta alto risco de perfuração e requer intervenção de emergência.
Descemetocele
Dobras da membrana de Descemet: Presença de dobras da DM no fundo da úlcera
Zona transparente central: Presença de uma área transparente no centro da área de afinamento
Protrusão anterior: A DM pode protruir como um cisto 1)
Perfuração da Córnea
Prolapso de úvea: Íris encarcerada no defeito
Teste de Seidel positivo: Confirmação de diluição e extravasamento de fluoresceína
Câmara anterior rasa/ausente: Desaparecimento da câmara anterior devido ao vazamento de humor aquoso
Prolapso de úvea ou teste de Seidel positivo são achados diagnósticos definitivos de perfuração corneana. No entanto, se o prolapso de úvea ocluir o defeito, o teste de Seidel pode ser falso-negativo.
O atraso no diagnóstico pode levar à extensão do dano corneano, endoftalmite, glaucoma secundário/catarata e até perda do globo ocular.
As úlceras de córnea são divididas em centrais e periféricas. As úlceras centrais são frequentemente infecciosas, enquanto as periféricas são principalmente não infecciosas.
| Classificação | Principais microrganismos causadores |
|---|---|
| Bacteriana | Pseudomonas aeruginosa, Staphylococcus, Pneumococcus, Moraxella, Neisseria gonorrhoeae |
| Fúngica | Fusarium, Aspergillus, Candida |
| Viral | Herpes simples, herpes zoster |
O uso de lentes de contato (LC) é o maior fator de risco para ceratite microbiana nos Estados Unidos 7). O uso noturno (incluindo ortoceratologia) é um risco importante de infecção 7). Em usuários de LC, bactérias gram-negativas (Pseudomonas aeruginosa, Moraxella, Serratia) são mais comuns.
Ceratite por Pseudomonas aeruginosa progride surpreendentemente rápido. Um pequeno abscesso circular inicial forma um abscesso em anel em poucos dias, perfurando do centro. A córnea se liquefaz devido às proteases produzidas pela bactéria.
Ceratite fúngica por fungos filamentosos tende a progredir para camadas profundas, com hipópio e placas na superfície posterior da córnea 6). Se a infecção se espalhar, pode causar liquefação grave e eventual perfuração 6).
Quando a conjuntivite gonocócica é complicada por ceratite, é necessário cuidado, pois há alta taxa de perfuração corneana 5).
Exame essencial para o diagnóstico de perfuração corneana. Uma tira de fluoresceína estéril umedecida com soro fisiológico estéril é aplicada na área suspeita de perfuração e observada sob luz azul cobalto. Se a fluoresceína for diluída e extravasar, o teste é considerado positivo.
A pressão sobre o globo ocular deve ser minimizada durante o exame, pois pode aumentar a perfuração.
Útil para avaliação detalhada da estrutura corneana1). Mesmo quando a visibilidade clínica é prejudicada por material necrótico ou secreções mucoides, a OCT pode delinear a espessura real do estroma e a protrusão da membrana de Descemet1). O monitoramento do processo de cicatrização é possível por meio de varreduras seriadas.
Se a causa for ceratite infecciosa, o exame microscópico direto e a cultura de isolamento do raspado da lesão são essenciais. Idealmente, a amostra deve ser coletada antes da administração de antibióticos.
É um teste que usa corante fluoresceína para detectar vazamento de humor aquoso da córnea. O fluxo de fluoresceína diluída pelo humor aquoso (achado positivo) pode ser observado sob luz azul cobalto. É um dos testes mais importantes para o diagnóstico definitivo de perfuração corneana.
A escolha do tratamento é baseada no tamanho, extensão, localização da perfuração, grau de infiltração estromal, prognóstico visual e doença de base. Em muitos casos, múltiplos tratamentos são realizados simultaneamente ou em etapas.
Tseng et al. (2024) relataram manejo não cirúrgico bem-sucedido por 7 anos com terapia PROSE para descemetocele secundária a DECH ocular, mantendo acuidade visual corrigida de 20/504). A incidência de perfuração corneana associada a oDECH é estimada em 1-4%4).
Se a úlcera de córnea infecciosa for causada por infecção, o controle da infecção de base é a prioridade máxima.
Che Ku Amran et al. (2024) relataram que trataram uma perfuração corneana por ceratoconjuntivite gonocócica com adesivo de cianoacrilato + Lente de Contato Curativa + ceftriaxona 1 g IM e alcançaram controle da infecção após 2 meses 5).
| Tamanho da Perfuração | Tratamento Recomendado |
|---|---|
| < 3 mm | Adesivo tecidual ou AMT |
| > 3 mm | PKP ou enxerto de retalho |
| Córnea total | Transplante córneo-escleral 1) |
Kusano et al. (2023) relataram um caso de ceratite microbiana grave resultando em descemetocele total da córnea (descemetocele corneana total)1). A OCT de segmento anterior confirmou espessura corneana de 37 μm, e foi realizada ceratoplastia córneo-escleral com sucesso na preservação do globo ocular1). Esta é considerada a maior descemetocele já relatada1).
Shekhawat et al. (2022) relataram uma técnica usando patch de Tenon + retalho conjuntival vascularizado para perfuração corneana paracentral (1 mm)3). Quatro meses após a cirurgia, a acuidade visual não corrigida foi de 20/25 com astigmatismo mínimo3). A resposta vigorosa de cicatrização dos fibroblastos de Tenon e o suprimento vascular do retalho conjuntival promoveram a cicatrização3). Esta técnica pode ser realizada mesmo em ambientes com acesso limitado a tecido doador de córnea3).
Kato et al. (2021) relataram bons resultados após mini-ceratoplastia de uma sutura para perfuração corneana paracentral (1 mm) por corpo estranho metálico, com acuidade visual corrigida de 180/200 e astigmatismo corneano de 0,6 dioptrias2). Uma reperfuração após 17 meses foi tratada com a mesma técnica, e a boa função visual foi mantida por mais de 2 anos2).
Se a perfuração for <3 mm, escavada e distante do limbo, o adesivo de cianoacrilato pode ser a primeira escolha. O adesivo também é útil como medida temporária antes da ceratoplastia (PKP). Para perfurações >3 mm ou desaparecimento da câmara anterior, o adesivo é difícil de usar e a PKP é indicada. O tratamento é determinado individualmente com base no tamanho da perfuração, localização e doença de base.
A perfuração da córnea é uma emergência oftalmológica. Se não tratada, pode levar a endoftalmite, glaucoma secundário, catarata e cegueira. No entanto, nem todos os casos necessitam de cirurgia de emergência. Pequenas perfurações podem ser manejadas com lentes de contato ou adesivos, e em perfurações infecciosas, a terapia antibiótica pode ser administrada por 24-48 horas antes de planejar a ceratoplastia penetrante.
A úlcera de córnea começa com um defeito epitelial e progride para o estroma. Quando a lise do estroma corneano atinge as camadas profundas e a membrana de Descemet (DM) fica exposta, forma-se um descemetocele, e quando a DM se rompe, ocorre a perfuração.
Na ceratite experimental por Pseudomonas aeruginosa, a formação de descemetocele mostrou-se diretamente correlacionada com a atividade de protease alcalina, protease total e elastase 1). Cepas de alta produção de protease (cepas 102, 115, 118) induziram destruição em larga escala da matriz estromal, formação de descemetocele e perfuração na presença de Ca²⁺ e Mg²⁺, mesmo com poucas células inflamatórias 1). As proteases leucocitárias também estão envolvidas na degeneração corneana, mas sua presença isolada não leva necessariamente à formação de descemetocele 1).
A DM é resistente à degradação proteolítica e ao estresse biomecânico, portanto permanece intacta por um certo período mesmo quando o estroma circundante sofre lise 1). Essa característica dá origem ao estágio pré-perfuração chamado descemetocele. No entanto, por falta de resistência à tração suficiente, a DM eventualmente se projeta anteriormente como uma hérnia 1).
Fungos filamentosos tendem a progredir para camadas profundas em vez de permanecer na superfície da córnea 6). Quando as hifas penetram a DM e atingem a superfície posterior da córnea, formam uma placa endotelial 6). Com a progressão, a lise intensa leva à perfuração.
Neisseria gonorrhoeae tem a capacidade de aderir e penetrar no epitélio corneano através de pili 5). Dentro de 1 hora após a inoculação, são internalizadas em vacúolos dentro das células epiteliais, e após 24 horas, a espessura epitelial diminui acentuadamente 5). Esse processo, passando por ceratite epitelial, estromal e ulcerativa, leva à perfuração 5).
Foi relatada uma técnica que combina o enxerto de retalho da cápsula de Tenon com um retalho conjuntival vascularizado 3). O suprimento sanguíneo do retalho conjuntival resultou em cicatrização mais rápida (recuperação completa da espessura do estroma corneano em 6 semanas) em comparação com o enxerto de retalho da cápsula de Tenon convencional 3). Espera-se que seja útil em ambientes com poucos recursos onde o tecido doador de córnea não está disponível 3).
A mini-ceratoplastia de uma só mordida é um procedimento simples para perfurações pequenas de cerca de 1 mm de diâmetro, no qual um enxerto de córnea é inserido com uma única sutura de náilon 10-0 2). Diz-se que induz menos astigmatismo em comparação com a ceratoplastia lamelar convencional 2).
A terapia PROSE (Substituição Protética da Superfície Ocular) é considerada uma opção para o manejo de longo prazo do descemetocele em pacientes de alto risco cirúrgico 4). O design que se arqueia sobre a cúpula corneana protege a córnea e fornece lubrificação contínua e suprimento de oxigênio 4). Na ectasia corneana, há relatos de que o grupo PROSE foi superior em acuidade visual média e velocidade de recuperação visual em comparação com o grupo de ceratoplastia 4).