後彈力層膨出是由於角膜基質 缺損 導致完整的後彈力層向前膨隆,是穿孔的前兆。
角膜 穿孔是超過後彈力層的全層缺損 ,導致房水 滲漏和前房 消失,是一種眼科急症 。病因多樣,包括感染性(細菌、真菌、病毒)、發炎性(類風濕關節炎、蠶蝕性角膜潰瘍 )和外傷等。
診斷中Seidel試驗(螢光素 確認房水 滲漏)很有用。
根據穿孔大小逐步選擇治療:組織黏合劑(<3mm)、羊膜移植、全層角膜移植 (>3mm)。
據報導,組織黏合劑(氰基丙烯酸酯)的成功率為86%,羊膜移植的成功率為70-90%。
後彈力層膨出是指通過角膜基質 和上皮層的缺損 ,完整的後彈力層(DM)呈疝狀向前膨隆的狀態1) 。DM是一種透明、有彈性、無細胞的膜,厚8-10μm,由內皮細胞分泌1) 。它對蛋白水解和生物力學應力相對有抵抗力,在基質破壞過程中保護內皮1) 。
後彈力層膨出按位置分類如下1) :
中央型 :距角膜 中心5mm以內旁中央型 :5-8mm周邊型 :8mm以上(包括角膜緣 )
按大小分類根據最大直徑:小(<3mm)、中(3-6mm)、大(>6mm)1) 。
當角膜潰瘍 深入基質層並超過後彈力層(DM)時,會導致角膜 穿孔。房水 漏出,前房 消失。原因包括感染性、非感染性和外傷性因素。
根據穿孔傷口的大小、位置、發生時間以及角膜 狀況,選擇保守治療或手術治療。
Q
後彈力層膨出和角膜穿孔有什麼不同?
A
後彈力層膨出是後彈力層保持完整但向前膨出的狀態,相當於穿孔的「前一步」。角膜 穿孔是後彈力層也破裂,房水 漏出的狀態。後彈力層膨出穿孔風險高,需要緊急介入。
後彈力層膨出和角膜穿孔的管理圖片 Tobias Röck, Karl Ulrich Bartz-Schmidt, Daniel Röck Management of a neurotrophic deep corneal ulcer with amniotic membrane transplantation in a patient with functional monocular vision: A case report 2017 Dec 15 Medicine (Baltimore). 2017 Dec 15; 96(50):e8997 Figure 1. PM
CI D: PMC5815707. License: CC BY.
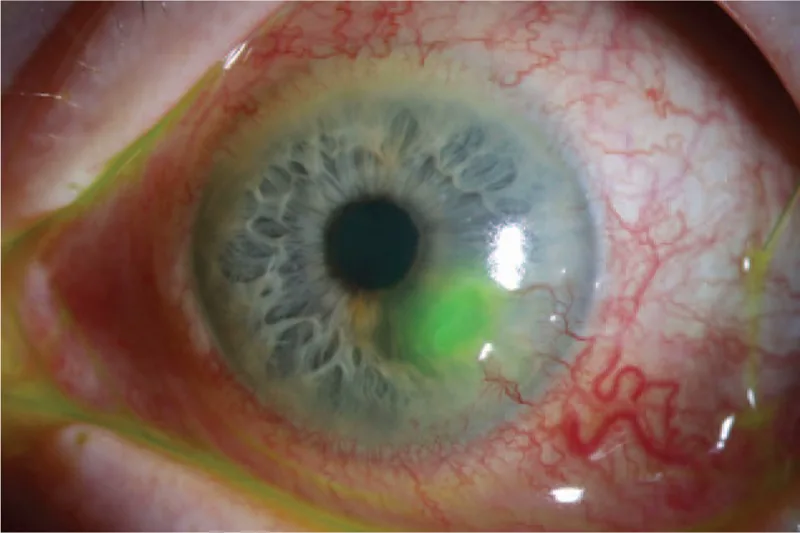
螢光素染色 顯示螢光
角膜潰瘍 ,伴有
角膜 周邊
新生血管 和
結膜 充血 的臨床照片
急劇視力 下降 :伴隨穿孔或後彈力層膨出形成而發生眼痛 過度流淚 :可能伴隨房水 漏出
後彈力層膨出
後彈力層皺襞 :在潰瘍底部可見DM皺襞。
中央透明帶 :變薄區域的中央存在透明區域。
前凸 :後彈力層可能呈囊樣突出1) 。
角膜穿孔
葡萄膜脫出 :虹膜 嵌頓於缺損 處。
Seidel試驗陽性 :觀察到螢光素 的稀釋和流出。
淺前房 或前房 消失房水 滲漏,前房 消失。
葡萄膜脫出或Seidel試驗陽性是角膜 穿孔的確診依據。但如果葡萄膜脫出堵塞了缺損 ,Seidel試驗可能呈假陰性。
診斷延遲可能導致角膜 損傷擴大、眼內炎 、繼發性青光眼 或白內障 ,甚至眼球喪失。
角膜潰瘍 大致分為中央部和周邊部。中央部潰瘍多為感染性,周邊部潰瘍多為非感染性。
分類 主要致病微生物 細菌性 銅綠假單胞菌、葡萄球菌、肺炎鏈球菌、莫拉菌、淋病奈瑟菌 真菌性 鐮刀菌、麴菌、念珠菌 病毒性 單純疱疹、帶狀疱疹
佩戴隱形眼鏡(CL)是美國微生物性角膜 炎的最大風險因子7) 。過夜佩戴(包括角膜 塑形鏡)是主要的感染風險7) 。CL佩戴者中革蘭氏陰性菌(綠膿桿菌、莫拉菌、沙雷菌)常見。
綠膿桿菌角膜炎 角膜 溶解。
真菌性角膜炎 前房 蓄膿和角膜內皮 斑6) 。感染擴散後,最終可能導致嚴重溶解和穿孔6) 。
淋球菌 引起的結膜炎 併發角膜 炎時,角膜 穿孔發生率很高,需注意5) 。
類風濕性關節炎 :伴有周邊角膜潰瘍 (類似蠶蝕性角膜潰瘍 ),迅速變薄並可能導致穿孔系統性紅斑狼瘡(SLE ) 、肉芽腫性多血管炎 蠶蝕性角膜潰瘍 :角膜 周邊部深挖狀潰瘍
外傷 :穿通性外傷、化學傷、手術暴露性角膜 炎 :兔眼 導致的角膜 保護不全角膜 變性/擴張症圓錐角膜 (急性水腫)、Terrien邊緣角膜 變性乾眼相關 :修格連氏症候群、史帝芬強生症候群、眼瘢痕性類天皰瘡 、GVHD
這是診斷角膜 穿孔不可或缺的檢查。用少量無菌生理食鹽水濕潤的無菌螢光素 試紙塗抹於可疑穿孔部位,在鈷藍光下觀察。如果螢光素 被稀釋並流出,則判定為陽性。
對眼球施加壓力有擴大穿孔的風險,因此檢查時應盡量減少壓力。
此檢查有助於詳細評估角膜 結構1) 。即使臨床觀察因壞死物質或黏液性分泌物受阻,它也能顯示基質的真實厚度和DM膨隆1) 。連續掃描可監測癒合過程。
如果病因是感染性角膜 炎,必須進行病灶刮片的塗片鏡檢和分離培養。理想情況下,應在使用抗菌藥物前採集檢體。
塗片鏡檢 :透過革蘭氏染色評估細菌的形態和染色特性6) 分離培養 :接種於血液瓊脂平板、巧克力瓊脂平板和沙氏瓊脂平板(用於真菌)6) 真菌培養 :需在37℃和室溫兩種條件下培養至少2週6) 真菌螢光Y染色 :對真菌的特異性染色有用
Q
什麼是Seidel試驗?
A
這是一種使用螢光素 染料檢查角膜 房水 滲漏的檢查。螢光素 被房水 稀釋後流出的現象(陽性結果)可在鈷藍光下觀察到。這是角膜 穿孔確診最重要的檢查之一。
治療方法的選擇基於穿孔的大小、範圍、部位、實質浸潤程度、視力 預後和基礎疾病。在許多情況下,多種治療同時或分階段進行。
繃帶式角膜 接觸鏡(BCL) :對非感染性即將穿孔或沒有葡萄膜脫出的小穿孔有用房水 生成抑制劑低眼壓 ,減少缺損 處的流出頻繁潤滑滴眼液、淚點栓塞、眼瞼縫合術 :促進淚液分泌減少型乾眼相關潰瘍的再上皮化抗膠原酶藥物 :全身性四環素類藥物通過抑制黏膜類天皰瘡來抑制膠原降解維生素C :刺激膠原蛋白生成,對鹼性損傷 尤其有用PROSE(鞏膜 鏡) :在高手術風險病例中,鞏膜 鏡的非手術管理是一種選擇4)
Tseng等人(2024)報導,對繼發於眼GVHD的後彈力層膨出使用PROSE療法成功進行了7年的非手術管理,維持矯正視力 20/504) 。oGVHD 相關的角膜 穿孔發生率估計為1-4%4) 。
如果感染性角膜潰瘍 是原因,則基礎疾病的感染控制是首要任務。
細菌性 :以氟喹諾酮類眼藥水(如左氧氟沙星、莫西沙星)為基礎,重症病例可併用萬古黴素+頭孢他啶6) 7) 真菌性 :絲狀真菌首選匹馬黴素(5%眼藥水、1%眼藥膏)6) 。對於鐮刀菌屬以外的絲狀真菌,建議使用伏立康唑1%眼藥水6) 。重症病例可合併結膜 下注射或基質內注射6) 淋菌性 :CDC建議首選頭孢曲松1g單次肌肉注射5)
Che Ku Amran等人(2024)報告,使用氰基丙烯酸酯黏合劑+BCL+頭孢曲松1g肌肉注射處理淋菌性角結膜炎 導致的角膜 穿孔,2個月後感染得到控制5) 。
穿孔大小 建議治療 <3mm 組織黏合劑或AMT >3mm PKP 或補片移植全角膜 角膜 鞏膜 移植1)
氰基丙烯酸酯黏合劑 :適用於<3mm的穿孔。具有抑菌作用,持續時間比纖維蛋白膠長。被認為能抑制多形核白血球和膠原酶的產生,從而停止角膜 融解過程。對於<3mm穿孔的成功率為86%。羊膜移植(AMT) :用於即將穿孔或<3mm的穿孔。促進上皮癒合、減輕發炎和疤痕形成。成功率為70-90%,平均上皮癒合時間為3-4週。全層角膜移植 術(PKP )虹膜 脫出的前房 消失、以及其他治療失敗的病例。90%的眼睛可改善視力 。排斥率約為20%。
Kusano等人(2023)報告了一例嚴重微生物性角膜 炎導致整個角膜 形成後彈力層膨出(全角膜後彈力層 膨出)的病例1) 。前段OCT 確認角膜 厚度為37μm,實施了角膜 鞏膜 移植術,成功保留了眼球1) 。這被認為是報導中最大的後彈力層膨出1) 。
Tenon囊補片移植 :據報導可用於最大6mm的角膜 穿孔3)
Shekhawat等人(2022)報告了一種使用Tenon囊補片移植聯合血管化結膜 瓣治療旁中心角膜 穿孔(1mm)的技術3) 。術後4個月,裸眼視力 達到20/25,散光 最小3) 。Tenon囊纖維母細胞引起的旺盛傷口癒合反應以及結膜 瓣的血液供應促進了癒合3) 。該手術即使在角膜 供體組織獲取受限的環境中也可實施3) 。
單針微型角膜移植術 :對於約1mm的小穿孔,使用單針縫合植入角膜 補片的技術2)
Kato等人(2021)報告了對金屬異物引起的旁中心角膜 穿孔(1mm)實施單針微型角膜移植術 的良好結果,術後矯正視力 達到180/200,角膜 散光 0.6屈光 度2) 。17個月後再次穿孔時也採用相同技術處理,維持了2年以上的良好視功能2) 。
結膜 瓣結膜 瓣如Gundersen瓣適用於視力 預後不良的眼睛。結膜 切除術角膜潰瘍 。
Q
應該選擇黏合劑還是手術?
A
對於小於3mm、遠離角膜緣 且前房 存在的穿孔,氰基丙烯酸酯黏合劑可作為首選。黏合劑也可作為穿透性角膜移植術 (PKP )前的臨時措施。對於大於3mm的穿孔或前房 消失的情況,黏合劑難以處理,應選擇PKP 。治療方案根據穿孔的大小、部位和基礎疾病個別化決定。
Q
角膜穿孔需要緊急手術嗎?
A
角膜 穿孔是眼科急症 。若置之不理,可能導致眼內炎 、續發性青光眼 、白內障 和失明。但並非所有病例都需要緊急手術。小穿孔可透過繃帶型隱形眼鏡或黏合劑處理,感染性穿孔可先進行24-48小時抗生素治療,再計劃穿透性角膜移植術 (PKP )。
角膜潰瘍 始於上皮缺損 ,並向基質層進展。當角膜基質 溶解深入並暴露後彈力層(DM)時,形成後彈力層膨出,DM進一步破裂則導致穿孔。
在綠膿桿菌引起的實驗性角膜 炎中,後彈力層膨出的形成與鹼性蛋白酶、總蛋白酶和彈性蛋白酶活性直接相關1) 。高產蛋白酶菌株(102、115、118株)在Ca²⁺和Mg²⁺存在下,即使少量發炎細胞也能誘導基質的大規模破壞、後彈力層膨出形成和穿孔1) 。白血球蛋白酶也參與角膜 變性,但僅其存在並不一定導致後彈力層膨出1) 。
DM具有抵抗蛋白質分解和生物力學應力的能力,因此即使周圍基質溶解,也能在一定時間內保持完整1) 。此特性產生了「穿孔前階段」——後彈力層膨出。然而,由於缺乏足夠的抗張強度,DM最終向前疝出1) 。
絲狀真菌不僅停留在角膜 表層,還容易向深層進展6) 。當菌絲突破DM到達角膜 後表面時,形成角膜 後斑塊(內皮斑)6) 。進展時,嚴重溶解導致穿孔。
淋病奈瑟菌(Neisseria gonorrhoeae)透過菌毛附著並侵入角膜上皮 5) 。接種後1小時內,被攝入上皮細胞的空泡內,24小時後上皮厚度顯著減少5) 。此過程經過上皮性、基質性和潰瘍性角膜 炎,最終導致穿孔5) 。
已有報告將Tenon囊補片移植與帶血管蒂結膜 瓣相結合的技術3) 。結膜 瓣的血管供應使得癒合速度比傳統的Tenon囊補片移植更快(6週時角膜基質 厚度完全恢復)3) 。預計在無法獲得角膜捐贈 組織的低資源環境中具有應用價值3) 。
One-bite mini-keratoplasty是一種針對約1mm小穿孔的簡便技術,透過單根10-0尼龍縫線植入角膜移植 物2) 。據報導,與傳統板層角膜移植 相比,其引起的散光 較少2) 。
PROSE(人工替代眼表生態系統)療法作為手術高風險患者中後彈力層膨出的長期管理選擇而受到關注4) 。其設計跨越角膜 穹窿,保護角膜 並提供持續的潤滑和氧氣供應4) 。在角膜擴張症 中,有報導稱PROSE組在平均視力 和視力 恢復速度方面優於角膜移植 組4) 。
Kusano M, Mohamed YH, Uematsu M, et al. Whole Corneal Descemetocele. Medicina. 2023;59:1780.
Kato Y, Nagasato D, Nakakura S, et al. A Case of Paracentral Corneal Perforation Treated with One-Bite Mini-Keratoplasty. Turk J Ophthalmol. 2021;51:55-57.
Shekhawat NS, Kaur B, Edalati A, et al. Tenon patch graft with vascularized conjunctival flap for management of corneal perforation. Cornea. 2022;41:1465-1470.
Tseng AM, Heur M, Chiu GB. Sustained descemetocele management with Prosthetic Replacement of the Ocular Surface Ecosystem (PROSE) treatment. Am J Ophthalmol Case Rep. 2024;36:102092.
Che Ku Amran CKH, Ngoo QZ, Awis Qarni F. A Rare Case of Corneal Perforation Secondary to Gonococcal Keratoconjunctivitis. Cureus. 2024;16(11):e74312.
感染性角膜 炎診療ガイドライン(第3版)作成委員会. 感染性角膜 炎診療ガイドライン(第3版). 日眼会誌. 2024.
American Academy of Ophthalmology Cornea/External Disease Preferred Practice Pattern Panel. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。