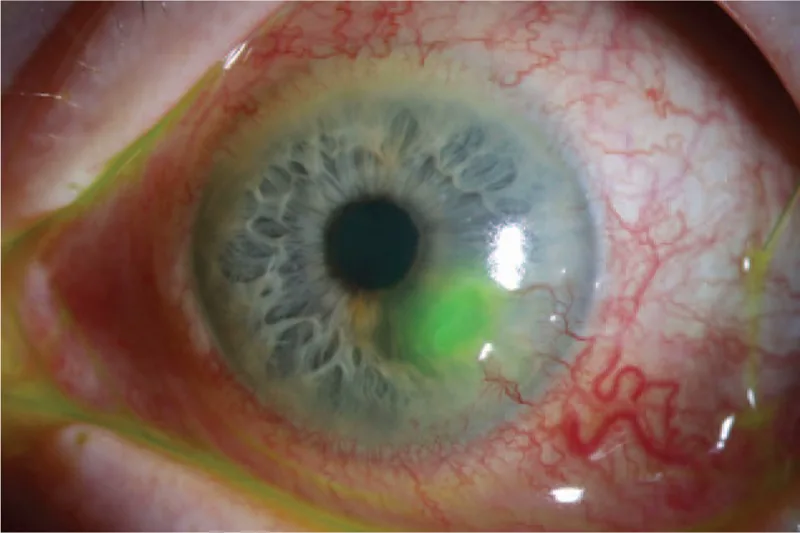
Descemetocele
Nếp gấp màng Descemet: Có nếp gấp của DM ở đáy vết loét
Vùng trong suốt trung tâm: Có một vùng trong suốt ở trung tâm của vùng mỏng
Phồng ra phía trước: DM có thể nhô ra như một nang 1)

Descemetocele là tình trạng màng Descemet (DM) còn nguyên vẹn phồng ra phía trước dạng thoát vị qua một khuyết tật ở nhu mô và biểu mô giác mạc1). DM là màng vô bào trong suốt, đàn hồi dày 8-10 μm, do tế bào nội mô tiết ra1). Nó tương đối kháng với sự phân giải protein và ứng suất cơ sinh học, đóng vai trò bảo vệ nội mô khỏi quá trình phá hủy nhu mô1).
Descemetocele được phân loại theo vị trí như sau1):
Phân loại theo kích thước: nhỏ (<3 mm), trung bình (3-6 mm), lớn (>6 mm) dựa trên đường kính lớn nhất1).
Khi loét giác mạc lan rộng đến lớp nhu mô sâu và vượt quá màng Descemet, sẽ dẫn đến thủng giác mạc. Thủy dịch rò rỉ và tiền phòng biến mất. Nguyên nhân bao gồm nhiễm trùng, không nhiễm trùng và chấn thương.
Việc lựa chọn điều trị bảo tồn hoặc phẫu thuật dựa trên kích thước vết thương thủng, vị trí, thời gian kể từ khi xảy ra và tình trạng giác mạc.
Descemetocele là tình trạng màng Descemet phồng lên phía trước nhưng vẫn còn nguyên vẹn, được coi là “bước trước” của thủng. Thủng giác mạc là tình trạng màng Descemet cũng bị vỡ và thủy dịch rò rỉ. Descemetocele có nguy cơ thủng cao và cần can thiệp khẩn cấp.
Descemetocele
Nếp gấp màng Descemet: Có nếp gấp của DM ở đáy vết loét
Vùng trong suốt trung tâm: Có một vùng trong suốt ở trung tâm của vùng mỏng
Phồng ra phía trước: DM có thể nhô ra như một nang 1)
Thủng Giác Mạc
Sa màng bồ đào: Mống mắt bị kẹt trong khuyết
Xét nghiệm Seidel dương tính: Xác nhận sự pha loãng và rò rỉ fluorescein
Tiền phòng nông/mất: Tiền phòng biến mất do rò rỉ thủy dịch
Sa màng bồ đào hoặc xét nghiệm Seidel dương tính là dấu hiệu chẩn đoán xác định thủng giác mạc. Tuy nhiên, nếu sa màng bồ đào bít lấp khuyết, xét nghiệm Seidel có thể âm tính giả.
Chậm trễ chẩn đoán có thể dẫn đến mở rộng tổn thương giác mạc, viêm nội nhãn, glôcôm thứ phát/đục thủy tinh thể, và thậm chí mất nhãn cầu.
Loét giác mạc được chia thành loét trung tâm và loét ngoại vi. Loét trung tâm thường do nhiễm trùng, trong khi loét ngoại vi chủ yếu không do nhiễm trùng.
| Phân loại | Vi sinh vật gây bệnh chính |
|---|---|
| Vi khuẩn | Pseudomonas aeruginosa, Staphylococcus, Phế cầu, Moraxella, Lậu cầu |
| Nấm | Fusarium, Aspergillus, Candida |
| Virus | Herpes simplex, herpes zoster |
Đeo kính áp tròng (CL) là yếu tố nguy cơ lớn nhất gây viêm giác mạc nhiễm khuẩn tại Hoa Kỳ 7). Đeo qua đêm (bao gồm chỉnh hình giác mạc) là nguy cơ nhiễm trùng chính 7). Ở người đeo CL, vi khuẩn gram âm (Pseudomonas aeruginosa, Moraxella, Serratia) thường gặp hơn.
Viêm giác mạc do Pseudomonas aeruginosa tiến triển nhanh đáng kinh ngạc. Ban đầu là áp xe tròn nhỏ, trong vài ngày hình thành áp xe hình nhẫn, thủng từ trung tâm. Giác mạc bị tan chảy do protease do vi khuẩn sản xuất.
Viêm giác mạc do nấm sợi có xu hướng tiến triển vào lớp sâu, kèm theo mủ tiền phòng và mảng bám ở mặt sau giác mạc 6). Nếu nhiễm trùng lan rộng, có thể gây tan chảy nặng và cuối cùng là thủng 6).
Khi viêm kết mạc do lậu cầu kèm viêm giác mạc, cần thận trọng vì tỷ lệ thủng giác mạc cao 5).
Xét nghiệm cần thiết để chẩn đoán thủng giác mạc. Một mảnh giấy thử fluorescein vô trùng được làm ẩm bằng nước muối sinh lý vô trùng được áp lên vùng nghi ngờ thủng và quan sát dưới ánh sáng xanh coban. Nếu fluorescein bị pha loãng và rò rỉ, xét nghiệm được coi là dương tính.
Áp lực lên nhãn cầu nên được giảm thiểu trong quá trình xét nghiệm vì có thể làm rộng lỗ thủng.
Hữu ích để đánh giá chi tiết cấu trúc giác mạc1). Ngay cả khi khả năng quan sát lâm sàng bị cản trở bởi mô hoại tử hoặc dịch tiết nhầy, OCT có thể mô tả độ dày thực sự của nhu mô và sự phồng lên của màng Descemet1). Có thể theo dõi quá trình lành bệnh thông qua các lần quét liên tiếp.
Nếu nguyên nhân là viêm giác mạc nhiễm trùng, soi kính hiển vi trực tiếp và nuôi cấy phân lập từ vết cạo tổn thương là bắt buộc. Lý tưởng nhất là lấy mẫu trước khi dùng kháng sinh.
Đây là xét nghiệm sử dụng thuốc nhuộm fluorescein để phát hiện rò rỉ thủy dịch từ giác mạc. Dòng chảy của fluorescein bị pha loãng bởi thủy dịch (kết quả dương tính) có thể được quan sát dưới ánh sáng xanh coban. Đây là một trong những xét nghiệm quan trọng nhất để chẩn đoán xác định thủng giác mạc.
Việc lựa chọn điều trị dựa trên kích thước, mức độ, vị trí thủng, mức độ thâm nhiễm nhu mô, tiên lượng thị lực và bệnh nền. Trong nhiều trường hợp, nhiều phương pháp điều trị được thực hiện đồng thời hoặc theo từng giai đoạn.
Tseng và cộng sự (2024) báo cáo quản lý không phẫu thuật thành công trong 7 năm bằng liệu pháp PROSE cho descemetocele thứ phát sau bệnh ghép chống chủ ở mắt, duy trì thị lực chỉnh kính 20/504). Tỷ lệ thủng giác mạc liên quan đến oGVHD ước tính khoảng 1-4%4).
Nếu loét giác mạc nhiễm trùng do nhiễm trùng, kiểm soát nhiễm trùng nền là ưu tiên hàng đầu.
Che Ku Amran và cộng sự (2024) báo cáo đã xử trí thủng giác mạc do viêm kết giác mạc lậu cầu bằng keo cyanoacrylate + Kính áp tròng băng + ceftriaxone 1 g tiêm bắp và đạt kiểm soát nhiễm trùng sau 2 tháng 5).
| Kích thước thủng | Điều trị khuyến cáo |
|---|---|
| < 3 mm | Keo mô hoặc AMT |
| > 3 mm | PKP hoặc ghép vá |
| Toàn bộ giác mạc | Ghép giác mạc-củng mạc 1) |
Kusano và cộng sự (2023) báo cáo một trường hợp viêm giác mạc do vi khuẩn nặng dẫn đến phình màng Descemet toàn bộ giác mạc (phình màng Descemet toàn bộ giác mạc)1). OCT bán phần trước xác nhận độ dày giác mạc 37 μm, và đã thực hiện ghép giác mạc-củng mạc thành công để bảo tồn nhãn cầu1). Đây được coi là phình màng Descemet lớn nhất từng được báo cáo1).
Shekhawat và cộng sự (2022) báo cáo một kỹ thuật sử dụng mảnh ghép bao Tenon + vạt kết mạc có mạch máu cho thủng giác mạc cận trung tâm (1 mm)3). Bốn tháng sau phẫu thuật, thị lực không chỉnh kính đạt 20/25 với loạn thị tối thiểu3). Phản ứng lành vết thương mạnh mẽ từ nguyên bào sợi bao Tenon và cung cấp máu từ vạt kết mạc thúc đẩy quá trình lành3). Kỹ thuật này có thể thực hiện ngay cả trong môi trường hạn chế tiếp cận mô giác mạc hiến3).
Kato và cộng sự (2021) báo cáo kết quả tốt sau ghép giác mạc mini một mũi khâu cho thủng giác mạc cận trung tâm (1 mm) do dị vật kim loại, với thị lực chỉnh kính 180/200 và loạn thị giác mạc 0,6 đi-ốp2). Một lần thủng tái phát sau 17 tháng được xử lý bằng kỹ thuật tương tự, và chức năng thị giác tốt được duy trì hơn 2 năm2).
Nếu thủng <3 mm, lõm và xa rìa, keo cyanoacrylate có thể là lựa chọn đầu tiên. Keo cũng hữu ích như biện pháp tạm thời trước khi ghép giác mạc (PKP). Đối với thủng >3 mm hoặc mất tiền phòng, keo khó sử dụng và PKP được chỉ định. Điều trị được xác định riêng dựa trên kích thước thủng, vị trí và bệnh nền.
Thủng giác mạc là một cấp cứu nhãn khoa. Nếu không được điều trị, có thể dẫn đến viêm nội nhãn, glôcôm thứ phát, đục thủy tinh thể và mù lòa. Tuy nhiên, không phải tất cả các trường hợp đều cần phẫu thuật khẩn cấp. Các lỗ thủng nhỏ có thể được quản lý bằng kính áp tròng hoặc keo dán, và trong trường hợp thủng do nhiễm trùng, có thể điều trị kháng sinh trong 24-48 giờ trước khi lên kế hoạch ghép giác mạc xuyên.
Loét giác mạc bắt đầu bằng khuyết tật biểu mô và tiến triển vào nhu mô. Khi sự tiêu hủy nhu mô giác mạc đến lớp sâu và màng Descemet (DM) lộ ra, hình thành descemetocele, và khi DM vỡ, dẫn đến thủng.
Trong viêm giác mạc thực nghiệm do Pseudomonas aeruginosa, sự hình thành descemetocele được chứng minh có tương quan trực tiếp với hoạt động của protease kiềm, tổng protease và elastase 1). Các chủng sản xuất protease cao (chủng 102, 115, 118) đã gây ra sự phá hủy chất nền nhu mô trên diện rộng, hình thành descemetocele và thủng khi có mặt Ca²⁺ và Mg²⁺ ngay cả với ít tế bào viêm 1). Protease bạch cầu cũng tham gia vào thoái hóa giác mạc, nhưng sự hiện diện đơn thuần của chúng không nhất thiết dẫn đến hình thành descemetocele 1).
DM có khả năng kháng lại sự phân giải protein và ứng suất cơ sinh học, do đó vẫn nguyên vẹn trong một thời gian nhất định ngay cả khi nhu mô xung quanh bị tiêu hủy 1). Đặc tính này tạo ra giai đoạn tiền thủng gọi là descemetocele. Tuy nhiên, do thiếu độ bền kéo đủ, cuối cùng DM phồng ra phía trước như thoát vị 1).
Nấm sợi có xu hướng tiến triển vào các lớp sâu hơn là chỉ ở bề mặt giác mạc 6). Khi sợi nấm xuyên qua DM và đến bề mặt sau của giác mạc, chúng tạo thành mảng nội mô 6). Khi tiến triển, sự tiêu hủy mạnh dẫn đến thủng.
Neisseria gonorrhoeae có khả năng bám dính và xâm nhập vào biểu mô giác mạc thông qua pili 5). Trong vòng 1 giờ sau khi cấy, chúng được đưa vào không bào trong tế bào biểu mô, và sau 24 giờ, độ dày biểu mô giảm đáng kể 5). Quá trình này qua viêm giác mạc biểu mô, nhu mô và loét dẫn đến thủng 5).
Một kỹ thuật kết hợp mảnh ghép bao Tenon với vạt kết mạc có mạch máu đã được báo cáo 3). Nguồn cung cấp máu từ vạt kết mạc giúp lành nhanh hơn (phục hồi hoàn toàn độ dày nhu mô giác mạc trong 6 tuần) so với mảnh ghép bao Tenon thông thường 3). Kỹ thuật này được kỳ vọng hữu ích trong môi trường nguồn lực thấp, nơi không có mô giác mạc hiến tặng 3).
One-bite mini-keratoplasty là một thủ thuật đơn giản cho các lỗ thủng nhỏ đường kính khoảng 1 mm, trong đó mảnh ghép giác mạc được đưa vào bằng một mũi khâu nylon 10-0 duy nhất 2). Kỹ thuật này được cho là gây loạn thị ít hơn so với ghép giác mạc lớp thông thường 2).
Liệu pháp PROSE (Thay thế bề mặt nhãn cầu bằng dụng cụ giả) được coi là một lựa chọn để quản lý lâu dài túi phình màng Descemet ở bệnh nhân có nguy cơ phẫu thuật cao 4). Thiết kế bắc cầu qua vòm giác mạc bảo vệ giác mạc và cung cấp độ ẩm liên tục cũng như oxy 4). Trong giãn giác mạc, có báo cáo rằng nhóm PROSE vượt trội về thị lực trung bình và tốc độ phục hồi thị lực so với nhóm ghép giác mạc 4).