Độ 1
Đường kính tối đa của phù: ≤3 mm
Tính chất tổn thương: Phù nhu mô khu trú, chỉ giới hạn ở một phần giác mạc.

Phù giác mạc cấp (ACH) là một biến chứng hiếm gặp của các rối loạn giãn giác mạc. Xảy ra do rách màng Descemet và nội mô giác mạc, khiến thủy dịch tràn nhanh vào nhu mô giác mạc, gây phù giác mạc cấp tính.
Bệnh nền phổ biến nhất là keratoconus, cũng xảy ra ở keratoglobus và thoái hóa rìa trong suốt (PMD).
Tỷ lệ mắc như sau 1):
Độ tuổi khởi phát từ 5-59 tuổi, thường gặp nhất ở độ tuổi 20-40 1). Nguy cơ ở nam giới cao gấp đôi nữ giới. Có sự khác biệt về chủng tộc, với tỷ lệ cao hơn ở New Zealand đối với người dân đảo Thái Bình Dương, và ở Anh đối với người Nam Á và người da đen.
Kiến thức mới nhất cho thấy chỉ riêng khiếm khuyết màng Descemet không gây ra ACH, mà còn cần có khiếm khuyết ở nhu mô giác mạc sau. Một báo cáo cho thấy ở 16 mắt có khiếm khuyết màng Descemet trong quá trình DMEK, không xảy ra ACH, trong khi ở 5 mắt có thủng nhu mô sau, tất cả đều phát triển ACH1).
Phù giác mạc cấp tính được ước tính xảy ra ở khoảng 2,4-3% bệnh nhân giác mạc hình chóp, 6-11,5% bệnh nhân thoái hóa rìa trong suốt giác mạc, và khoảng 11% bệnh nhân giác mạc hình cầu1). Mức độ giãn giác mạc càng nặng thì nguy cơ càng cao, và cần đặc biệt chú ý ở những bệnh nhân có thói quen dụi mắt.
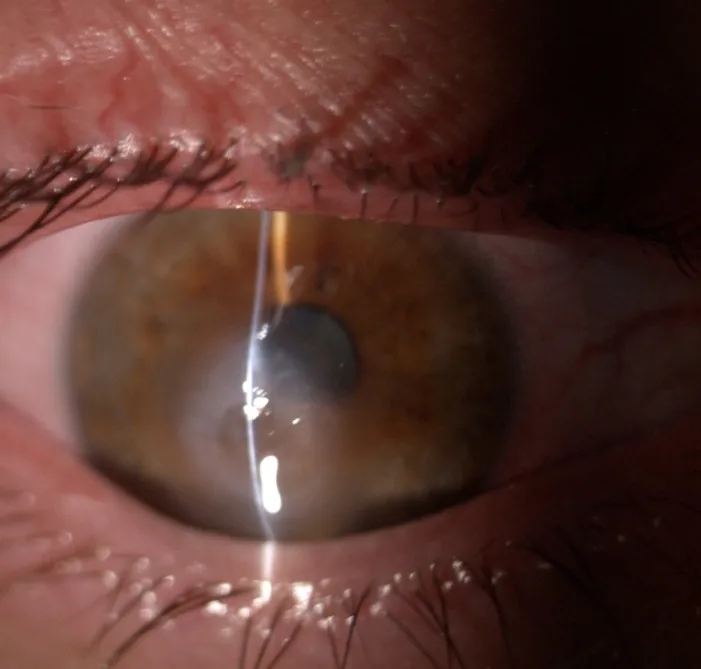
Các triệu chứng chủ quan chính của ACH như sau:
Các yếu tố kích thích bao gồm các hành động làm tăng áp lực nội nhãn tạm thời, như dụi mắt, hắt hơi, ho, xì mũi và tập thể dục gắng sức. Cũng thường xảy ra một cách tự phát.
Dưới kính hiển vi đèn khe, có thể thấy xung huyết kết mạc, phù nhu mô giác mạc, phù biểu mô, các khe nứt trong nhu mô và bọng nước biểu mô 1).
Phân loại mức độ dựa trên phạm vi phù được trình bày dưới đây 1).
Độ 1
Đường kính tối đa của phù: ≤3 mm
Tính chất tổn thương: Phù nhu mô khu trú, chỉ giới hạn ở một phần giác mạc.
Độ 2
Đường kính tối đa của phù: 3–5 mm
Tính chất tổn thương: Phù mức độ trung bình, có thể ảnh hưởng đến trục thị giác.
Độ 3
Đường kính tối đa của phù: >5 mm
Tính chất tổn thương: Phù lan rộng, với độ đục nặng bao gồm trục thị giác. Phù toàn bộ giác mạc từ rìa đến rìa đã được báo cáo ở trường hợp trẻ nhất (bé gái 5 tuổi) 8).
Để đánh giá độ trong suốt của giác mạc, cũng sử dụng phân loại 5 mức từ Độ 0 (không nhìn thấy tiền phòng và mống mắt) đến Độ 4 (hoàn toàn trong suốt) 1).
Với OCT đoạn trước (AS-OCT), có thể hình dung vỡ và bong màng Descemet, các khoang dịch trong nhu mô và tăng độ dày giác mạc mà không cần tiếp xúc 1). Kích thước và độ sâu của vết rách là yếu tố dự đoán thời gian hết phù. Xét nghiệm Seidel có thể dương tính, nhưng điều này là do rò rỉ thủy dịch từ giác mạc phù, không phải do thủng.
Đã có báo cáo về trường hợp phù giác mạc cấp tính xảy ra ở bệnh nhân mắc bệnh mắt Graves, trong đó tăng nhãn áp và viêm bề mặt nhãn cầu có thể là yếu tố nguy cơ 7).
Về nguy cơ nhiễm trùng, có báo cáo rằng 2,7% (3/112) trường hợp ACH bị viêm giác mạc nhiễm trùng 5). Tất cả các trường hợp nhiễm trùng đều là nam giới bị viêm da cơ địa nặng, tuổi trung bình 46. Nuôi cấy cho thấy MSCNS và MSSA.
Dụi mắt gây ra lực cơ học lên màng Descemet, và trên giác mạc đã mỏng và giãn, có thể là yếu tố kích hoạt trực tiếp gây rách màng Descemet 1). Bệnh nhân viêm da cơ địa có xu hướng dụi mắt do ngứa, do đó nguy cơ đặc biệt cao. Điều quan trọng là kiểm soát ngứa bằng thuốc nhỏ mắt hoặc các loại thuốc khác.
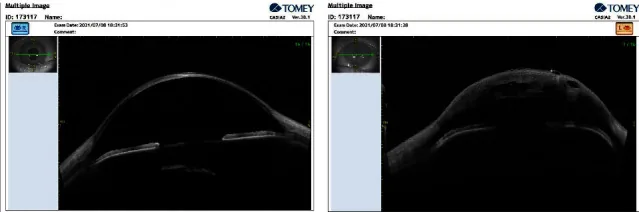
Chẩn đoán phù giác mạc cấp tính dựa trên các dấu hiệu lâm sàng và được bổ sung bằng các xét nghiệm hình ảnh khác nhau.
Cơ sở chẩn đoán. Kiểm tra xung huyết kết mạc, phù nhu mô, phù biểu mô và các khe nội nhu mô 1). Thực hiện xét nghiệm Seidel để phân biệt với thủng.
Dưới đây là các đặc điểm của các phương thức xét nghiệm chính.
| Phương pháp xét nghiệm | Nội dung đánh giá chính | Đặc điểm |
|---|---|---|
| AS-OCT | Rách DM và khe nhu mô | Không tiếp xúc và định lượng |
| Kính hiển vi siêu âm sinh học | Vị trí rách và độ dày giác mạc | Theo dõi sự thoái lui |
| Kính hiển vi đồng tiêu in vivo (IVCM) | Tế bào viêm và phù nề | Đánh giá ở cấp độ tế bào |
Điều trị ACH bắt đầu bằng liệu pháp bảo tồn; nếu cải thiện không đủ hoặc cần thoái lui sớm, xem xét điều trị phẫu thuật.
Các thuốc sau được sử dụng1)9).
Thoái lui tự nhiên với liệu pháp bảo tồn mất 2–4 tháng (tối đa 5–36 tuần)1). Mặt khác, ở mắt đã được cross-linking giác mạc (CXL), thoái lui nhanh hơn đáng kể, với các trường hợp thoái lui hoàn toàn trong 3 tuần đã được báo cáo7).
Được thực hiện nhằm mục đích đẩy nhanh quá trình thoái lui, giảm triệu chứng và giảm thiểu sẹo giác mạc.
Tiêm khí vào tiền phòng
pneumatic descemetopexy: Không khí, SF6 hoặc C3F8 được tiêm vào tiền phòng, và mép màng Descemet được trải rộng và tái kết dính thông qua hiệu ứng chèn ép 1).
Thời gian thoái lui: 2–7 tuần (ngắn hơn đáng kể so với 64–117 ngày của điều trị bảo tồn).
Tần suất tiêm lại: Cần tiêm lại ở 77,8% đối với không khí, 66,7% đối với SF6 và 0–35,7% đối với C3F8.
Khâu nén
compression sutures: Vùng rách màng Descemet được nén và đóng lại bằng chỉ khâu. Có khâu xuyên suốt (FTS) và khâu một phần (PTS) 2).
Thời gian thoái lui: Trong y văn, dao động từ 1 giờ đến 45 ngày. Hầu hết trong vòng 2 tuần 2).
Kết hợp khí tiền phòng: Thoái lui hoàn toàn trong vòng 2 tuần đã được báo cáo với 3 mũi FTS + khí (lấp đầy 50% tiền phòng) 3).
Ghép giác mạc
Ghép nội mô giác mạc (DSAEK/DMEK): Được xem xét khi vết rách màng Descemet lớn 1).
Ghép giác mạc lớp trước sâu (pDALK): Có thể đạt được đóng DM, phục hồi độ cong giác mạc và phục hồi thị lực trong một lần phẫu thuật.
Ghép giác mạc xuyên thấu (PKP): Được thực hiện cho sẹo gây giảm thị lực sau ACH. Tỷ lệ sống của mảnh ghép dài hạn sau PKP cho ACH thấp hơn so với các trường hợp không ACH 3).
Dưới đây là ví dụ về đơn thuốc nhỏ mắt điển hình sau khâu nén 3).
| Thuốc | Liều lượng và tần suất |
|---|---|
| moxifloxacin 0,5% | 4 lần/ngày |
| prednisolone acetate 1% | giảm dần liều khi cần |
| NaCl 5% | 1 lần trước khi ngủ |
Hầu hết các trường hợp tự thoái lui trong vòng 2-4 tháng chỉ với điều trị bảo tồn1). Tuy nhiên, sau khi thoái lui, có thể để lại sẹo giác mạc và tân mạch, gây suy giảm thị lực vĩnh viễn. Tiêm khí vào tiền phòng hoặc khâu nén có thể rút ngắn thời gian thoái lui xuống còn khoảng 2 tuần và giảm thiểu sẹo. Điều quan trọng là thảo luận kế hoạch điều trị với bác sĩ điều trị.
Không khí hoặc khí đặc biệt (như SF6, C3F8) được tiêm vào tiền phòng, và hiệu ứng chèn ép của nó hỗ trợ phần rách của màng Descemet từ bên trong để thúc đẩy tái bám dính 1). Có thể rút ngắn thời gian thoái lui cần 64-117 ngày trong điều trị bảo tồn xuống còn 2-7 tuần. Tuy nhiên, có thể xảy ra glôcôm block đồng tử hoặc cần tiêm lại.
Theo truyền thống, người ta cho rằng con đường: chấn thương vi thể như dụi mắt → rách màng Descemet → thủy dịch thấm vào nhu mô → tách các lớp phiến → phù nề 1).
Nghiên cứu gần đây cho thấy chỉ khuyết màng Descemet không gây ACH, mà còn cần khuyết nhu mô giác mạc sau 1). Phát hiện này quan trọng để giải thích tại sao ACH chỉ xảy ra trong các trường hợp giãn giác mạc nặng.
Trên tiêu bản ghép giác mạc toàn phần (PKP) của giác mạc ACH, quan sát thấy các phiến nhu mô xếp lỏng lẻo. Laminin và collagen type IV khu trú gần màng Descemet cuộn lại, và được cho là đóng vai trò quan trọng trong sự di chuyển và tái tạo nội mô của tế bào nội mô 1).
Một phần ba trước của nhu mô giác mạc chỉ sưng nhẹ do đan xen phiến. Hai phần ba sau bao gồm các sợi đơn hướng không đan xen, và có thể sưng lên đến 3 lần 7).
Các tế bào nội mô giác mạc lân cận di chuyển đến vị trí rách màng Descemet, phục hồi chức năng bơm nội mô, thúc đẩy quá trình khử nước giác mạc, và cuối cùng quá trình sửa chữa hoàn tất với sự hình thành sẹo 1). Khâu nén ép đưa các mép màng Descemet lại gần nhau về mặt vật lý để tạo điều kiện cho tế bào nội mô di chuyển.
Các nghiên cứu sử dụng kính hiển vi đồng tiêu sống cho thấy các tế bào viêm tồn tại hơn 4 tuần có liên quan đến nguy cơ cao tân mạch giác mạc 1).
Varshney et al. (2021) báo cáo một trường hợp ACH sau viêm giác mạc hậu CXL 7). Trên giác mạc đã được CXL, sự thoái lui xảy ra nhanh chóng trong 21 ngày, ngắn hơn đáng kể so với 2-4 tháng thông thường. Cơ chế được đề xuất là tăng cường liên kết ngang collagen bởi CXL → tăng độ bền liên kết giữa các phiến ở nhu mô trước → tăng khả năng chống phù nề. Giác mạc đã liên kết ngang có khả năng kháng tiêu hóa enzyme cao hơn, góp phần vào sự thoái lui sớm.
Một kỹ thuật điều chỉnh độ sâu và độ căng của chỉ khâu theo thời gian thực bằng OCT trong mổ (iOCT) đã được báo cáo.
Kaur et al. (2025) đã thực hiện khâu nén một phần bề dày (PTS, độ sâu mục tiêu 50-60%) dưới hướng dẫn iOCT trên 7 trường hợp (tuổi trung vị 16, độ dày giác mạc trước mổ 1120-2363 μm)2). Việc khâu được thực hiện trong khi xác nhận sự nén chặt nhu mô có hình dạng “sâu bướm” qua iOCT, và tất cả các trường hợp đều thoái lui trong vòng 2 tuần, chỉ khâu được cắt bỏ sau 8-12 tuần. PTS cho thấy hiệu quả tương đương với khâu toàn bộ bề dày (FTS) với nguy cơ tổn thương nội mô thấp hơn.
Trong một tổng quan y văn (19 nghiên cứu), thời gian thoái lui của khâu nén dao động từ 1 giờ đến 45 ngày, và hầu hết trong vòng 2 tuần2).
Liu et al. đã báo cáo phẫu thuật hai giai đoạn: TKP-assisted epikeratophakia (giai đoạn 1 sửa màng Descemet) sau đó là DALK với cùng mảnh ghép (giai đoạn 2) sau 2,1±0,7 tháng để đạt được phục hồi thị lực2).
Petrelli et al. đã thực hiện cắt bỏ hình nêm lớp sau khi keo cyanoacrylate thất bại đối với thủng giác mạc sau ACH2). Cải thiện khúc xạ đạt được trong khi tránh ghép giác mạc.
Alio và cộng sự đã tiêm 0,3 ml huyết tương giàu tiểu cầu tăng cường (EPRP) vào tiền phòng ở một bệnh nhân kháng SF6 và đạt được sự thoái lui sau một tuần 1). Cơ chế được cho là do các yếu tố tăng trưởng thúc đẩy tái tạo tế bào nội mô.
Đối với các trường hợp rách màng Descemet lớn, đã có báo cáo về phương pháp sử dụng miếng vá DMEK nhỏ đường kính 5 mm để bịt tạm thời vùng rách 1). Đã có báo cáo về các trường hợp sau khi bong một phần mảnh ghép, giác mạc tự nhiên trở nên khô.
Ontiveros-Holguín & Pacheco-Padrón (2022) đã báo cáo một trường hợp ACH và di lệch ICRS sau khi đặt đoạn vòng nội mô giác mạc (ICRS) 8). Bệnh nhân hồi phục sau 8 tuần chỉ với điều trị bảo tồn. Đây được coi là báo cáo đầu tiên về ACH sau đặt ICRS hồi phục chỉ với điều trị bảo tồn.
Đây là kỹ thuật khâu nén được thực hiện trong khi kiểm tra độ sâu và độ căng của chỉ khâu theo thời gian thực bằng OCT trong mổ (iOCT) 3). Vì độ sâu khâu trước đây phụ thuộc vào kinh nghiệm nay có thể được kiểm soát khách quan, có thể đạt được nén giác mạc hiệu quả trong khi giảm nguy cơ tổn thương nội mô. Trong báo cáo của Kaur và cộng sự, tất cả các trường hợp đều thoái lui trong vòng hai tuần.