ग्रेड 1
एडिमा का अधिकतम व्यास: 3 मिमी या उससे कम
घाव की प्रकृति: स्थानीयकृत स्ट्रोमल एडिमा। कॉर्निया के एक भाग तक सीमित।

तीव्र कॉर्नियल हाइड्रोप्स (ACH) कॉर्नियल एक्टेसिया की एक दुर्लभ जटिलता है। इसमें डेसीमेट झिल्ली और कॉर्नियल एंडोथेलियम का फटना होता है, जिससे जलीय हास्य तेजी से कॉर्नियल स्ट्रोमा में प्रवेश करता है और अचानक कॉर्नियल एडिमा उत्पन्न होती है।
सबसे आम अंतर्निहित बीमारी केराटोकोनस है, लेकिन यह केराटोग्लोबस और पेलुसिड मार्जिनल डिजनरेशन (PMD) में भी होता है।
घटना दर इस प्रकार है 1):
आयु सीमा 5-59 वर्ष बताई गई है, 20-40 वर्ष की आयु में अधिक सामान्य 1)। पुरुषों में जोखिम महिलाओं की तुलना में दोगुना तक होता है। जातीय अंतर भी देखे गए हैं: न्यूजीलैंड में प्रशांत द्वीपवासियों में, ब्रिटेन में दक्षिण एशियाई और अश्वेत लोगों में प्रसार अधिक है।
नवीनतम ज्ञान के अनुसार, केवल डेस्मेट झिल्ली दोष से ACH नहीं होता, बल्कि पश्च कॉर्नियल स्ट्रोमा का दोष भी आवश्यक है। एक रिपोर्ट में बताया गया है कि DMEK के दौरान डेस्मेट झिल्ली दोष वाली 16 आँखों में ACH नहीं हुआ, जबकि पश्च स्ट्रोमा वेध वाली 5 आँखों में सभी में ACH हुआ 1)।
यह लगभग 2.4–3% केराटोकोनस रोगियों, 6–11.5% पेलुसिड मार्जिनल कॉर्नियल डिजनरेशन रोगियों, और लगभग 11% ग्लोबस कॉर्निया रोगियों में होता है 1)। कॉर्नियल एक्टेसिया जितना गंभीर होगा, जोखिम उतना अधिक होगा, और आँखें मलने की आदत वाले रोगियों में विशेष सावधानी आवश्यक है।
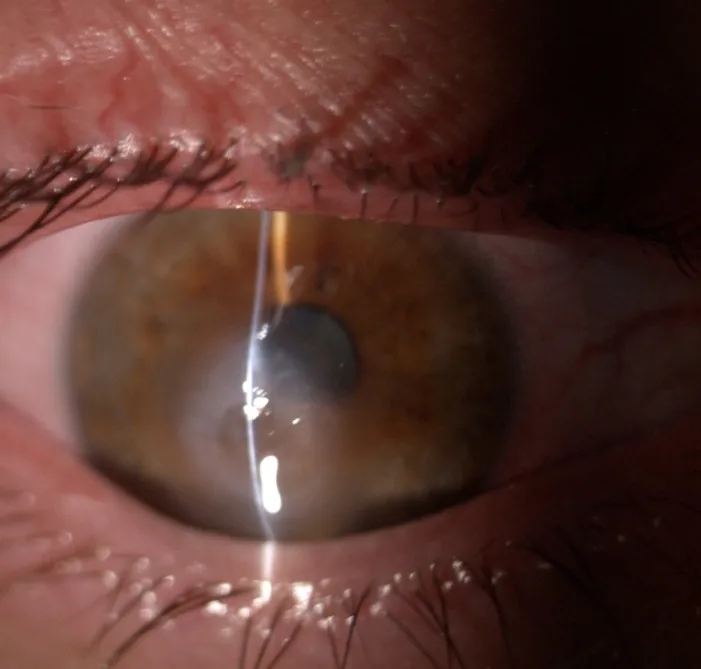
ACH के मुख्य व्यक्तिपरक लक्षण इस प्रकार हैं:
ट्रिगर कारकों में आँखें मलना, छींकना, खाँसना, नाक साफ करना, या जोरदार व्यायाम जैसी क्रियाएँ शामिल हैं जो अस्थायी रूप से अंतःनेत्र दबाव बढ़ाती हैं। यह अक्सर स्वतः भी हो सकता है।
स्लिट लैंप माइक्रोस्कोप में, कंजंक्टिवल हाइपरिमिया, कॉर्नियल स्ट्रोमल एडिमा, एपिथेलियल एडिमा, इंट्रास्ट्रोमल क्लेफ्ट्स और एपिथेलियल बुलै देखे जाते हैं1)।
एडिमा की सीमा के अनुसार ग्रेड वर्गीकरण नीचे दिया गया है1)।
ग्रेड 1
एडिमा का अधिकतम व्यास: 3 मिमी या उससे कम
घाव की प्रकृति: स्थानीयकृत स्ट्रोमल एडिमा। कॉर्निया के एक भाग तक सीमित।
ग्रेड 2
एडिमा का अधिकतम व्यास: 3-5 मिमी
घाव की प्रकृति: मध्यम एडिमा सीमा। दृश्य अक्ष को प्रभावित कर सकता है।
ग्रेड 3
एडिमा का अधिकतम व्यास: 5 मिमी से अधिक
घाव की प्रकृति: व्यापक एडिमा। दृश्य अक्ष सहित गंभीर अपारदर्शिता। सबसे कम उम्र के मामले (5 वर्षीय लड़की) में लिंबस-टू-लिंबस पूर्ण कॉर्नियल एडिमा की सूचना मिली है8)।
कॉर्नियल पारदर्शिता के मूल्यांकन के लिए, ग्रेड 0 (पूर्वकाल कक्ष और परितारिका पूरी तरह से अदृश्य) से ग्रेड 4 (पूरी तरह से पारदर्शी) तक 5-स्तरीय वर्गीकरण का भी उपयोग किया जाता है1)।
पूर्वकाल खंड OCT (AS-OCT) डेसीमेट झिल्ली के टूटने और अलग होने, इंट्रास्ट्रोमल द्रव गुहाओं और कॉर्नियल मोटाई में वृद्धि को गैर-संपर्क रूप से देखने में सक्षम बनाता है1)। टूटने का आकार और गहराई ACH समाधान समय के पूर्वानुमान संकेतक हैं। सीडेल परीक्षण सकारात्मक हो सकता है, लेकिन यह वेध के बजाय एडेमेटस कॉर्निया से जलीय हास्य रिसाव के कारण होता है।
ग्रेव्स नेत्र रोग से पीड़ित रोगियों में ACH होने की सूचना मिली है, और अंतर्गर्भाशयी दबाव में वृद्धि और नेत्र सतह की सूजन जोखिम कारक हो सकते हैं7)।
संक्रमण के जोखिम के संबंध में, ACH के 112 मामलों में से 2.7% (3/112) में संक्रामक केराटाइटिस की सूचना मिली है5)। सभी मामले गंभीर एटोपिक डर्मेटाइटिस वाले पुरुष थे, जिनकी औसत आयु 46 वर्ष थी। कल्चर में MSCNS और MSSA पाए गए।
आंखें मलने से डेसीमेट झिल्ली पर यांत्रिक बल पड़ता है, जो पहले से पतली और फैली हुई कॉर्निया में डेसीमेट झिल्ली के फटने का सीधा कारण बन सकता है 1)। एटोपिक जिल्द की सूजन के रोगियों में खुजली के कारण आंखें मलने की प्रवृत्ति अधिक होती है, इसलिए उनमें जोखिम विशेष रूप से अधिक होता है। खुजली होने पर आई ड्रॉप आदि से लक्षणों को नियंत्रित करना महत्वपूर्ण है।
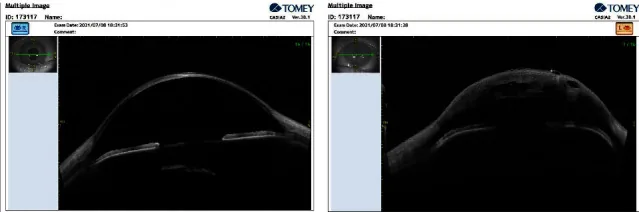
ACH का निदान नैदानिक निष्कर्षों के आधार पर किया जाता है और विभिन्न इमेजिंग जांचों द्वारा पूरक किया जाता है।
निदान का आधार। कंजंक्टिवल हाइपरमिया, स्ट्रोमल एडिमा, एपिथेलियल एडिमा और इंट्रास्ट्रोमल क्लेफ्ट की जांच की जाती है 1)। वेध से अंतर करने के लिए सीडल परीक्षण किया जाता है।
नीचे प्रमुख जांच विधियों की विशेषताएं दी गई हैं।
| जांच विधि | मुख्य मूल्यांकन सामग्री | विशेषताएं |
|---|---|---|
| AS-OCT | DM फटना और स्ट्रोमल क्लीफ्ट्स | गैर-संपर्क, मात्रात्मक |
| अल्ट्रासाउंड बायोमाइक्रोस्कोपी | फटने का स्थान, कॉर्नियल मोटाई | समाधान की निगरानी |
| इन विवो कॉन्फोकल माइक्रोस्कोपी (IVCM) | सूजन कोशिकाएं, एडिमा | कोशिकीय स्तर पर मूल्यांकन |
ACH का उपचार रूढ़िवादी चिकित्सा से शुरू होता है; यदि सुधार अपर्याप्त है या शीघ्र समाधान आवश्यक है, तो शल्य चिकित्सा पर विचार किया जाता है।
निम्नलिखित दवाओं का उपयोग किया जाता है1)9)।
रूढ़िवादी उपचार के साथ स्वतः समाधान में 2-4 महीने (अधिकतम 5-36 सप्ताह) लगते हैं1)। दूसरी ओर, कॉर्नियल क्रॉस-लिंकिंग (CXL) से उपचारित आँखों में समाधान काफी तेज होता है, 3 सप्ताह में पूर्ण समाधान के मामले सामने आए हैं7)।
यह प्रारंभिक समाधान, लक्षणों से राहत और कॉर्नियल निशान को कम करने के उद्देश्य से किया जाता है।
पूर्वकाल कक्ष में गैस इंजेक्शन
pneumatic descemetopexy: डेसीमेट झिल्ली के किनारों को फैलाने और पुनः जोड़ने के लिए वायु, SF6 या C3F8 को पूर्वकाल कक्ष में इंजेक्ट किया जाता है, जो टैम्पोनेड प्रभाव प्रदान करता है1)।
समाधान का समय: 2-7 सप्ताह (रूढ़िवादी उपचार के 64-117 दिनों की तुलना में काफी कम)।
पुनः इंजेक्शन की आवृत्ति: वायु 77.8%, SF6 66.7%, C3F8 0-35.7% मामलों में पुनः इंजेक्शन की आवश्यकता होती है।
संपीड़न टांके
compression sutures: डेसीमेट झिल्ली के फटे हिस्से को संपीड़ित और बंद करने के लिए टांके। पूर्ण-मोटाई (FTS) और आंशिक-मोटाई (PTS) टांके होते हैं2)।
समाधान का समय: साहित्य समीक्षा के अनुसार 1 घंटे से 45 दिन। अधिकांश 2 सप्ताह के भीतर2)।
पूर्वकाल कक्ष वायु के साथ संयोजन: 3 FTS + वायु (50% पूर्वकाल कक्ष भराव) के साथ 2 सप्ताह के भीतर पूर्ण समाधान की सूचना दी गई है3)।
कॉर्नियल प्रत्यारोपण
कॉर्नियल एंडोथेलियल प्रत्यारोपण (DSAEK/DMEK): बड़े डेसीमेट झिल्ली फटने पर विचार किया जाता है1)।
गहरी पूर्वकाल लैमेलर केराटोप्लास्टी (pDALK): एक ही सर्जरी में DM बंद करना, कॉर्नियल वक्रता बहाल करना और दृष्टि बहाल करना संभव है।
पूर्ण-मोटाई कॉर्नियल प्रत्यारोपण (PKP): ACH के बाद दृष्टि-हानिकारक निशान के लिए किया जाता है। ACH के बाद PKP में दीर्घकालिक ग्राफ्ट उत्तरजीविता गैर-ACH मामलों की तुलना में कम होती है3)।
संपीड़न टांके लगाने के बाद एक विशिष्ट आई ड्रॉप नुस्खा का उदाहरण दिखाया गया है3)।
| दवा | खुराक और आवृत्ति |
|---|---|
| मॉक्सीफ्लोक्सासिन 0.5% | दिन में 4 बार |
| प्रेडनिसोलोन एसीटेट 1% | आवश्यकतानुसार धीरे-धीरे कम करें |
| NaCl 5% | सोने से पहले 1 बार |
कई मामले केवल रूढ़िवादी उपचार से 2-4 महीनों के भीतर ठीक हो जाते हैं1)। हालांकि, ठीक होने के बाद कॉर्नियल निशान और नववाहिकाएँ रह सकती हैं जो स्थायी दृष्टि हानि का कारण बनती हैं। पूर्वकाल कक्ष गैस इंजेक्शन या संपीड़न सिवनी से ठीक होने का समय लगभग 2 सप्ताह तक कम किया जा सकता है और निशान गठन को कम किया जा सकता है। उपचार योजना तय करने के लिए चिकित्सक से परामर्श करना महत्वपूर्ण है।
यह एक शल्य प्रक्रिया है जिसमें पूर्वकाल कक्ष में हवा या एक विशेष गैस (SF6, C3F8, आदि) इंजेक्ट की जाती है, और इसके टैम्पोनेड प्रभाव से डेसीमेट झिल्ली के फटे हुए हिस्से को अंदर से सहारा देकर पुनः जुड़ाव को बढ़ावा दिया जाता है 1)। रूढ़िवादी उपचार में 64-117 दिन लगने वाला समाधान 2-7 सप्ताह तक कम किया जा सकता है। हालांकि, प्यूपिलरी ब्लॉक ग्लूकोमा या पुनः इंजेक्शन की आवश्यकता हो सकती है।
परंपरागत रूप से, यह माना जाता था कि आंख रगड़ने जैसे सूक्ष्म आघात → डेसीमेट झिल्ली का फटना → जल का स्ट्रोमा में रिसना → लैमेलर परतों का अलग होना → एडिमा, इस मार्ग से होता है 1)।
नवीनतम शोध से पता चलता है कि केवल डेसीमेट झिल्ली दोष से ACH नहीं होता है; पश्च कॉर्नियल स्ट्रोमा दोष भी एक आवश्यक शर्त है 1)। यह खोज यह समझाने में महत्वपूर्ण है कि केवल गंभीर कॉर्नियल एक्टेसिया के मामलों में ही ACH क्यों होता है।
ACH कॉर्निया के पूर्ण मोटाई कॉर्नियल प्रत्यारोपण (PKP) नमूनों में, ढीली पैक्ड स्ट्रोमल लैमेल्ले पाई जाती हैं। लैमिनिन और टाइप IV कोलेजन मुड़ी हुई डेसीमेट झिल्ली के समीप स्थानीयकृत होते हैं, जो एंडोथेलियल कोशिकाओं के पुनः प्रवास और पुनः एंडोथेलियलाइजेशन में महत्वपूर्ण भूमिका निभाते हैं 1)।
कॉर्नियल स्ट्रोमा का अगला एक तिहाई भाग लैमेलर इंटरवीविंग के कारण हल्की सूजन तक सीमित रहता है। पिछला दो तिहाई भाग गैर-इंटरलेस्ड यूनिडायरेक्शनल फाइब्रिल से बना होता है, जो अधिकतम तीन गुना तक सूज सकता है 7)।
आसन्न कॉर्नियल एंडोथेलियल कोशिकाएं डेसीमेट झिल्ली के फटे हुए क्षेत्र में प्रवास करती हैं और एंडोथेलियल पंप फ़ंक्शन को बहाल करती हैं, जिससे कॉर्नियल निर्जलीकरण होता है और अंततः निशान गठन के साथ मरम्मत पूरी होती है 1)। कंप्रेसिव सिवनी डेसीमेट झिल्ली के किनारों को शारीरिक रूप से करीब लाकर एंडोथेलियल कोशिकाओं के प्रवास को बढ़ावा देता है।
इन विवो कॉन्फोकल माइक्रोस्कोपी का उपयोग करके अध्ययनों से पता चला है कि जिन मामलों में सूजन कोशिकाएं 4 सप्ताह से अधिक समय तक बनी रहती हैं, उनमें कॉर्नियल नियोवैस्कुलराइजेशन का खतरा अधिक होता है 1)।
Varshney et al. (2021) ने CXL के बाद केराटाइटिस में ACH के एक मामले की सूचना दी 7)। CXL-उपचारित कॉर्निया में, 21 दिनों में तेजी से समाधान हुआ, जो सामान्य 2-4 महीनों की तुलना में काफी कम था। तंत्र के रूप में CXL द्वारा कोलेजन क्रॉस-लिंकिंग को मजबूत करना → पूर्वकाल स्ट्रोमा की इंटरलैमेलर कोहेसिव स्ट्रेंथ में वृद्धि → सूजन प्रतिरोध में वृद्धि का सुझाव दिया गया। क्रॉस-लिंक्ड कॉर्निया एंजाइमेटिक पाचन के लिए अधिक प्रतिरोधी होता है, जो प्रारंभिक समाधान में योगदान करता है।
इंट्राऑपरेटिव OCT (iOCT) का उपयोग करके वास्तविक समय में सिवनी की गहराई और तनाव को समायोजित करने की एक तकनीक रिपोर्ट की गई है।
Kaur et al. (2025) ने 7 रोगियों (मध्य आयु 16 वर्ष, प्रीऑपरेटिव कॉर्नियल मोटाई 1120-2363 μm) पर iOCT-निर्देशित आंशिक-मोटाई संपीड़न सिवनी (PTS, लक्ष्य गहराई 50-60%) की2)। iOCT द्वारा ‘कैटरपिलर’ जैसी उपस्थिति वाले स्ट्रोमल कॉम्पैक्शन की पुष्टि करते हुए सिवनी लगाई गई, सभी मामले 2 सप्ताह के भीतर ठीक हो गए, और सिवनी 8-12 सप्ताह बाद हटा दी गई। PTS ने पूर्ण-मोटाई सिवनी (FTS) के समान प्रभावशीलता दिखाई, जबकि एंडोथेलियल क्षति का जोखिम कम था।
साहित्य समीक्षा (19 अध्ययन) में संपीड़न सिवनी के समाधान का समय 1 घंटे से 45 दिनों तक था, अधिकांश 2 सप्ताह के भीतर2)।
Liu et al. ने दो-चरणीय सर्जरी की सूचना दी: TKP-सहायक एपिकेराटोफेकिया (पहले चरण में डेस्मेट झिल्ली की मरम्मत) के बाद 2.1±0.7 महीने बाद उसी ग्राफ्ट का उपयोग करके DALK (दूसरा चरण) किया गया, जिससे दृष्टि सुधार प्राप्त हुआ2)।
Petrelli et al. ने ACH के बाद कॉर्नियल वेधन के लिए सायनोएक्रिलेट गोंद की विफलता के बाद लैमेलर वेज रिसेक्शन किया2)। इससे कॉर्नियल प्रत्यारोपण से बचते हुए अपवर्तन में सुधार हुआ।
Alio et al. ने SF6-अनुत्तरदायी मामलों में 0.3 मिली एनरिच्ड प्लेटलेट-रिच प्लाज्मा (EPRP) का पूर्वकाल कक्ष में इंजेक्शन दिया, और एक सप्ताह में समाधान प्राप्त किया 1)। वृद्धि कारकों (ग्रोथ फैक्टर) द्वारा एंडोथेलियल कोशिका पुनर्जनन को बढ़ावा देना तंत्र के रूप में अनुमानित किया गया।
बड़े डेसीमेट झिल्ली फटने वाले मामलों के लिए, 5 मिमी व्यास के छोटे DMEK पैच का उपयोग करके फटने वाले स्थान को अस्थायी रूप से बंद करने की एक विधि रिपोर्ट की गई है 1)। आंशिक ग्राफ्ट पृथक्करण के बाद भी कॉर्निया में स्वाभाविक रूप से डिटर्जेसेंस (deturgescence) होने के मामले रिपोर्ट किए गए हैं।
Ontiveros-Holguín & Pacheco-Padrón (2022) ने इंट्राकोर्नियल रिंग सेगमेंट (ICRS) प्रत्यारोपण के बाद ACH और ICRS प्रवासन के एक मामले की रिपोर्ट दी 8)। केवल रूढ़िवादी उपचार से 8 सप्ताह बाद इसका समाधान हो गया। ICRS प्रत्यारोपण के बाद ACH का केवल रूढ़िवादी उपचार से ठीक होने की यह पहली रिपोर्ट मानी जाती है।
यह एक संपीड़न सिवनी है जो इंट्राऑपरेटिव OCT (iOCT) का उपयोग करके वास्तविक समय में सिवनी की गहराई और तनाव की जांच करते हुए की जाती है 3)। पारंपरिक रूप से अनुभव पर निर्भर सिवनी गहराई को वस्तुनिष्ठ रूप से नियंत्रित किया जा सकता है, जिससे एंडोथेलियल क्षति के जोखिम को कम करते हुए प्रभावी कॉर्नियल संपीड़न संभव होता है। Kaur et al. की रिपोर्ट में सभी मामले 2 सप्ताह के भीतर ठीक हो गए।