الدرجة 1
القطر الأقصى للوذمة: 3 مم أو أقل
طبيعة الآفة: وذمة سدوية موضعية، تقتصر على جزء من القرنية.

الوذمة القرنية الحادة (ACH) هي مضاعفة نادرة لاضطرابات تمدد القرنية. تحدث بسبب تمزق غشاء ديسيميه والبطانة القرنية، مما يؤدي إلى دخول سريع للخلط المائي إلى سدى القرنية، مسبباً تورماً قرنياً حاداً.
أكثر الأمراض الأساسية شيوعاً هو القرنية المخروطية، وتحدث أيضاً في القرنية الكروية والتنكس المحيطي الشفاف للقرنية (PMD).
معدل الحدوث كالتالي 1):
يتراوح عمر الإصابة بين 5-59 عاماً، وتكثر في العقدين الثالث والرابع من العمر 1). خطر الإصابة لدى الرجال يصل إلى ضعف النساء. توجد فروق عرقية، حيث ترتفع النسبة في نيوزيلندا بين سكان جزر المحيط الهادئ، وفي المملكة المتحدة بين جنوب آسيا والسود.
تشير أحدث المعارف إلى أن عيب غشاء ديسميه وحده لا يسبب الوذمة القرنية الحادة، بل يتطلب أيضًا عيبًا في سدى القرنية الخلفي. وفقًا لتقرير، لم تحدث الوذمة القرنية الحادة في 16 عينًا حدث فيها عيب في غشاء ديسميه أثناء جراحة DMEK، بينما حدثت في جميع العيون الخمس التي حدث فيها ثقب في السدى الخلفي1).
يُقدر أن الوذمة القرنية الحادة تحدث في حوالي 2.4-3% من مرضى القرنية المخروطية، و6-11.5% من مرضى التنكس القرني المحيطي الشفاف، وحوالي 11% من مرضى القرنية الكروية1). كلما زادت شدة تمدد القرنية، زاد الخطر، ويجب توخي الحذر بشكل خاص لدى المرضى الذين لديهم عادة فرك العين.
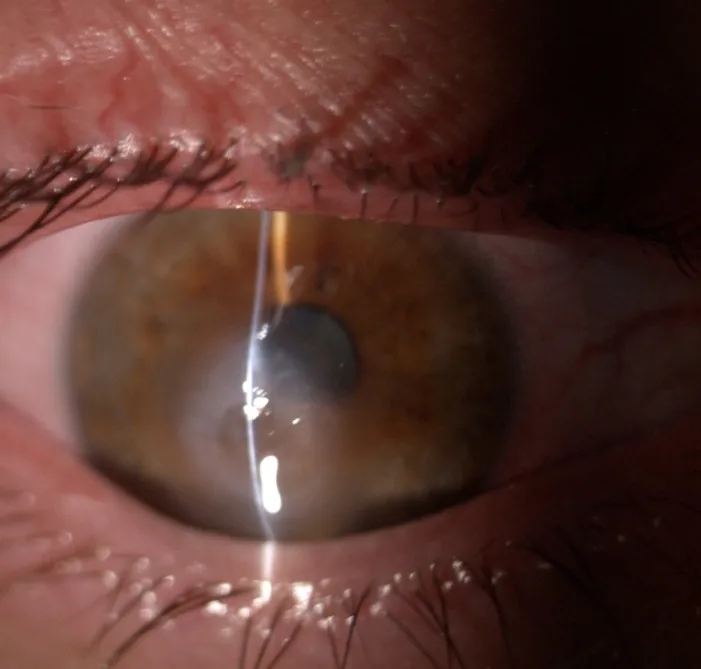
الأعراض الذاتية الرئيسية للوذمة القرنية الحادة هي كما يلي:
تشمل العوامل المحفزة الأفعال التي ترفع ضغط العين مؤقتًا، مثل فرك العين، العطس، السعال، تنظيف الأنف، والتمارين الشاقة. كما يحدث غالبًا بشكل عفوي.
باستخدام المصباح الشقي، يمكن ملاحظة احتقان الملتحمة، وذمة سدى القرنية، وذمة الظهارة، والشقوق داخل السدى، وفقاعات ظهارية 1).
فيما يلي التصنيف الدرجي حسب مدى الوذمة 1).
الدرجة 1
القطر الأقصى للوذمة: 3 مم أو أقل
طبيعة الآفة: وذمة سدوية موضعية، تقتصر على جزء من القرنية.
الدرجة 2
القطر الأقصى للوذمة: 3-5 مم
طبيعة الآفة: وذمة متوسطة المدى، قد تؤثر على المحور البصري.
الدرجة 3
القطر الأقصى للوذمة: أكثر من 5 مم
طبيعة الآفة: وذمة واسعة النطاق، مع عتامة شديدة تشمل المحور البصري. تم الإبلاغ عن وذمة قرنية كاملة من الحوف إلى الحوف في أصغر حالة (طفلة تبلغ من العمر 5 سنوات) 8).
لتقييم شفافية القرنية، يُستخدم أيضًا تصنيف من 5 درجات من الدرجة 0 (لا يمكن رؤية الغرفة الأمامية والقزحية على الإطلاق) إلى الدرجة 4 (شفافة تمامًا) 1).
باستخدام التصوير المقطعي للقطاع الأمامي (AS-OCT)، يمكن تصور تمزق وانفصال غشاء دسميه، وتجمعات السوائل داخل السدى، وزيادة سمك القرنية دون تلامس 1). حجم وعمق التمزق هما مؤشران للتنبؤ بوقت تراجع الوذمة. قد يكون اختبار سايدل إيجابيًا، لكن هذا بسبب تسرب الخلط المائي من القرنية الوذمية وليس بسبب ثقب.
تم الإبلاغ عن حدوث وذمة القرنية الحادة في حالة مصابة باعتلال العين المرتبط بمرض غريفز، حيث يمكن أن يكون ارتفاع ضغط العين والتهاب سطح العين من عوامل الخطر 7).
كمخاطر الإصابة بالعدوى، أفادت دراسة أن 2.7% (3 من 112) من حالات ACH أصيبت بالتهاب القرنية المعدي 5). جميع الحالات المصابة كانت لرجال يعانون من التهاب الجلد التأتبي الشديد، بمتوسط عمر 46 عامًا. أظهرت المزارع وجود MSCNS و MSSA.
فرك العين يسبب قوة ميكانيكية على غشاء ديسيميه، وفي القرنية الرقيقة والمتمددة بالفعل، يمكن أن يكون محفزًا مباشرًا لتمزق غشاء ديسيميه 1). مرضى التهاب الجلد التأتبي معرضون لفرك العين بسبب الحكة، مما يزيد من خطرهم. من المهم السيطرة على الحكة باستخدام قطرات العين أو أدوية أخرى.
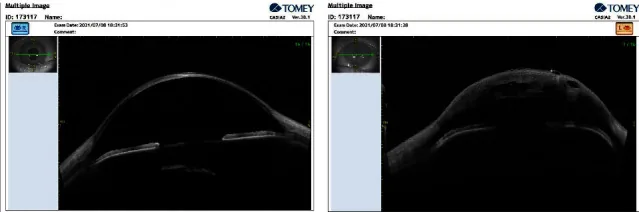
يعتمد تشخيص استسقاء القرنية الحاد على النتائج السريرية، ويتم استكماله بفحوصات التصوير المختلفة.
أساس التشخيص. يتم التحقق من احتقان الملتحمة، وذمة السدى، وذمة الظهارة، والشقوق داخل السدى 1). يتم إجراء اختبار سايدل للتمييز عن الانثقاب.
فيما يلي خصائص طرق التصوير الرئيسية.
| طريقة الفحص | المحتوى الرئيسي للتقييم | الخصائص |
|---|---|---|
| AS-OCT | تمزق غشاء ديسميه وشقوق السدى | غير تلامسي وكمي |
| المجهر فوق الصوتي الحيوي | موقع التمزق وسمك القرنية | مراقبة التراجع |
| المجهر متحد البؤر الحيوي (IVCM) | الخلايا الالتهابية والوذمة | تقييم على المستوى الخلوي |
يبدأ علاج ACH بالعلاج التحفظي، وفي حالة عدم التحسن أو الحاجة إلى تراجع مبكر، يتم النظر في العلاج الجراحي.
تُستخدم الأدوية التالية1)9).
يستغرق التراجع التلقائي بالعلاج التحفظي من 2 إلى 4 أشهر (بحد أقصى 5-36 أسبوعًا)1). من ناحية أخرى، في العيون التي خضعت للترابط المتقاطع للقرنية (CXL)، يكون التراجع أسرع بشكل ملحوظ، وقد تم الإبلاغ عن حالات تراجع كامل في غضون 3 أسابيع7).
يتم إجراؤه بهدف تسريع الانحدار، وتخفيف الأعراض، وتقليل تندب القرنية.
حقن الغاز في الغرفة الأمامية
pneumatic descemetopexy: يتم حقن الهواء أو SF6 أو C3F8 في الغرفة الأمامية، ويتم نشر حافة غشاء ديسميه وإعادة التصاقه من خلال تأثير الدكاك 1).
مدة الانحدار: 2-7 أسابيع (أقصر بشكل ملحوظ من 64-117 يومًا للعلاج المحافظ).
معدل إعادة الحقن: يتطلب إعادة الحقن في 77.8% للهواء، و66.7% لـ SF6، و0-35.7% لـ C3F8.
الخياطة الضاغطة
compression sutures: يتم ضغط وإغلاق منطقة تمزق غشاء ديسميه بالخياطة. هناك خياطة كاملة السماكة (FTS) وخياطة جزئية السماكة (PTS) 2).
مدة الانحدار: في مراجعة الأدبيات، تتراوح من ساعة واحدة إلى 45 يومًا. معظمها في غضون أسبوعين 2).
استخدام الهواء داخل الغرفة الأمامية معًا: تم الإبلاغ عن الانحدار الكامل في غضون أسبوعين باستخدام 3 غرز FTS + هواء (ملء 50% من الغرفة الأمامية) 3).
زراعة القرنية
زراعة بطانة القرنية (DSAEK/DMEK): يتم النظر فيها عندما يكون تمزق غشاء ديسميه كبيرًا 1).
زراعة القرنية الطبقي الأمامي العميق (pDALK): يمكن تحقيق إغلاق غشاء ديسميه، واستعادة تحدب القرنية، واستعادة الرؤية في عملية واحدة.
زراعة القرنية كاملة السماكة (PKP): يتم إجراؤها للندبات المعيقة للرؤية بعد ACH. معدل بقاء الطعم على المدى الطويل بعد PKP لـ ACH أقل من الحالات غير ACH 3).
فيما يلي مثال لوصفة قطرات العين النموذجية بعد الخياطة الضاغطة 3).
| الدواء | الجرعة والتكرار |
|---|---|
| موكسيفلوكساسين 0.5% | 4 مرات/يوم |
| بريدنيزولون أسيتات 1% | تخفيض تدريجي حسب الحاجة |
| كلوريد الصوديوم 5% | مرة واحدة قبل النوم |
تتراجع معظم الحالات خلال 2-4 أشهر بالعلاج التحفظي فقط1). لكن قد تبقى ندبات القرنية وأوعية دموية جديدة بعد التراجع، مما يسبب ضعفًا دائمًا في الرؤية. يمكن أن يؤدي حقن الغاز داخل الغرفة الأمامية أو الخياطة الضاغطة إلى تقصير فترة التراجع إلى حوالي أسبوعين وتقليل تكون الندبات. من المهم مناقشة خطة العلاج مع الطبيب المعالج.
يتم حقن الهواء أو غاز خاص (مثل SF6، C3F8) في الغرفة الأمامية، ويتم دعم الجزء الممزق من غشاء ديسميه من الداخل بتأثير السداد لتعزيز إعادة الالتصاق 1). يمكن تقليل فترة الانحسار التي تستغرق 64-117 يومًا في العلاج التحفظي إلى 2-7 أسابيع. ومع ذلك، قد يحدث زرق انسداد الحدقة أو الحاجة إلى إعادة الحقن.
تقليديًا، كان يُفترض مسار: صدمة دقيقة مثل فرك العين ← تمزق غشاء ديسميه ← تسرب الخلط المائي إلى السدى ← انفصال الطبقات الرقائقية ← وذمة 1).
تظهر الأبحاث الحديثة أن عيب غشاء ديسميه وحده لا يسبب ACH، بل إن عيب السدى القرني الخلفي شرط أساسي أيضًا 1). هذه المعرفة مهمة لتفسير سبب حدوث ACH فقط في حالات التوسع القرني الشديد.
في عينات زرع القرنية كامل السمك (PKP) لقرنية ACH، تُلاحظ حزم سدوية متراصة بشكل غير محكم. يتركز اللامينين والكولاجين من النوع الرابع بجوار غشاء ديسميه الملتف، ويُعتقد أنهما يلعبان دورًا مهمًا في إعادة هجرة الخلايا البطانية وإعادة البطانة 1).
الثلث الأمامي من سدى القرنية يظل منتفخًا بشكل طفيف بسبب التشابك الرقائقي. أما الثلثان الخلفيان فيتكونان من ألياف غير متشابكة أحادية الاتجاه، ويمكن أن تنتفخ حتى 3 أضعاف 7).
تهاجر الخلايا البطانية القرنية المجاورة إلى موقع تمزق غشاء ديسميه، وتستعيد وظيفة المضخة البطانية، مما يؤدي إلى جفاف القرنية، ويكتمل الإصلاح في النهاية بتكوين ندبة 1). يعمل الخياطة الانضغاطية على تقريب حواف غشاء ديسميه جسديًا لتعزيز هجرة الخلايا البطانية.
أظهرت الدراسات باستخدام المجهر متحد البؤر الحيوي أن الخلايا الالتهابية المتبقية لأكثر من 4 أسابيع ترتبط بارتفاع خطر تكون الأوعية الدموية القرنية 1).
أبلغ Varshney et al. (2021) عن حالة ACH بعد التهاب القرنية بعد CXL 7). في القرنية المعالجة بـ CXL، حدث الانحسار بسرعة خلال 21 يومًا، وهو أقصر بكثير من 2-4 أشهر المعتادة. يُقترح أن الآلية هي تقوية الروابط المتصالبة للكولاجين بواسطة CXL ← زيادة قوة التماسك بين الصفائح في السدى الأمامي ← زيادة مقاومة الانتفاخ. القرنية المتصالبة أكثر مقاومة للهضم الأنزيمي، مما يساهم في الانحسار المبكر.
تم الإبلاغ عن تقنية لضبط عمق الخياطة والتوتر في الوقت الفعلي باستخدام التصوير المقطعي التوافقي البصري أثناء الجراحة (iOCT).
أجرى Kaur et al. (2025) خياطة انضغاطية جزئية السماكة (PTS، بعمق مستهدف 50-60%) موجهة بـ iOCT على 7 حالات (متوسط العمر 16 عامًا، سمك القرنية قبل الجراحة 1120-2363 ميكرومتر)2). تم إجراء الخياطة مع تأكيد انضغاط السدى الذي يظهر بمظهر “اليرقة” عبر iOCT، وتراجعت جميع الحالات في غضون أسبوعين، وتمت إزالة الخيوط بعد 8-12 أسبوعًا. أشارت النتائج إلى أن PTS فعال مثل الخياطة كاملة السماكة (FTS) مع خطر أقل لتلف البطانة.
في مراجعة الأدبيات (19 دراسة)، كان وقت تراجع الخياطة الانضغاطية من ساعة واحدة إلى 45 يومًا، وكان معظمها في غضون أسبوعين2).
أبلغ Liu et al. عن جراحة على مرحلتين: رأب القرنية بمساعدة TKP (المرحلة الأولى لإصلاح غشاء ديسيميه) تليها DALK باستخدام نفس الطعم (المرحلة الثانية) بعد 2.1±0.7 شهرًا لتحقيق استعادة الرؤية2).
أجرى Petrelli et al. استئصالًا إسفينيًا طبقيًا بعد فشل لصق السيانوأكريلات لثقب القرنية بعد ACH2). تم تحقيق تحسن انكساري مع تجنب زرع القرنية.
أجرى Alio et al. حقن 0.3 مل من البلازما الغنية بالصفائح الدموية (EPRP) في الغرفة الأمامية لحالة مقاومة لـ SF6، وتم الحصول على التراجع بعد أسبوع واحد 1). تم افتراض أن تعزيز تجديد الخلايا البطانية بواسطة عوامل النمو هو الآلية.
بالنسبة للحالات التي تعاني من تمزقات كبيرة في غشاء ديسيميه، تم الإبلاغ عن طريقة استخدام رقعة DMEK صغيرة بقطر 5 مم لإغلاق منطقة التمزق مؤقتًا 1). تم الإبلاغ عن حالات حيث حدث انفصال جزئي للطعم ولكن القرنية عادت بشكل طبيعي إلى حالة الجفاف.
أبلغ Ontiveros-Holguín & Pacheco-Padrón (2022) عن حالة من ACH وهجرة ICRS بعد زرع حلقات داخل القرنية (ICRS) 8). تراجعت الحالة بعد 8 أسابيع بالعلاج المحافظ فقط. يُعتبر هذا أول تقرير عن تعافي ACH بعد زرع ICRS بالعلاج المحافظ فقط.
هو خياطة ضاغطة تتم باستخدام التصوير المقطعي التوافقي البصري أثناء العملية (iOCT) للتحقق من عمق وشد الخياطة في الوقت الفعلي 3). نظرًا لأنه يمكن التحكم في عمق الخياطة بشكل موضوعي، والذي كان يعتمد سابقًا على الخبرة، يمكن تحقيق ضغط فعال للقرنية مع تقليل خطر تلف البطانة. في تقرير Kaur et al.، تراجعت جميع الحالات في غضون أسبوعين.