درجه 1
حداکثر قطر ادم: 3 میلیمتر یا کمتر
ویژگی ضایعه: ادم استرومایی موضعی که به بخشی از قرنیه محدود میشود.

هیدروپس حاد قرنیه (ACH) یک عارضه نادر از اختلالات اکتاتیک قرنیه است. این وضعیت به دلیل پارگی غشای دسمه و اندوتلیوم قرنیه رخ میدهد که منجر به ورود سریع زلالیه به استرومای قرنیه و ایجاد ادم حاد قرنیه میشود.
شایعترین بیماری زمینهای قوز قرنیه است و همچنین در قرنیه کروی و دژنراسیون حاشیهای شفاف قرنیه (PMD) نیز رخ میدهد.
میزان بروز به شرح زیر است1):
سن بروز از 5 تا 59 سال گزارش شده است و بیشتر در دهه 20 تا 40 سالگی رخ میدهد1). خطر بروز در مردان تا دو برابر زنان است. تفاوتهای نژادی نیز وجود دارد؛ در نیوزیلند، افراد جزایر اقیانوس آرام و در بریتانیا، افراد جنوب آسیا و سیاهپوستان شیوع بیشتری دارند.
بر اساس یافتههای جدید، نشان داده شده است که تنها نقص غشای دسمه باعث ACH نمیشود و نقص در استرومای خلفی قرنیه نیز ضروری است. بر اساس گزارشی، در ۱۶ چشم که در حین DMEK نقص غشای دسمه رخ داد، ACH ایجاد نشد، در حالی که در ۵ چشم با سوراخ شدن استرومای خلفی، همه موارد دچار ACH شدند 1).
گزارش شده است که حدود ۲.۴ تا ۳٪ از بیماران مبتلا به قوز قرنیه، ۶ تا ۱۱.۵٪ از بیماران مبتلا به دژنراسیون حاشیهای شفاف قرنیه و حدود ۱۱٪ از بیماران مبتلا به قرنیه کرووی شکل به آن مبتلا میشوند 1). هرچه شدت اکتازی قرنیه بیشتر باشد، خطر بیشتر است و در بیمارانی که عادت به مالیدن چشم دارند، نیاز به توجه ویژه است.
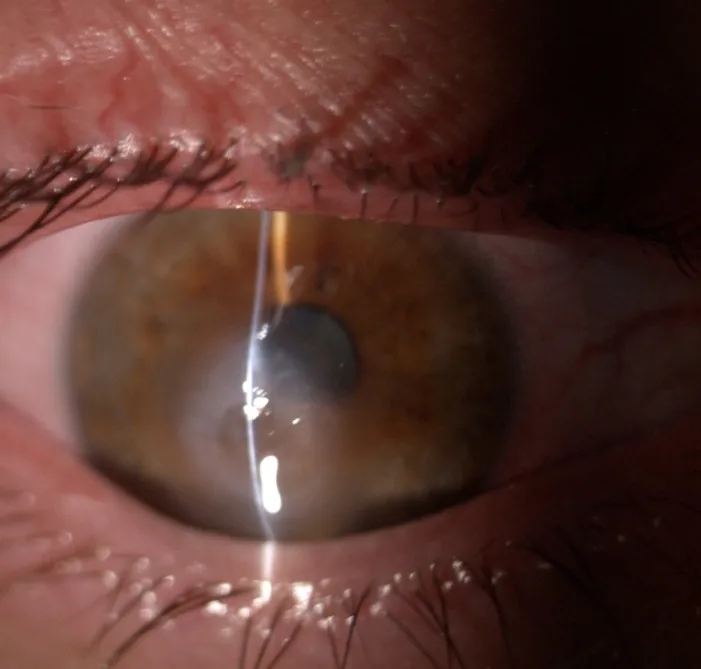
علائم ذهنی اصلی ACH به شرح زیر است:
عوامل تحریککننده شامل اعمالی هستند که به طور موقت فشار داخل چشم را افزایش میدهند، مانند مالیدن چشم، عطسه، سرفه، فین کردن و ورزش شدید. همچنین اغلب به صورت خودبهخودی رخ میدهد.
در معاینه با لامپ شکاف، پرخونی ملتحمه، ادم استرومای قرنیه، ادم اپیتلیال، شکافهای داخل استرومایی (intrastromal clefts) و تاول اپیتلیال مشاهده میشود1).
درجهبندی بر اساس وسعت ادم در زیر ارائه شده است1).
درجه 1
حداکثر قطر ادم: 3 میلیمتر یا کمتر
ویژگی ضایعه: ادم استرومایی موضعی که به بخشی از قرنیه محدود میشود.
درجه 2
حداکثر قطر ادم: 3 تا 5 میلیمتر
ویژگی ضایعه: وسعت ادم متوسط که ممکن است محور بینایی را تحت تأثیر قرار دهد.
درجه 3
حداکثر قطر ادم: بیش از 5 میلیمتر
ویژگی ضایعه: ادم گسترده که با کدورت شدید شامل محور بینایی همراه است. در جوانترین مورد (دختر 5 ساله)، ادم تمام قرنیه از لیمبوس تا لیمبوس گزارش شده است8).
برای ارزیابی شفافیت قرنیه، یک طبقهبندی 5 درجهای از درجه 0 (اتاق قدامی و عنبیه کاملاً نامرئی) تا درجه 4 (کاملاً شفاف) نیز استفاده میشود1).
در OCT بخش قدامی (AS-OCT)، پارگی و جداشدگی غشای دسمه، حفرههای مایع داخل استرومایی (intrastromal fluid clefts) و افزایش ضخامت قرنیه به صورت غیرتماسی قابل مشاهده است1). اندازه و عمق پارگی به عنوان شاخص پیشبینیکننده زمان消退 ACH عمل میکند. آزمایش Seidel ممکن است مثبت باشد، اما این به دلیل نشت زلالیه از قرنیه ادماتوز است نه سوراخ شدن.
مواردی از بروز ACH در بیماران مبتلا به بیماری گریوز نیز گزارش شده است که افزایش فشار داخل چشم و التهاب سطح چشم میتوانند عوامل خطر باشند7).
به عنوان خطر عفونت همزمان، گزارش شده است که 2.7% (3 از 112) موارد ACH با کراتیت عفونی همراه بودهاند5). همه موارد همراه، مردان مبتلا به درماتیت آتوپیک شدید با میانگین سنی 46 سال بودند. در کشت، MSCNS و MSSA شناسایی شد.
مالیدن چشم یک نیروی مکانیکی به غشای دسمه وارد میکند و در قرنیهای که از قبل نازک و گشاد شده است، میتواند مستقیماً باعث پارگی غشای دسمه شود 1). بیماران مبتلا به درماتیت آتوپیک به دلیل خارش چشم بیشتر چشم خود را میمالند و در معرض خطر بیشتری هستند. در صورت وجود خارش، کنترل علائم با قطرههای چشمی مهم است.
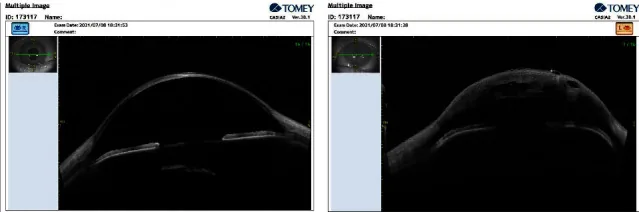
تشخیص ACH بر اساس یافتههای بالینی انجام میشود و با تصویربرداریهای مختلف تکمیل میگردد.
اساس تشخیص. پرخونی ملتحمه، ادم استروما، ادم اپیتلیوم و شکافهای داخل استرومایی بررسی میشود 1). تست سایدل برای افتراق از سوراخ شدن انجام میشود.
در زیر ویژگیهای اصلی روشهای تصویربرداری آورده شده است.
| روش آزمایش | محتوای اصلی ارزیابی | ویژگیها |
|---|---|---|
| AS-OCT | پارگی غشای دسمه و شکافهای استرومایی | غیرتماسی و کمی |
| میکروسکوپ اولتراسوند زیستی | محل پارگی و ضخامت قرنیه | پایش بهبود |
| میکروسکوپ کانفوکال زیستی (IVCM) | سلولهای التهابی و ادم | ارزیابی در سطح سلولی |
درمان ACH با درمان محافظهکارانه آغاز میشود و در صورت عدم بهبود کافی یا نیاز به رفع زودهنگام، درمان جراحی مد نظر قرار میگیرد.
داروهای زیر استفاده میشوند1)9).
رفع خودبهخودی با درمان محافظهکارانه ۲ تا ۴ ماه (حداکثر ۵ تا ۳۶ هفته) طول میکشد1). با این حال، در چشمهایی که کراسلینکینگ قرنیه (CXL) انجام شده است، رفع به طور قابل توجهی سریعتر است و مواردی از رفع کامل در ۳ هفته گزارش شده است7).
به منظور تسریع در رفع، کاهش علائم و به حداقل رساندن اسکار قرنیه انجام میشود.
تزریق گاز به داخل اتاق قدامی
پنوماتیک دسمتوپکسی: هوا، SF6 یا C3F8 به اتاق قدامی تزریق میشود تا با اثر تامپوناد، لبههای غشای دسمت باز شده و دوباره بچسبد1).
زمان رفع: ۲ تا ۷ هفته (به طور معنیداری کوتاهتر از ۶۴ تا ۱۱۷ روز درمان محافظهکارانه).
دفعات تزریق مجدد: هوا ۷۷.۸٪، SF6 ۶۶.۷٪، C3F8 ۰ تا ۳۵.۷٪ نیاز به تزریق مجدد دارند.
بخیه فشاری
بخیههای فشاری: با بخیه زدن، ناحیه پارگی غشای دسمت فشرده و بسته میشود. دو نوع بخیه تمام ضخامت (FTS) و بخیه نیمه ضخامت (PTS) وجود دارد2).
زمان رفع: در مرور مقالات، ۱ ساعت تا ۴۵ روز. اکثر موارد در عرض ۲ هفته2).
استفاده همزمان از هوای داخل اتاق قدامی: با ۳ بخیه FTS به همراه هوا (۵۰٪ پر شدن اتاق قدامی)، رفع کامل در عرض ۲ هفته گزارش شده است3).
پیوند قرنیه
پیوند اندوتلیال قرنیه (DSAEK/DMEK): در موارد پارگی بزرگ غشای دسمت در نظر گرفته میشود1).
پیوند لایهای عمق قدامی (pDALK): میتواند بسته شدن غشای دسمت، بازگشت انحنای قرنیه و بهبود بینایی را در یک عمل جراحی محقق کند.
پیوند تمام ضخامت قرنیه (PKP): برای اسکارهای ایجادکننده اختلال بینایی پس از ACH انجام میشود. بقای طولانیمدت پیوند در PKP پس از ACH کمتر از موارد غیر ACH است3).
یک نمونه از نسخه قطره چشمی پس از بخیه فشاری در زیر آورده شده است3).
| دارو | دوز و دفعات مصرف |
|---|---|
| موکسیفلوکساسین 0.5% | 4 بار در روز |
| پردنیزولون استات 1% | کاهش تدریجی بر اساس شرایط |
| NaCl 5% | یک بار قبل از خواب |
بسیاری از موارد تنها با درمان محافظهکارانه طی ۲ تا ۴ ماه برطرف میشوند1). با این حال، پس از برطرف شدن، ممکن است اسکار قرنیه و عروق جدید باقی بمانند و باعث اختلال بینایی دائمی شوند. استفاده از تزریق گاز داخل اتاق قدامی یا بخیه فشاری میتواند زمان برطرف شدن را به حدود دو هفته کاهش داده و تشکیل اسکار را به حداقل برساند. مشورت با پزشک معالج برای تعیین برنامه درمانی مهم است.
این یک عمل جراحی است که در آن هوا یا گاز مخصوص (مانند SF6، C3F8) به داخل اتاق قدامی تزریق میشود و با اثر تامپوناد خود، ناحیه پارگی غشای دسمه را از داخل حمایت کرده و چسبندگی مجدد را تشویق میکند 1). این روش میتواند زمان رفع ادم را که با درمان محافظهکارانه ۶۴ تا ۱۱۷ روز طول میکشد، به ۲ تا ۷ هفته کاهش دهد. با این حال، ممکن است گلوکوم ناشی از بلوک مردمک یا نیاز به تزریق مجدد ایجاد شود.
به طور سنتی، مسیر زیر فرض شده است: ضربههای کوچک مانند مالش چشم → پارگی غشای دسمه → نفوذ زلالیه به داخل استروما → جداشدگی لایههای لاملار → ادم 1).
مطالعات جدید نشان میدهد که تنها نقص غشای دسمه باعث ACH نمیشود، بلکه نقص در استرومای خلفی قرنیه نیز شرط ضروری است 1). این یافته برای توضیح اینکه چرا ACH فقط در موارد اکتازی شدید قرنیه رخ میدهد، مهم است.
در نمونههای پیوند کامل قرنیه (PKP) از قرنیه ACH، لاملای استرومایی با تراکم کم (loosely packed stromal lamellae) مشاهده میشود. لامینین و کلاژن نوع IV در مجاورت غشای دسمه پیچخورده موضعی شدهاند که تصور میشود نقش مهمی در مهاجرت مجدد و بازسازی اندوتلیوم ایفا میکنند 1).
یک سوم قدامی استرومای قرنیه به دلیل درهمتنیدگی لاملار (lamellar interweaving) تنها تورم خفیفی دارد. دو سوم خلفی از فیبریلهای غیرمتقاطع یکجهته تشکیل شده است که میتوانند تا سه برابر متورم شوند 7).
سلولهای اندوتلیال مجاور به سمت ناحیه پارگی غشای دسمه مهاجرت کرده و عملکرد پمپ اندوتلیال را بازیابی میکنند که منجر به کمآبی قرنیه و در نهایت ترمیم با تشکیل اسکار میشود 1). بخیه فشاری (compression suture) با نزدیک کردن فیزیکی لبههای غشای دسمه، مهاجرت سلولهای اندوتلیال را تسهیل میکند.
مطالعات با میکروسکوپ کانفوکال زنده نشان داده است که در مواردی که سلولهای التهابی بیش از ۴ هفته باقی میمانند، خطر رگزایی قرنیه افزایش مییابد 1).
Varshney و همکاران (۲۰۲۱) موردی از ACH همراه با کراتیت پس از CXL را گزارش کردند 7). در قرنیهای که قبلاً CXL شده بود، ادم به سرعت در ۲۱ روز برطرف شد که در مقایسه با ۲ تا ۴ ماه معمول، کاهش قابل توجهی داشت. مکانیسم پیشنهادی شامل تقویت پیوندهای متقاطع کلاژن توسط CXL → افزایش استحکام چسبندگی بین لاملار در استرومای قدامی → افزایش مقاومت به تورم است. قرنیه متقاطع شده در برابر هضم آنزیمی مقاومتر است که به رفع سریع ادم کمک میکند.
تکنیکی برای تنظیم همزمان عمق بخیه و تنش با استفاده از OCT حین عمل (iOCT) گزارش شده است.
Kaur و همکاران (2025) در 7 مورد (میانگین سنی 16 سال، ضخامت قرنیه قبل از عمل 1120 تا 2363 میکرومتر) بخیه فشاری لایهای (PTS، عمق هدف 50-60%) تحت هدایت iOCT انجام دادند2). بخیهزنی با تأیید فشردگی استرومایی با ظاهر «کاترپیلار» توسط iOCT انجام شد و همه موارد در عرض 2 هفته پسرفت کردند و بخیهها پس از 8-12 هفته کشیده شدند. PTS اثربخشی مشابه بخیه تمام ضخامت (FTS) را با خطر کمتر آسیب اندوتلیال نشان داد.
مرور مقالات (19 مطالعه) نشان داد که زمان پسرفت بخیه فشاری از 1 ساعت تا 45 روز متغیر است و بیشتر موارد در عرض 2 هفته پسرفت میکنند2).
Liu و همکاران یک جراحی دو مرحلهای شامل TKP-assisted epikeratophakia (مرحله اول: ترمیم غشای دسمه) و سپس DALK با همان گرافت (مرحله دوم) پس از 2.1±0.7 ماه برای بازیابی بینایی گزارش کردند2).
Petrelli و همکاران در مورد سوراخ شدن قرنیه پس از ACH که با چسب سیانواکریلات ناموفق بود، رزکسیون گوهای لایهای انجام دادند2). این روش از پیوند قرنیه جلوگیری کرده و بهبود انکساری را به دست آورد.
Alio و همکارانش برای موارد مقاوم به SF6، 0.3 میلیلیتر پلاسمای غنی از پلاکت (EPRP) را به داخل اتاق قدامی تزریق کردند و پس از یک هفته بهبودی حاصل شد 1). مکانیسم احتمالی، تسریع بازسازی سلولهای اندوتلیال توسط فاکتورهای رشد (growth factors) است.
برای مواردی که پارگی غشای دسمه بزرگ است، روشی با استفاده از یک پچ کوچک DMEK به قطر 5 میلیمتر برای مسدود کردن موقت ناحیه پارگی گزارش شده است 1). مواردی گزارش شده که پس از جداشدگی نسبی پیوند، قرنیه به طور خودبهخودی دچار کاهش تورم (deturgescence) شده است.
Ontiveros-Holguín و Pacheco-Padrón (2022) موردی از ACH و مهاجرت ICRS را پس از کاشت حلقههای داخل قرنیه (ICRS) گزارش کردند 8). تنها با درمان محافظهکارانه، پس از ۸ هفته بهبود یافت. این اولین گزارش از بهبود ACH پس از کاشت ICRS تنها با درمان محافظهکارانه است.
این یک بخیه فشاری است که با استفاده از OCT حین عمل (iOCT) عمق و کشش بخیه را به صورت بلادرنگ کنترل میکند 3). از آنجایی که عمق بخیه که قبلاً به تجربه وابسته بود، به صورت عینی قابل کنترل است، میتوان فشردهسازی مؤثر قرنیه را با کاهش خطر آسیب اندوتلیال انجام داد. در گزارش Kaur و همکاران، همه موارد در عرض دو هفته بهبود یافتند.