Grau 1
Diâmetro máximo do edema: ≤3 mm
Natureza da lesão: Edema estromal localizado, restrito a uma parte da córnea.

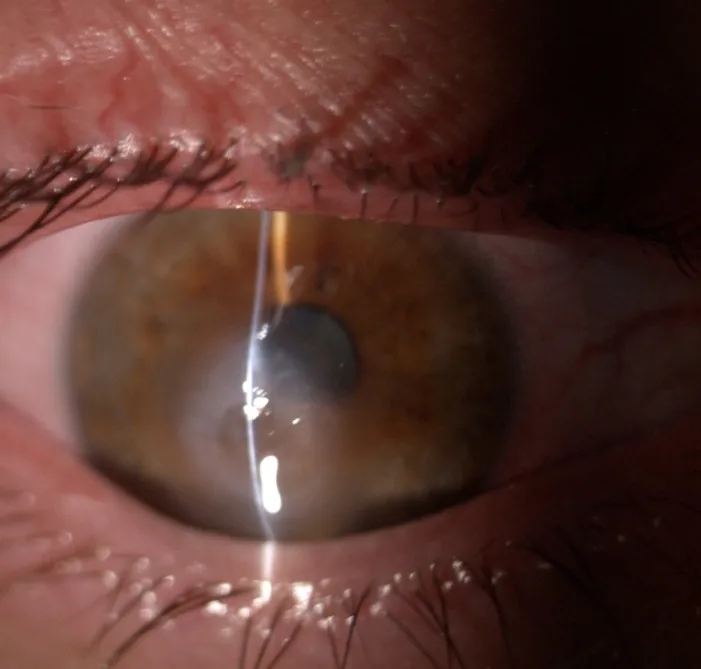
O hidrops corneano agudo (ACH) é uma complicação rara das desordens ectásicas da córnea. Ocorre devido à ruptura da membrana de Descemet e do endotélio corneano, resultando na entrada rápida do humor aquoso no estroma, causando edema corneano agudo.
A doença de base mais comum é o ceratocone, ocorrendo também no ceratoglobo e na degeneração marginal pelúcida (DMP).
As taxas de incidência são as seguintes 1):
A idade de início varia de 5 a 59 anos, sendo mais comum nas 3ª e 4ª décadas de vida 1). O risco em homens é até o dobro do das mulheres. Há diferenças étnicas, com maior prevalência na Nova Zelândia entre ilhéus do Pacífico, e no Reino Unido entre sul-asiáticos e negros.
Conhecimentos recentes indicam que apenas o defeito da membrana de Descemet não causa ACH, sendo também necessário um defeito no estroma corneano posterior. Foi relatado que em 16 olhos com defeito da membrana de Descemet durante DMEK, não ocorreu ACH, enquanto em 5 olhos com perfuração do estroma posterior, todos desenvolveram ACH1).
Estima-se que o edema agudo da córnea ocorra em cerca de 2,4-3% dos pacientes com ceratocone, 6-11,5% dos pacientes com degeneração marginal pelúcida da córnea e cerca de 11% dos pacientes com ceratoglobo1). Quanto mais grave o grau de ectasia corneana, maior o risco, e atenção especial é necessária em pacientes com hábito de coçar os olhos.
Os principais sintomas subjetivos da ACH são os seguintes:
Os fatores desencadeantes incluem ações que aumentam temporariamente a pressão intraocular, como coçar os olhos, espirrar, tossir, assoar o nariz e exercícios vigorosos. Também ocorre frequentemente de forma espontânea.
À lâmpada de fenda, observam-se hiperemia conjuntival, edema do estroma corneano, edema epitelial, fendas intraestromais e bolhas epiteliais 1).
A classificação de grau de acordo com a extensão do edema é mostrada abaixo 1).
Grau 1
Diâmetro máximo do edema: ≤3 mm
Natureza da lesão: Edema estromal localizado, restrito a uma parte da córnea.
Grau 2
Diâmetro máximo do edema: 3–5 mm
Natureza da lesão: Edema de extensão moderada, podendo afetar o eixo visual.
Grau 3
Diâmetro máximo do edema: >5 mm
Natureza da lesão: Edema extenso, com opacidade grave envolvendo o eixo visual. Edema corneano total de limbo a limbo foi relatado no caso mais jovem (menina de 5 anos) 8).
Para avaliação da transparência corneana, também é utilizada uma classificação de 5 graus, do Grau 0 (câmara anterior e íris completamente invisíveis) ao Grau 4 (completamente transparente) 1).
Com a OCT de segmento anterior (AS-OCT), ruptura e descolamento da membrana de Descemet, cavidades de líquido intraestromal e aumento da espessura corneana podem ser visualizados de forma não contato 1). O tamanho e a profundidade da ruptura são preditores do tempo de resolução do edema. O teste de Seidel pode ser positivo, mas isso se deve ao vazamento de humor aquoso da córnea edemaciada, não a uma perfuração.
Foi relatado um caso de edema corneano agudo ocorrendo em paciente com oftalmopatia de Graves, onde o aumento da pressão intraocular e a inflamação da superfície ocular podem ser fatores de risco 7).
Como risco de infecção, foi relatado que 2,7% (3 de 112) dos casos de ACH apresentaram ceratite infecciosa 5). Todos os casos infectados eram homens com dermatite atópica grave, idade média de 46 anos. A cultura revelou MSCNS e MSSA.
Esfregar os olhos exerce força mecânica sobre a membrana de Descemet e, em córneas já afinadas e dilatadas, pode ser um gatilho direto para a ruptura da membrana de Descemet 1). Pacientes com dermatite atópica tendem a esfregar os olhos devido à coceira, apresentando risco particularmente alto. É importante controlar a coceira com colírios ou outros medicamentos.
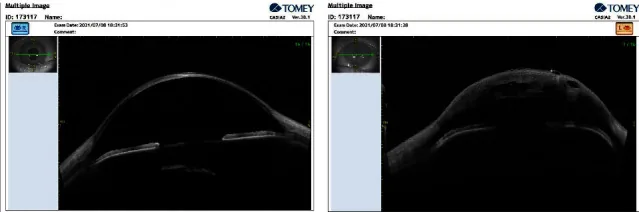
O diagnóstico de hidropsia corneana aguda é baseado nos achados clínicos e complementado por vários exames de imagem.
Base do diagnóstico. Verifique hiperemia conjuntival, edema estromal, edema epitelial e fendas intraestromais 1). Realize o teste de Seidel para diferenciar de perfuração.
Abaixo estão as características das principais modalidades de exame.
| Método de Exame | Principais Conteúdos de Avaliação | Características |
|---|---|---|
| AS-OCT | Ruptura da DM e clivagens estromais | Não contato e quantitativo |
| Microscopia ultrassônica biomicroscópica | Local da ruptura e espessura corneana | Monitoramento da resolução |
| Microscopia confocal in vivo (IVCM) | Células inflamatórias e edema | Avaliação em nível celular |
O tratamento da ACH inicia-se com terapia conservadora; se a melhora for insuficiente ou for necessária resolução precoce, considera-se o tratamento cirúrgico.
Os seguintes medicamentos são utilizados1)9).
A resolução espontânea com terapia conservadora leva de 2 a 4 meses (máximo de 5 a 36 semanas)1). Por outro lado, em olhos submetidos a crosslinking corneano (CXL), a resolução é significativamente mais rápida, com casos de resolução completa em 3 semanas relatados7).
É realizado com o objetivo de acelerar a regressão, aliviar os sintomas e minimizar a cicatrização da córnea.
Injeção de gás na câmara anterior
pneumatic descemetopexy: Ar, SF6 ou C3F8 são injetados na câmara anterior, e a borda da membrana de Descemet é estendida e recolada através do efeito de tamponamento 1).
Tempo de regressão: 2 a 7 semanas (significativamente mais curto que 64 a 117 dias do tratamento conservador).
Frequência de reinjeção: Reinjeção necessária em 77,8% para ar, 66,7% para SF6 e 0 a 35,7% para C3F8.
Sutura de compressão
compression sutures: A área de ruptura da membrana de Descemet é comprimida e fechada com sutura. Existem sutura de espessura total (FTS) e sutura de espessura parcial (PTS) 2).
Tempo de regressão: Na revisão da literatura, varia de 1 hora a 45 dias. A maioria dentro de 2 semanas 2).
Uso combinado de ar na câmara anterior: Regressão completa em 2 semanas foi relatada com 3 pontos FTS + ar (preenchimento de 50% da câmara anterior) 3).
Transplante de córnea
Transplante de endotélio da córnea (DSAEK/DMEK): Considerado quando a ruptura da membrana de Descemet é grande 1).
Transplante lamelar anterior profundo da córnea (pDALK): O fechamento da DM, a recuperação da curvatura da córnea e a recuperação visual podem ser alcançados em uma única cirurgia.
Transplante penetrante de córnea (PKP): Realizado para cicatrizes que prejudicam a visão após ACH. A taxa de sobrevivência do enxerto a longo prazo após PKP para ACH é menor do que em casos não ACH 3).
Abaixo está um exemplo de prescrição típica de colírio após sutura de compressão 3).
| Medicamento | Dose e frequência |
|---|---|
| moxifloxacina 0,5% | 4 vezes/dia |
| acetato de prednisolona 1% | redução gradual conforme necessário |
| NaCl 5% | 1 vez ao deitar |
A maioria dos casos resolve em 2-4 meses apenas com tratamento conservador1). No entanto, após a resolução, podem permanecer cicatrizes corneanas e neovascularização, causando deficiência visual permanente. A injeção de gás na câmara anterior ou sutura compressiva pode encurtar a resolução para cerca de 2 semanas e minimizar a formação de cicatrizes. É importante discutir o plano de tratamento com o médico responsável.
Ar ou gás especial (como SF6, C3F8) é injetado na câmara anterior, e seu efeito de tamponamento suporta a parte rompida da membrana de Descemet por dentro para promover a reaplicação 1). Pode reduzir a resolução que leva de 64 a 117 dias no tratamento conservador para 2 a 7 semanas. No entanto, pode ocorrer glaucoma de bloqueio pupilar ou necessidade de reinjeção.
Tradicionalmente, postulava-se a via: microtrauma como esfregar o olho → ruptura da membrana de Descemet → infiltração do humor aquoso no estroma → separação das camadas lamelares → edema 1).
Pesquisas recentes mostram que apenas o defeito da membrana de Descemet não causa ACH, sendo também necessário um defeito no estroma corneano posterior 1). Esse achado é importante para explicar por que a ACH ocorre apenas em casos de ectasia corneana grave.
Em espécimes de transplante de córnea total (PKP) de córnea com ACH, observam-se lamelas estromais frouxamente compactadas. Laminina e colágeno tipo IV estão localizados adjacentes à membrana de Descemet enrolada, e acredita-se que desempenhem um papel importante na migração e re-endotelização das células endoteliais 1).
O terço anterior do estroma corneano permanece apenas levemente intumescido devido ao entrelaçamento lamelar. Os dois terços posteriores consistem em fibrilas unidirecionais não entrelaçadas e podem intumescer até 3 vezes 7).
As células endoteliais corneanas adjacentes migram para o local da ruptura da membrana de Descemet, restauram a função de bomba endotelial, promovendo a desidratação corneana, e finalmente a reparação é completada com formação de cicatriz 1). A sutura compressiva aproxima fisicamente as bordas da membrana de Descemet para facilitar a migração das células endoteliais.
Estudos com microscopia confocal a fresco mostraram que células inflamatórias persistentes por mais de 4 semanas estão associadas a alto risco de neovascularização corneana 1).
Varshney et al. (2021) relataram um caso de ACH após ceratite pós-CXL 7). Em córneas submetidas a CXL, a resolução ocorreu rapidamente em 21 dias, significativamente mais curta do que os 2-4 meses habituais. O mecanismo sugerido é o fortalecimento das ligações cruzadas de colágeno pelo CXL → aumento da força coesiva interlamelar no estroma anterior → aumento da resistência ao intumescimento. Córneas com cross-linking são mais resistentes à digestão enzimática, o que contribui para a resolução precoce.
Uma técnica para ajustar em tempo real a profundidade e a tensão da sutura usando OCT intraoperatório (iOCT) foi relatada.
Kaur et al. (2025) realizaram sutura compressiva de espessura parcial (PTS, profundidade alvo de 50-60%) guiada por iOCT em 7 casos (idade mediana de 16 anos, espessura corneana pré-operatória de 1120-2363 μm)2). A sutura foi realizada enquanto se confirmava a compactação estromal com aparência de “lagarta” via iOCT, e todos os casos regrediram em 2 semanas, com remoção dos pontos após 8-12 semanas. A PTS mostrou eficácia equivalente à sutura de espessura total (FTS) com menor risco de dano endotelial.
Em uma revisão de literatura (19 estudos), o tempo de regressão da sutura compressiva variou de 1 hora a 45 dias, sendo a maioria em 2 semanas2).
Liu et al. relataram uma cirurgia em dois estágios: epiqueratofacia assistida por TKP (estágio 1 para reparo da membrana de Descemet) seguida por DALK com o mesmo enxerto (estágio 2) após 2,1±0,7 meses para alcançar recuperação visual2).
Petrelli et al. realizaram ressecção em cunha lamelar após falha da cola de cianoacrilato para perfuração corneana pós-ACH2). A melhora refrativa foi alcançada evitando-se o transplante de córnea.
Alio et al. realizaram injeção de 0,3 ml de Plasma Rico em Plaquetas Enriquecido (EPRP) na câmara anterior em um caso refratário ao SF6, obtendo resolução em uma semana 1). Acredita-se que o mecanismo seja a promoção da regeneração das células endoteliais por fatores de crescimento.
Para casos com grandes rupturas da membrana de Descemet, foi relatado um método usando um pequeno patch DMEK de 5 mm de diâmetro para selar temporariamente a área da ruptura 1). Foram relatados casos em que, mesmo após descolamento parcial do enxerto, a córnea apresentou deturgescência natural.
Ontiveros-Holguín & Pacheco-Padrón (2022) relataram um caso de ACH e migração de ICRS após implante de segmentos de anel intracorneano (ICRS) 8). Houve resolução após 8 semanas apenas com tratamento conservador. Este é considerado o primeiro relato de ACH após implante de ICRS que se recuperou apenas com tratamento conservador.
É uma sutura compressiva realizada enquanto se verifica a profundidade e a tensão da sutura em tempo real usando OCT intraoperatório (iOCT) 3). Como a profundidade da sutura, que antes dependia da experiência, pode ser controlada objetivamente, é possível obter compressão corneana eficaz enquanto se reduz o risco de dano endotelial. No relato de Kaur et al., todos os casos tiveram resolução em duas semanas.