ระดับ 1
เส้นผ่านศูนย์กลางสูงสุดของอาการบวมน้ำ: ≤3 มม.
ลักษณะของรอยโรค: อาการบวมน้ำที่ชั้นสโตรมาแบบจำกัดเฉพาะที่ อยู่เพียงบางส่วนของกระจกตา

ภาวะกระจกตาบวมน้ำเฉียบพลัน (ACH) เป็นภาวะแทรกซ้อนที่พบได้ยากของโรคกระจกตาโป่งพอง เกิดจากการฉีกขาดของเยื่อเดสเซเมตและเอ็นโดทีเลียมกระจกตา ทำให้อารมณ์ขัน aqueous ไหลเข้าสู่สโตรมาอย่างรวดเร็ว ส่งผลให้กระจกตาบวมน้ำเฉียบพลัน
โรคพื้นเดิมที่พบบ่อยที่สุดคือโรคกระจกตาทรงกรวย และยังเกิดในโรคกระจกตาทรงกลมและโรคกระจกตาเสื่อมขอบโปร่งแสง (PMD) ด้วย
อัตราการเกิดโรคมีดังนี้ 1):
อายุที่เริ่มป่วยอยู่ระหว่าง 5-59 ปี พบบ่อยในช่วงอายุ 20-40 ปี 1) ความเสี่ยงในเพศชายสูงถึงสองเท่าของเพศหญิง มีความแตกต่างทางเชื้อชาติ โดยพบสูงในนิวซีแลนด์ในกลุ่มชาวเกาะแปซิฟิก และในสหราชอาณาจักรในกลุ่มชาวเอเชียใต้และผิวดำ
ความรู้ล่าสุดชี้ให้เห็นว่าข้อบกพร่องของเยื่อหุ้มเดสเซเม็ตเพียงอย่างเดียวไม่ทำให้เกิด ACH แต่จำเป็นต้องมีข้อบกพร่องในสโตรมาด้านหลังของกระจกตาด้วย มีรายงานว่าใน 16 ตาที่มีข้อบกพร่องของเยื่อหุ้มเดสเซเม็ตระหว่างการผ่าตัด DMEK ไม่เกิด ACH ในขณะที่ 5 ตาที่มีการทะลุของสโตรมาด้านหลังทั้งหมดเกิด ACH1)
ประมาณการว่าภาวะกระจกตาบวมน้ำเฉียบพลันเกิดขึ้นในผู้ป่วยโรคกระจกตารูปกรวยประมาณ 2.4-3% ผู้ป่วยโรคกระจกตาเสื่อมขอบโปร่งแสงประมาณ 6-11.5% และผู้ป่วยโรคกระจกตารูปกลมประมาณ 11%1) ยิ่งระดับการโป่งพองของกระจกตารุนแรงมากเท่าใด ความเสี่ยงก็ยิ่งสูงขึ้น และจำเป็นต้องระมัดระวังเป็นพิเศษในผู้ป่วยที่มีนิสัยขยี้ตา
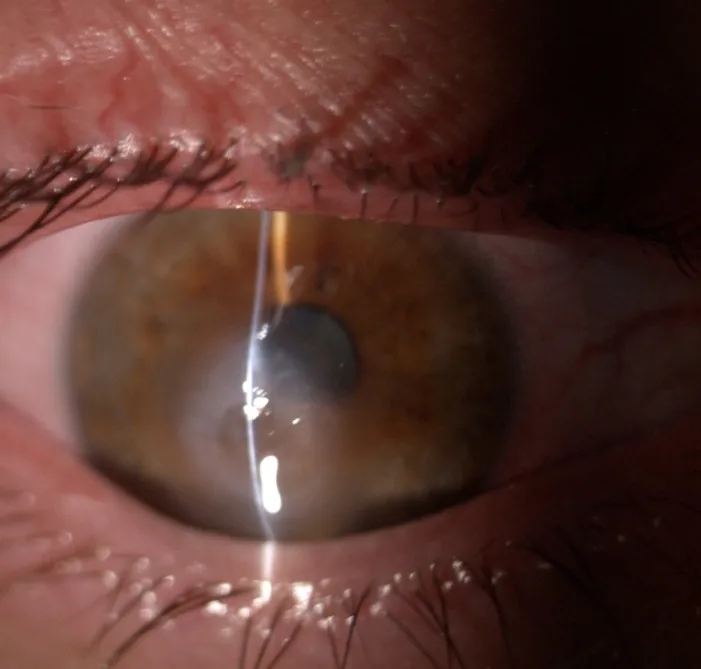
อาการหลักที่ผู้ป่วยรับรู้ได้ของ ACH มีดังนี้:
ปัจจัยกระตุ้นรวมถึงการกระทำที่ทำให้ความดันลูกตาเพิ่มขึ้นชั่วคราว เช่น การขยี้ตา การจาม การไอ การสั่งน้ำมูก และการออกกำลังกายอย่างหนัก นอกจากนี้ยังมักเกิดขึ้นเองตามธรรมชาติ
จากการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) จะพบภาวะเยื่อบุตาคั่งเลือด (conjunctival congestion) กระจกตาบวมน้ำที่ชั้นสโตรมาและชั้นเยื่อบุผิว รอยแยกภายในชั้นสโตรมา (intrastromal clefts) และตุ่มน้ำพองที่ชั้นเยื่อบุผิว (epithelial bullae) 1)
การจำแนกระดับตามขอบเขตของอาการบวมน้ำแสดงไว้ด้านล่าง 1)
ระดับ 1
เส้นผ่านศูนย์กลางสูงสุดของอาการบวมน้ำ: ≤3 มม.
ลักษณะของรอยโรค: อาการบวมน้ำที่ชั้นสโตรมาแบบจำกัดเฉพาะที่ อยู่เพียงบางส่วนของกระจกตา
ระดับ 2
เส้นผ่านศูนย์กลางสูงสุดของอาการบวมน้ำ: 3–5 มม.
ลักษณะของรอยโรค: อาการบวมน้ำที่มีขอบเขตปานกลาง อาจส่งผลต่อแนวสายตา
ระดับ 3
เส้นผ่านศูนย์กลางสูงสุดของอาการบวมน้ำ: >5 มม.
ลักษณะของรอยโรค: อาการบวมน้ำเป็นบริเวณกว้าง มีความขุ่นรุนแรงที่รวมแนวสายตา มีรายงานอาการบวมน้ำทั้งกระจกตาจากขอบตาข้างหนึ่งไปยังอีกข้างหนึ่ง (limbus-to-limbus) ในผู้ป่วยอายุน้อยที่สุด (เด็กหญิงอายุ 5 ปี) 8)
สำหรับการประเมินความใสของกระจกตา ยังใช้การจำแนก 5 ระดับตั้งแต่ระดับ 0 (มองไม่เห็นช่องหน้าม่านตาและม่านตาเลย) ถึงระดับ 4 (ใสสมบูรณ์) 1)
ด้วยเครื่องเอกซเรย์คอมพิวเตอร์ส่วนหน้าของตา (AS-OCT) สามารถมองเห็นการฉีกขาดและการลอกตัวของเยื่อเดสเซเมท (Descemet membrane) โพรงของเหลวภายในชั้นสโตรมา (intrastromal fluid clefts) และความหนาของกระจกตาที่เพิ่มขึ้นโดยไม่ต้องสัมผัส 1) ขนาดและความลึกของการฉีกขาดเป็นตัวทำนายระยะเวลาที่อาการบวมน้ำจะหายไป การทดสอบ Seidel อาจให้ผลบวก แต่เกิดจากการรั่วของอารมณ์ขันน้ำ (aqueous humor) จากกระจกตาที่บวมน้ำ ไม่ใช่จากการทะลุ
มีรายงานกรณีอาการบวมน้ำที่กระจกตาเฉียบพลันในผู้ป่วยโรคตาของเกรฟส์ (Graves ophthalmopathy) ซึ่งความดันลูกตาที่เพิ่มขึ้นและการอักเสบของผิวตาอาจเป็นปัจจัยเสี่ยง 7)
สำหรับความเสี่ยงของการติดเชื้อ มีรายงานว่า 2.7% (3 ใน 112 ราย) ของผู้ป่วย ACH มีภาวะกระจกตาอักเสบติดเชื้อ 5) ผู้ป่วยที่ติดเชื้อทั้งหมดเป็นเพศชายที่มีโรคผิวหนังอักเสบภูมิแพ้รุนแรง อายุเฉลี่ย 46 ปี การเพาะเชื้อพบ MSCNS และ MSSA
การขยี้ตาทำให้เกิดแรงเชิงกลต่อเยื่อหุ้มเดสเซเมท และในกระจกตาที่บางและโป่งพองอยู่แล้ว อาจเป็นตัวกระตุ้นโดยตรงให้เยื่อหุ้มเดสเซเมทฉีกขาด 1) ผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้มักจะขยี้ตาเนื่องจากอาการคัน จึงมีความเสี่ยงสูงเป็นพิเศษ สิ่งสำคัญคือต้องควบคุมอาการคันด้วยยาหยอดตาหรือยาอื่นๆ
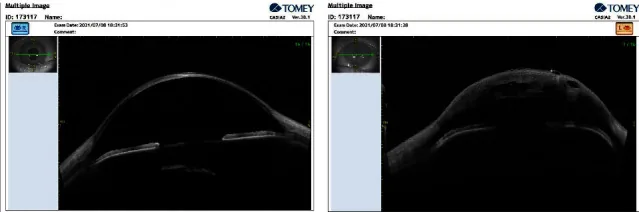
การวินิจฉัยภาวะกระจกตาบวมน้ำเฉียบพลันขึ้นอยู่กับผลการตรวจทางคลินิก และเสริมด้วยการตรวจภาพต่างๆ
พื้นฐานของการวินิจฉัย ตรวจหาเยื่อบุตาอักเสบ กระจกตาชั้นสโตรมาบวม กระจกตาชั้นเยื่อบุผิวบวม และรอยแยกในชั้นสโตรมา 1) ทำการทดสอบไซเดลเพื่อแยกความแตกต่างจากการทะลุ
ด้านล่างนี้คือลักษณะของวิธีการตรวจภาพหลัก
| วิธีการตรวจ | เนื้อหาการประเมินหลัก | ลักษณะเฉพาะ |
|---|---|---|
| AS-OCT | การฉีกขาดของ DM และรอยแยกในชั้นสโตรมา | ไม่สัมผัสและเชิงปริมาณ |
| กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ | ตำแหน่งที่ฉีกขาดและความหนาของกระจกตา | การติดตามการหาย |
| กล้องจุลทรรศน์คอนโฟคอลในร่างกาย (IVCM) | เซลล์อักเสบและอาการบวมน้ำ | การประเมินระดับเซลล์ |
การรักษา ACH เริ่มต้นด้วยการรักษาแบบประคับประคอง หากการปรับปรุงไม่เพียงพอหรือจำเป็นต้องให้หายเร็วขึ้น ให้พิจารณาการรักษาโดยการผ่าตัด
ใช้ยาต่อไปนี้1)9).
การหายเองตามธรรมชาติด้วยการรักษาแบบประคับประคองใช้เวลา 2–4 เดือน (สูงสุด 5–36 สัปดาห์)1) ในทางกลับกัน ในตาที่ได้รับการทำ cross-linking กระจกตา (CXL) การหายจะเร็วกว่าอย่างเห็นได้ชัด โดยมีรายงานกรณีที่หายสนิทภายใน 3 สัปดาห์7).
ดำเนินการโดยมีวัตถุประสงค์เพื่อเร่งการหายของโรค บรรเทาอาการ และลดรอยแผลเป็นที่กระจกตาให้น้อยที่สุด
การฉีดแก๊สเข้าช่องหน้าม่านตา
pneumatic descemetopexy: ฉีดอากาศ SF6 หรือ C3F8 เข้าช่องหน้าม่านตา และขอบของเยื่อหุ้มเดสเซเม็ทจะถูกกางออกและยึดติดใหม่ด้วยผลของการอุดตัน 1).
ระยะเวลาการหาย: 2–7 สัปดาห์ (สั้นกว่าการรักษาแบบประคับประคองซึ่งใช้เวลา 64–117 วันอย่างมีนัยสำคัญ)
ความถี่ในการฉีดซ้ำ: ต้องฉีดซ้ำใน 77.8% สำหรับอากาศ 66.7% สำหรับ SF6 และ 0–35.7% สำหรับ C3F8
การเย็บกดทับ
compression sutures: บริเวณที่เยื่อหุ้มเดสเซเม็ทฉีกขาดถูกกดทับและปิดด้วยการเย็บ มีทั้งการเย็บทะลุความหนาทั้งหมด (FTS) และการเย็บบางส่วน (PTS) 2).
ระยะเวลาการหาย: จากการทบทวนวรรณกรรม อยู่ระหว่าง 1 ชั่วโมงถึง 45 วัน ส่วนใหญ่ภายใน 2 สัปดาห์ 2).
การใช้ร่วมกับอากาศในช่องหน้าม่านตา: มีรายงานการหายสมบูรณ์ภายใน 2 สัปดาห์ด้วยการเย็บ FTS 3 เข็มร่วมกับอากาศ (เติมช่องหน้าม่านตา 50%) 3).
การปลูกถ่ายกระจกตา
การปลูกถ่ายเยื่อบุผนังกระจกตา (DSAEK/DMEK): พิจารณาเมื่อเยื่อหุ้มเดสเซเม็ทฉีกขาดขนาดใหญ่ 1).
การปลูกถ่ายกระจกตาชั้นหน้าส่วนลึก (pDALK): สามารถปิด DM ฟื้นฟูความโค้งของกระจกตา และฟื้นฟูการมองเห็นได้ในการผ่าตัดครั้งเดียว
การปลูกถ่ายกระจกตาทะลุทะลวง (PKP): ดำเนินการสำหรับรอยแผลเป็นที่บดบังการมองเห็นหลัง ACH อัตราการรอดชีวิตของ graft ในระยะยาวหลัง PKP สำหรับ ACH ต่ำกว่ากรณีที่ไม่ใช่ ACH 3).
ด้านล่างนี้เป็นตัวอย่างใบสั่งยาหยอดตาที่ใช้ทั่วไปหลังการเย็บกดทับ 3).
| ยา | ขนาดและความถี่ |
|---|---|
| moxifloxacin 0.5% | 4 ครั้ง/วัน |
| prednisolone acetate 1% | ลดขนาดยาลงตามความเหมาะสม |
| NaCl 5% | 1 ครั้งก่อนนอน |
ผู้ป่วยส่วนใหญ่หายได้เองภายใน 2-4 เดือนด้วยการรักษาแบบประคับประคองเท่านั้น1) อย่างไรก็ตาม หลังหายอาจเหลือรอยแผลเป็นที่กระจกตาและเส้นเลือดงอกใหม่ ทำให้สูญเสียการมองเห็นถาวร การฉีดแก๊สเข้าช่องหน้าม่านตาหรือการเย็บอัดแน่นสามารถลดระยะเวลาการหายเหลือประมาณ 2 สัปดาห์และลดการเกิดแผลเป็นได้ ควรปรึกษาแพทย์เพื่อวางแผนการรักษา
ฉีดอากาศหรือก๊าซพิเศษ (เช่น SF6, C3F8) เข้าไปในช่องหน้าม่านตา และด้วยเอฟเฟกต์การอุดตันจะช่วยค้ำจุนส่วนที่ฉีกขาดของเยื่อเดสเซเม็ทจากด้านในเพื่อส่งเสริมการติดกลับ 1) สามารถลดระยะเวลาการหายที่ต้องใช้ 64-117 วันในการรักษาแบบประคับประคองเหลือ 2-7 สัปดาห์ อย่างไรก็ตาม อาจเกิดต้อหินแบบปิดม่านตาหรือจำเป็นต้องฉีดซ้ำ
ตามแนวคิดดั้งเดิม สันนิษฐานเส้นทาง: การบาดเจ็บเล็กน้อย เช่น การขยี้ตา → การฉีกขาดของเยื่อเดสเซเม็ท → น้ำหล่อเลี้ยงลูกตาซึมเข้าสู่สโตรมา → การแยกชั้นลาเมลลาร์ → บวมน้ำ 1)
งานวิจัยล่าสุดแสดงให้เห็นว่าข้อบกพร่องของเยื่อเดสเซเม็ทเพียงอย่างเดียวไม่ทำให้เกิด ACH แต่จำเป็นต้องมีข้อบกพร่องของสโตรมากระจกตาส่วนหลังด้วย 1) การค้นพบนี้มีความสำคัญในการอธิบายว่าเหตุใด ACH จึงเกิดขึ้นเฉพาะในกรณีกระจกตาโป่งพองรุนแรง
ในชิ้นเนื้อปลูกถ่ายกระจกตาทั้งชั้น (PKP) ของกระจกตา ACH พบลาเมลลาสโตรมาที่เรียงตัวกันหลวมๆ ลามินินและคอลลาเจนชนิดที่ 4 อยู่ติดกับเยื่อเดสเซเม็ทที่ม้วนตัว และเชื่อว่ามีบทบาทสำคัญในการเคลื่อนย้ายและการสร้างเยื่อบุใหม่ของเซลล์เอนโดทีเลียม 1)
หนึ่งในสามส่วนหน้าของสโตรมากระจกตาจะบวมเพียงเล็กน้อยเนื่องจากการสานกันของลาเมลลา สองในสามส่วนหลังประกอบด้วยไฟบริลทิศทางเดียวที่ไม่สานกัน และสามารถบวมได้ถึง 3 เท่า 7)
เซลล์เอนโดทีเลียมกระจกตาที่อยู่ติดกันจะเคลื่อนย้ายไปยังบริเวณที่เยื่อเดสเซเม็ทฉีกขาด ฟื้นฟูการทำงานของปั๊มเอนโดทีเลียม ทำให้กระจกตาขาดน้ำ และในที่สุดการซ่อมแซมจะสมบูรณ์ด้วยการเกิดแผลเป็น 1) การเย็บอัดจะทำให้ขอบของเยื่อเดสเซเม็ทเข้าใกล้กันทางกายภาพเพื่ออำนวยความสะดวกในการเคลื่อนย้ายของเซลล์เอนโดทีเลียม
การศึกษาโดยใช้กล้องจุลทรรศน์คอนโฟคอลแบบมีชีวิตแสดงให้เห็นว่าเซลล์อักเสบที่คงอยู่นานกว่า 4 สัปดาห์สัมพันธ์กับความเสี่ยงสูงต่อการสร้างเส้นเลือดใหม่ในกระจกตา 1)
Varshney et al. (2021) รายงานกรณี ACH หลังกระจกตาอักเสบภายหลัง CXL 7) ในกระจกตาที่ได้รับการทำ CXL แล้ว การหายเกิดขึ้นอย่างรวดเร็วภายใน 21 วัน ซึ่งสั้นกว่าปกติ 2-4 เดือนอย่างมีนัยสำคัญ กลไกที่เสนอคือการเสริมสร้าง cross-link ของคอลลาเจนโดย CXL → เพิ่มความแข็งแรงในการยึดเกาะระหว่างลาเมลลาในสโตรมาส่วนหน้า → เพิ่มความต้านทานต่อการบวม กระจกตาที่ผ่าน cross-link แล้วจะทนทานต่อการย่อยด้วยเอนไซม์มากขึ้น ซึ่งมีส่วนช่วยในการหายเร็ว
มีการรายงานเทคนิคการปรับความลึกและความตึงของการเย็บแบบเรียลไทม์โดยใช้ OCT ระหว่างผ่าตัด (iOCT)
Kaur et al. (2025) ทำการเย็บกดทับบางส่วนความหนา (PTS, ความลึกเป้าหมาย 50-60%) ภายใต้การนำด้วย iOCT ใน 7 ราย (อายุเฉลี่ย 16 ปี, ความหนากระจกตาก่อนผ่าตัด 1120-2363 ไมครอน)2) การเย็บทำในขณะที่ยืนยันการอัดแน่นของสโตรมาที่มีลักษณะคล้าย “หนอนผีเสื้อ” ผ่าน iOCT และทุกรายหายภายใน 2 สัปดาห์ เอาไหมออกหลังจาก 8-12 สัปดาห์ PTS แสดงประสิทธิภาพเทียบเท่าการเย็บเต็มความหนา (FTS) โดยมีความเสี่ยงต่อความเสียหายของเอ็นโดทีเลียมต่ำกว่า
ในการทบทวนวรรณกรรม (19 การศึกษา) ระยะเวลาการหายของการเย็บกดทับอยู่ระหว่าง 1 ชั่วโมงถึง 45 วัน และส่วนใหญ่อยู่ใน 2 สัปดาห์2)
Liu et al. รายงานการผ่าตัดสองขั้นตอน: TKP-assisted epikeratophakia (ขั้นตอนที่ 1 ซ่อมแซมเยื่อเดสเซเมท) ตามด้วย DALK โดยใช้กราฟต์เดียวกัน (ขั้นตอนที่ 2) หลังจาก 2.1±0.7 เดือน เพื่อฟื้นฟูการมองเห็น2)
Petrelli et al. ทำการตัดลิ่มชั้นกระจกตาหลังจากกาวไซยาโนอะคริเลตล้มเหลวในการรักษาการทะลุของกระจกตาหลัง ACH2) การแก้ไขค่าสายตาทำได้สำเร็จโดยหลีกเลี่ยงการปลูกถ่ายกระจกตา
Alio et al. ฉีด Enriched Platelet-Rich Plasma (EPRP) 0.3 มล. เข้าสู่ช่องหน้าม่านตาในผู้ป่วยที่ดื้อต่อ SF6 และได้ผลลัพธ์คืออาการหายไปภายในหนึ่งสัปดาห์ 1) สันนิษฐานว่ากลไกคือการส่งเสริมการสร้างเซลล์เยื่อบุผนังใหม่โดยปัจจัยการเจริญเติบโต
สำหรับกรณีที่มีการฉีกขาดของเยื่อเดสเซเมตขนาดใหญ่ มีรายงานวิธีการใช้แผ่นปะ DMEK ขนาดเล็กเส้นผ่านศูนย์กลาง 5 มม. เพื่อปิดบริเวณที่ฉีกขาดชั่วคราว 1) มีรายงานกรณีที่แม้เกิดการหลุดลอกของกราฟต์บางส่วน กระจกตาก็กลับมาสู่ภาวะแห้งตามธรรมชาติ
Ontiveros-Holguín & Pacheco-Padrón (2022) รายงานกรณี ACH และการเคลื่อนย้ายของ ICRS หลังการปลูกถ่ายวงแหวนในกระจกตา (ICRS) 8) อาการหายไปหลังจาก 8 สัปดาห์ด้วยการรักษาแบบประคับประคองเท่านั้น ถือเป็นรายงานแรกของ ACH หลังการปลูกถ่าย ICRS ที่หายได้ด้วยการรักษาแบบประคับประคองเท่านั้น
เป็นการเย็บกดทับที่ทำในขณะที่ตรวจสอบความลึกและความตึงของไหมเย็บแบบเรียลไทม์โดยใช้ OCT ระหว่างผ่าตัด (iOCT) 3) เนื่องจากสามารถควบคุมความลึกของการเย็บซึ่งแต่เดิมขึ้นอยู่กับประสบการณ์ได้อย่างเป็นกลาง จึงสามารถบีบอัดกระจกตาได้อย่างมีประสิทธิภาพพร้อมลดความเสี่ยงต่อความเสียหายของเยื่อบุผนัง ในรายงานของ Kaur et al. ทุกกรณีอาการหายไปภายในสองสัปดาห์