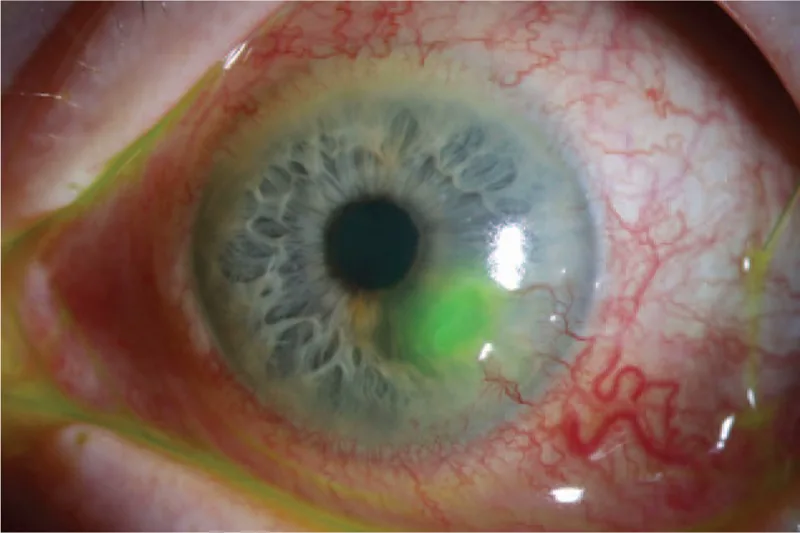
เดสเซเมโตซีล
รอยพับของเยื่อเดสเซเม็ต: มีรอยพับของ DM ที่ก้นแผล
บริเวณใสตรงกลาง: มีบริเวณใสตรงกลางของบริเวณที่บางลง
การโป่งไปข้างหน้า: DM อาจยื่นออกมาเหมือนถุงน้ำ 1)

Descemetocele คือภาวะที่เยื่อหุ้มเดสเซเม็ต (DM) ที่สมบูรณ์โป่งออกมาด้านหน้าแบบไส้เลื่อนผ่านข้อบกพร่องในสโตรมาและเยื่อบุกระจกตา1) DM เป็นเยื่อไร้เซลล์ โปร่งใส ยืดหยุ่น หนา 8-10 ไมโครเมตร หลั่งโดยเซลล์เอนโดทีเลียม1) มันค่อนข้างทนต่อการย่อยสลายด้วยโปรตีนและความเครียดทางชีวกลศาสตร์ มีบทบาทในการปกป้องเอนโดทีเลียมจากกระบวนการทำลายสโตรมา1).
Descemetocele แบ่งตามตำแหน่งดังนี้1):
การแบ่งตามขนาด: เล็ก (น้อยกว่า 3 มม.) ปานกลาง (3-6 มม.) ใหญ่ (มากกว่า 6 มม.) โดยพิจารณาจากเส้นผ่านศูนย์กลางใหญ่ที่สุด1).
เมื่อแผลที่กระจกตาลุกลามลึกถึงชั้นสโตรมาและเกินเยื่อเดสเซเม็ต จะนำไปสู่การทะลุของกระจกตา มีการรั่วของอารมณ์ขันน้ำและช่องหน้าม่านตาหายไป สาเหตุรวมถึงการติดเชื้อ ไม่ติดเชื้อ และการบาดเจ็บ
การเลือกการรักษาแบบอนุรักษ์หรือการผ่าตัดขึ้นอยู่กับขนาดของแผลทะลุ ตำแหน่ง ระยะเวลาตั้งแต่เกิดเหตุ และสภาพของกระจกตา
เดสเซเมโตซีลเป็นภาวะที่เยื่อเดสเซเม็ตนูนไปข้างหน้าแต่ยังคง intact ซึ่งเป็น “ก้าวก่อน” การทะลุ การทะลุของกระจกตาเป็นภาวะที่เยื่อเดสเซเม็ตแตกและอารมณ์ขันน้ำรั่วออกมา เดสเซเมโตซีลมีความเสี่ยงสูงต่อการทะลุและจำเป็นต้องได้รับการแทรกแซงฉุกเฉิน
เดสเซเมโตซีล
รอยพับของเยื่อเดสเซเม็ต: มีรอยพับของ DM ที่ก้นแผล
บริเวณใสตรงกลาง: มีบริเวณใสตรงกลางของบริเวณที่บางลง
การโป่งไปข้างหน้า: DM อาจยื่นออกมาเหมือนถุงน้ำ 1)
กระจกตาทะลุ
ยูเวียยื่น: ม่านตาติดอยู่ในรอย缺损
การทดสอบ Seidel ให้ผลบวก: ยืนยันการเจือจางและการรั่วของฟลูออเรสซีน
ช่องหน้าม่านตาตื้นหรือหายไป: ช่องหน้าม่านตาหายไปเนื่องจากการรั่วของอารมณ์ขันน้ำ
ยูเวียยื่นหรือการทดสอบ Seidel ให้ผลบวกเป็นผลการตรวจวินิจฉัยที่แน่ชัดของกระจกตาทะลุ อย่างไรก็ตาม หากยูเวียยื่นอุดรอย缺损 การทดสอบ Seidel อาจให้ผลลบลวง
ความล่าช้าในการวินิจฉัยอาจนำไปสู่การขยายของความเสียหายของกระจกตา เยื่อบุตาอักเสบ ต้อหินทุติยภูมิ/ต้อกระจก และแม้กระทั่งการสูญเสียลูกตา
แผลที่กระจกตาแบ่งออกเป็นแผลที่เกิดขึ้นบริเวณส่วนกลางและส่วนรอบนอก แผลส่วนกลางมักเกิดจากการติดเชื้อ ในขณะที่แผลส่วนรอบนอกส่วนใหญ่ไม่เกิดจากการติดเชื้อ
| การจำแนก | จุลินทรีย์ก่อโรคหลัก |
|---|---|
| แบคทีเรีย | Pseudomonas aeruginosa, Staphylococcus, Pneumococcus, Moraxella, Neisseria gonorrhoeae |
| เชื้อรา | Fusarium, Aspergillus, Candida |
| ไวรัส | เริม (Herpes simplex), งูสวัด (Herpes zoster) |
การใส่คอนแทคเลนส์ (CL) เป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดของโรคกระจกตาอักเสบจากเชื้อจุลินทรีย์ในสหรัฐอเมริกา 7) การใส่ข้ามคืน (รวมถึง orthokeratology) เป็นความเสี่ยงหลักของการติดเชื้อ 7) ในผู้ใส่ CL มักพบแบคทีเรียแกรมลบ (Pseudomonas aeruginosa, Moraxella, Serratia) มากกว่า
โรคกระจกตาอักเสบจาก Pseudomonas aeruginosa ดำเนินไปอย่างรวดเร็วอย่างน่าประหลาดใจ เริ่มต้นด้วยฝีกลมเล็กๆ ภายในไม่กี่วันจะกลายเป็นฝีรูปวงแหวน และทะลุจากตรงกลาง กระจกตาละลายเนื่องจากโปรตีเอสที่แบคทีเรียผลิตขึ้น
โรคกระจกตาอักเสบจากเชื้อรา ชนิดเส้นใยมีแนวโน้มที่จะลุกลามไปยังชั้นลึก โดยมีหนองในช่องหน้าลูกตาและคราบจุลินทรีย์ที่ผิวด้านหลังของกระจกตา 6) หากการติดเชื้อลุกลาม อาจทำให้เกิดการละลายอย่างรุนแรงและทะลุในที่สุด 6)
เมื่อเยื่อบุตาอักเสบจากเชื้อโกโนค็อกคัสมีกระจกตาอักเสบร่วมด้วย ต้องระวังเนื่องจากมีอัตราการทะลุของกระจกตาสูง 5)
เป็นการตรวจที่จำเป็นสำหรับการวินิจฉัยการทะลุของกระจกตา ใช้แถบฟลูออเรสซีนที่ปราศจากเชื้อชุบน้ำเกลือปราศจากเชื้อปริมาณเล็กน้อยทาบริเวณที่สงสัยว่าทะลุ และสังเกตภายใต้แสงสีฟ้าโคบอลต์ หากฟลูออเรสซีนถูกเจือจางและรั่วไหล ถือว่าผลบวก
ควรลดแรงกดบนลูกตาให้น้อยที่สุดระหว่างการตรวจ เนื่องจากอาจทำให้รูทะลุขยายใหญ่ขึ้น
มีประโยชน์ในการประเมินโครงสร้างกระจกตาอย่างละเอียด1) แม้ว่าการมองเห็นทางคลินิกจะถูกขัดขวางโดยเนื้อเยื่อตายหรือสารคัดหลั่งที่มีลักษณะเป็นเมือก OCT สามารถแสดงความหนาที่แท้จริงของสโตรมาและการโป่งของเยื่อหุ้มเดสเซเมทได้1) สามารถติดตามกระบวนการหายได้โดยการสแกนตามลำดับเวลา
หากสาเหตุคือกระจกตาอักเสบติดเชื้อ จำเป็นต้องทำการตรวจด้วยกล้องจุลทรรศน์โดยตรงและการเพาะเชื้อแยกจากรอยขูดบริเวณรอยโรค ควรเก็บตัวอย่างก่อนให้ยาปฏิชีวนะ
เป็นการทดสอบที่ใช้สีย้อมฟลูออเรสซีนเพื่อตรวจหาการรั่วของอารมณ์ขันในน้ำจากกระจกตา การไหลของฟลูออเรสซีนที่เจือจางด้วยอารมณ์ขันในน้ำ (ผลบวก) สามารถสังเกตได้ภายใต้แสงสีฟ้าโคบอลต์ เป็นหนึ่งในการทดสอบที่สำคัญที่สุดสำหรับการวินิจฉัยขั้นสุดท้ายของการทะลุของกระจกตา
การเลือกวิธีการรักษาขึ้นอยู่กับขนาด ขอบเขต ตำแหน่งของการทะลุ ระดับของการแทรกซึมของสโตรมา การพยากรณ์โรคทางสายตา และโรคพื้นเดิม ในหลายกรณี มีการรักษาหลายวิธีพร้อมกันหรือเป็นขั้นตอน
Tseng และคณะ (2024) รายงานการจัดการโดยไม่ผ่าตัดเป็นเวลา 7 ปีด้วยการรักษา PROSE สำหรับเดสซีเมโตซีลทุติยภูมิจากโรค graft-versus-host disease ที่ตา โดยคงการมองเห็นที่แก้ไขแล้วที่ 20/504) อุบัติการณ์ของการทะลุกระจกตาที่เกี่ยวข้องกับ oGVHD ประมาณ 1-4%4)
หากแผลที่กระจกตาติดเชื้อเกิดจากการติดเชื้อ การควบคุมการติดเชื้อพื้นฐานเป็นสิ่งสำคัญที่สุด
Che Ku Amran และคณะ (2024) รายงานว่าจัดการกระจกตาทะลุจากเยื่อบุตาอักเสบจากหนองในด้วยกาวไซยาโนอะคริเลต + คอนแทคเลนส์ปิดแผล + เซฟไตรอะโซน 1 กรัม ฉีดเข้ากล้าม และควบคุมการติดเชื้อได้สำเร็จหลังจาก 2 เดือน 5)
| ขนาดของรูทะลุ | การรักษาที่แนะนำ |
|---|---|
| < 3 มม. | กาวเนื้อเยื่อหรือ AMT |
| > 3 มม. | PKP หรือการปลูกถ่ายปะ |
| กระจกตาทั้งหมด | การปลูกถ่ายกระจกตา-ตาขาว 1) |
Kusano และคณะ (2023) รายงานผู้ป่วยโรคกระจกตาอักเสบจากเชื้อจุลชีพรุนแรงที่ทำให้เกิดเดสซีเมโตซีลทั้งกระจกตา (total corneal descemetocele)1) การตรวจ OCT ส่วนหน้าด้วยยืนยันความหนากระจกตา 37 μm และทำการปลูกถ่ายกระจกตา-ตาขาวสำเร็จในการรักษาลูกตา1) ถือเป็นเดสซีเมโตซีลที่ใหญ่ที่สุดที่เคยรายงาน1)
Shekhawat และคณะ (2022) รายงานเทคนิคการใช้แผ่นปะ Tenon + เยื่อบุตาพับที่มีหลอดเลือดสำหรับการทะลุกระจกตาส่วนกลางใกล้ขอบ (1 มม.)3) สี่เดือนหลังผ่าตัด ค่าความชัดเจนในการมองเห็นโดยไม่แก้ไขคือ 20/25 โดยมีสายตาเอียงน้อยที่สุด3) การตอบสนองการสมานแผลที่แข็งแรงจากไฟโบรบลาสต์ของ Tenon และการส่งเลือดจากเยื่อบุตาพับช่วยส่งเสริมการหาย3) เทคนิคนี้สามารถทำได้แม้ในสภาพแวดล้อมที่เข้าถึงเนื้อเยื่อกระจกตาผู้บริจาคได้จำกัด3)
Kato และคณะ (2021) รายงานผลลัพธ์ที่ดีหลังการปลูกถ่ายกระจกตาขนาดเล็กแบบเย็บเดียวสำหรับการทะลุกระจกตาส่วนกลางใกล้ขอบ (1 มม.) จากสิ่งแปลกปลอมโลหะ โดยค่าความชัดเจนในการมองเห็นที่แก้ไขแล้วคือ 180/200 และสายตาเอียงกระจกตา 0.6 ไดออปเตอร์2) การทะลุซ้ำหลังจาก 17 เดือนได้รับการรักษาด้วยเทคนิคเดียวกัน และคงไว้ซึ่งการทำงานทางการมองเห็นที่ดีนานกว่า 2 ปี2)
หากการทะลุมีขนาด <3 มม. เป็นแผลลึกและอยู่ห่างจากลิมบัส กาวไซยาโนอะคริเลตอาจเป็นทางเลือกแรก กาวยังมีประโยชน์เป็นมาตรการชั่วคราวก่อนการปลูกถ่ายกระจกตา (PKP) สำหรับการทะลุ >3 มม. หรือการหายไปของช่องหน้าม่านตา กาวใช้งานยากและบ่งชี้ให้ทำ PKP การรักษาจะพิจารณาเป็นรายบุคคลตามขนาดของการทะลุ ตำแหน่ง และโรคพื้นเดิม
การทะลุของกระจกตาเป็นภาวะฉุกเฉินทางจักษุวิทยา หากปล่อยไว้ อาจนำไปสู่เยื่อบุตาอักเสบ ต้อหินทุติยภูมิ ต้อกระจก และตาบอดได้ อย่างไรก็ตาม ไม่ใช่ทุกกรณีที่ต้องผ่าตัดฉุกเฉิน การทะลุขนาดเล็กสามารถจัดการได้ด้วยคอนแทคเลนส์หรือกาว และในกรณีที่มีการติดเชื้อ อาจให้ยาปฏิชีวนะเป็นเวลา 24-48 ชั่วโมงก่อนวางแผนผ่าตัดปลูกถ่ายกระจกตาแบบทะลุผ่าน
แผลที่กระจกตาเริ่มต้นจากความบกพร่องของเยื่อบุผิวและลุกลามไปยังสโตรมา เมื่อการสลายของสโตรมากระจกตาลึกถึงชั้นในและเยื่อหุ้มเดสเซเมท (DM) ถูกเปิดเผย จะเกิดเดสเซเมโตซีล และเมื่อ DM แตก จะเกิดการทะลุ
ในการทดลองโรคกระจกตาอักเสบจากเชื้อ Pseudomonas aeruginosa พบว่าการเกิดเดสเซเมโตซีลมีความสัมพันธ์โดยตรงกับกิจกรรมของอัลคาไลน์โปรตีเอส โปรตีเอสรวม และอีลาสเทส 1) สายพันธุ์ที่ผลิตโปรตีเอสสูง (สายพันธุ์ 102, 115, 118) ทำให้เกิดการทำลายเมทริกซ์สโตรมาขนาดใหญ่ การเกิดเดสเซเมโตซีล และการทะลุเมื่อมี Ca²⁺ และ Mg²⁺ แม้จะมีเซลล์อักเสบจำนวนน้อย 1) โปรตีเอสจากเม็ดเลือดขาวก็มีส่วนร่วมในการเสื่อมของกระจกตา แต่การมีอยู่เพียงอย่างเดียวไม่จำเป็นต้องนำไปสู่การเกิดเดสเซเมโตซีล 1)
DM ทนทานต่อการย่อยสลายด้วยโปรตีนและความเครียดทางชีวกลศาสตร์ ดังนั้นจึงยังคงสภาพสมบูรณ์ในช่วงระยะเวลาหนึ่งแม้ว่าสโตรมาโดยรอบจะสลายไป 1) ลักษณะนี้ทำให้เกิดระยะก่อนการทะลุที่เรียกว่าเดสเซเมโตซีล อย่างไรก็ตาม เนื่องจากขาดความแข็งแรงในการดึงที่เพียงพอ ในที่สุด DM จะโป่งออกมาด้านหน้าคล้ายไส้เลื่อน 1)
เชื้อราสายใยมีแนวโน้มที่จะลุกลามไปยังชั้นลึกมากกว่าอยู่บนผิวกระจกตา 6) เมื่อเส้นใยราทะลุ DM และไปถึงผิวด้านหลังของกระจกตา จะเกิดคราบจุลินทรีย์ที่เยื่อบุผนังกระจกตา 6) เมื่อดำเนินไป การสลายอย่างรุนแรงนำไปสู่การทะลุ
Neisseria gonorrhoeae มีความสามารถในการยึดเกาะและเจาะเยื่อบุผิวกระจกตาผ่านพิลิ 5) ภายใน 1 ชั่วโมงหลังการปลูกเชื้อ พวกมันจะถูกนำเข้าไปในแวคิวโอลภายในเซลล์เยื่อบุผิว และหลังจาก 24 ชั่วโมง ความหนาของเยื่อบุผิวลดลงอย่างมีนัยสำคัญ 5) กระบวนการนี้ผ่านโรคกระจกตาอักเสบของเยื่อบุผิว สโตรมา และแผลเปื่อย นำไปสู่การทะลุ 5)
มีรายงานเทคนิคที่รวมการปลูกถ่ายพังผืดเทนอนร่วมกับแผ่นเยื่อบุตาที่มีหลอดเลือด 3) การส่งเลือดจากแผ่นเยื่อบุตาทำให้การหายเร็วขึ้น (ฟื้นฟูความหนาของสโตรมากระจกตาเต็มที่ใน 6 สัปดาห์) เมื่อเทียบกับการปลูกถ่ายพังผืดเทนอนแบบดั้งเดิม 3) คาดว่าจะมีประโยชน์ในสภาพแวดล้อมที่มีทรัพยากรต่ำซึ่งไม่มีเนื้อเยื่อกระจกตาบริจาค 3)
One-bite mini-keratoplasty เป็นขั้นตอนง่ายๆ สำหรับรูทะลุขนาดเล็กเส้นผ่านศูนย์กลางประมาณ 1 มม. โดยใส่ graft กระจกตาด้วยการเย็บไนลอน 10-0 เส้นเดียว 2) กล่าวกันว่าทำให้เกิดสายตาเอียงน้อยกว่าการปลูกถ่ายกระจกตาแบบชั้นแบบดั้งเดิม 2)
การบำบัดด้วย PROSE (การแทนที่ผิวตาด้วยอุปกรณ์เทียม) ถือเป็นทางเลือกสำหรับการจัดการระยะยาวของเดสซีเมโตซีลในผู้ป่วยที่มีความเสี่ยงสูงต่อการผ่าตัด 4) การออกแบบที่โค้งเหนือกระจกตาช่วยปกป้องกระจกตาและให้ความชุ่มชื้นอย่างต่อเนื่องและออกซิเจน 4) ในภาวะกระจกตาโป่งพอง มีรายงานว่ากลุ่ม PROSE เหนือกว่าในด้านค่าเฉลี่ยการมองเห็นและความเร็วในการฟื้นฟูการมองเห็นเมื่อเทียบกับกลุ่มปลูกถ่ายกระจกตา 4)