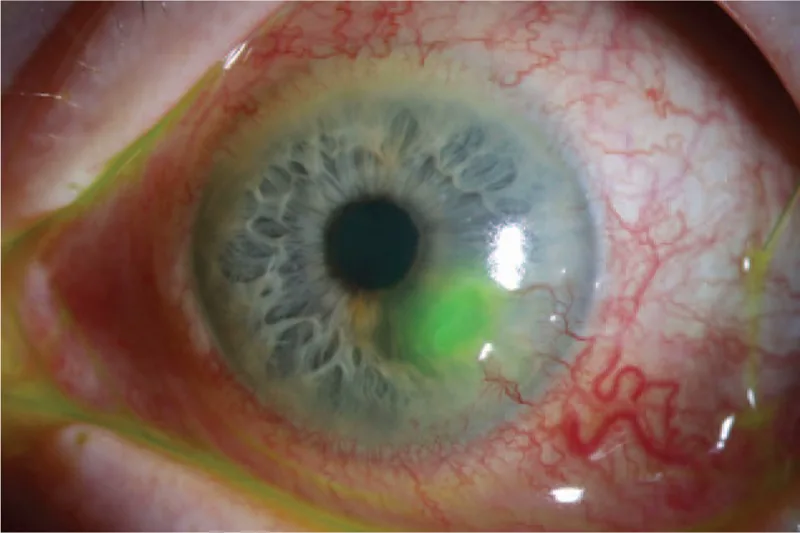
Desmatosel
Descemet kıvrımları: Ülser tabanında DM kıvrımlarının görülmesi
Santral saydam bölge: İnceltilmiş alanın ortasında saydam bir bölge bulunur
Öne doğru bombeleşme: DM kistik olarak dışarı çıkabilir1)

Desmatosel, kornea stroma ve epitel tabakasındaki bir defekt yoluyla sağlam Descemet membranının (DM) fıtıklaşarak öne doğru kabarması durumudur1). DM, 8-10 μm kalınlığında, şeffaf, elastik, hücresiz bir membrandır ve endotel hücreleri tarafından salgılanır1). Protein yıkımına ve biyomekanik strese nispeten dirençlidir ve stroma yıkım sürecinde endoteli koruma rolü üstlenir1).
Desmatosel, konumuna göre aşağıdaki gibi sınıflandırılır1):
Boyuta göre sınıflandırma, en büyük çapa göre küçük (3 mm’den küçük), orta (3-6 mm) ve büyük (6 mm’den büyük) olarak yapılır1).
Kornea ülseri stromanın derinliklerine ilerleyip Descemet membranını aştığında kornea perforasyonu meydana gelir. Aköz hümör sızar ve ön kamara kaybolur. Enfeksiyöz, non-enfeksiyöz ve travmatik nedenler vardır.
Perforasyonun boyutu, yeri, oluşumundan bu yana geçen süre ve korneanın durumu dikkate alınarak konservatif veya cerrahi tedavi seçilir.
Desmatosel, Descemet membranının sağlam kalarak öne doğru kabardığı bir durumdur ve perforasyonun “bir adım öncesi” olarak kabul edilir. Kornea perforasyonu ise Descemet membranının da yırtılarak aköz hümörün sızmasıdır. Desmatosel yüksek perforasyon riski taşır ve acil müdahale gerektirir.
Desmatosel
Descemet kıvrımları: Ülser tabanında DM kıvrımlarının görülmesi
Santral saydam bölge: İnceltilmiş alanın ortasında saydam bir bölge bulunur
Öne doğru bombeleşme: DM kistik olarak dışarı çıkabilir1)
Kornea perforasyonu
Üvea prolapsusu: İris defektten dışarı çıkar
Seidel testi pozitif: Floresein seyrelmesi ve sızıntısı görülür
Sığ ön kamara veya ön kamara kaybı: Aköz sızıntısı nedeniyle ön kamara kaybolur
Üvea prolapsusu veya pozitif Seidel testi, kornea perforasyonu için kesin tanı bulgularıdır. Ancak üvea prolapsusu defekti tıkıyorsa Seidel testi yanlış negatif olabilir.
Tanıda gecikme, kornea hasarının genişlemesine, endoftalmiye, sekonder glokom/katarakta ve hatta göz kaybına yol açabilir.
Kornea ülserleri santral ve periferik olarak ikiye ayrılır. Santral ülserler genellikle enfeksiyöz, periferik ülserler ise genellikle non-enfeksiyözdür.
| Sınıflandırma | Başlıca etken mikroorganizmalar |
|---|---|
| Bakteriyel | Pseudomonas aeruginosa, Stafilokok, Pnömokok, Moraxella, Gonokok |
| Mantar | Fusarium, Aspergillus, Candida |
| Viral | Herpes simpleks, herpes zoster |
Kontakt lens (KL) kullanımı, Amerika Birleşik Devletleri’nde mikrobiyal keratit için en büyük risk faktörüdür 7). Özellikle gece kullanımı (ortokeratoloji dahil) önemli bir enfeksiyon riskidir 7). KL kullanıcılarında gram-negatif bakteriler (Pseudomonas aeruginosa, Moraxella, Serratia) daha sık görülür.
Pseudomonas aeruginosa keratiti şaşırtıcı derecede hızlı ilerler. Başlangıçtaki küçük yuvarlak apse birkaç gün içinde halka şeklinde apse oluşturur ve merkezden perfore olur. Bakterinin ürettiği proteazlar korneanın erimesine neden olur.
Mantar keratitinde ipliksi mantarlar derin katmanlara doğru ilerleme eğilimindedir ve ön kamara ampiyemi ile kornea arka yüzeyinde plak oluşumuna neden olur 6). Enfeksiyon yayıldıkça sonunda şiddetli erime ve perforasyon meydana gelebilir 6).
Gonokok kaynaklı konjonktivite eşlik eden keratit durumunda, yüksek kornea perforasyonu riski nedeniyle dikkatli olunmalıdır 5).
Kornea perforasyonunun tanısında vazgeçilmez bir testtir. Steril bir floresein şeridi az miktarda steril serum fizyolojik ile nemlendirilir ve perforasyondan şüphelenilen bölgeye sürülür; kobalt mavisi ışık altında incelenir. Floreseinin seyreltip akması pozitif olarak değerlendirilir.
Göze baskı uygulamak perforasyonu genişletme riski taşır, bu nedenle test sırasında minimumda tutulmalıdır.
Kornea yapısının ayrıntılı değerlendirilmesinde faydalıdır1). Nekrotik materyal veya müköz sekresyonlar klinik görüşü engellese bile stromanın gerçek kalınlığını ve Descemet membranının kabarıklığını gösterebilir1). Seri taramalar iyileşme sürecinin izlenmesine olanak sağlar.
Enfeksiyöz keratit durumunda, lezyon kazıntılarının yayma mikroskopisi ve kültürü zorunludur. Antibiyotik kullanılmamışken örnek alınması idealdir.
Floresein boyası kullanılarak korneadan aköz sızıntısını kontrol eden bir testtir. Floreseinin aközde seyrelerek akması (pozitif bulgu) kobalt mavisi ışığı altında görülebilir. Kornea perforasyonunun kesin tanısı için en önemli testlerden biridir.
Tedavi seçimi perforasyonun boyutu, yaygınlığı, yeri, stromal infiltrasyon derecesi, görme prognozu ve altta yatan hastalığa göre belirlenir. Çoğu durumda birden fazla tedavi eş zamanlı veya aşamalı olarak uygulanır.
Tseng ve ark. (2024), oküler GVHD’ye sekonder desmatosel olgusunda PROSE tedavisi ile 7 yıl boyunca cerrahi dışı yönetim sağladıklarını ve düzeltilmiş görme keskinliğini 20/50 olarak koruduklarını bildirmiştir4). oGVHD ile ilişkili kornea perforasyonu insidansı %1-4 olarak tahmin edilmektedir4).
Neden enfeksiyöz kornea ülseri ise, altta yatan enfeksiyonun kontrolü en önceliklidir.
Che Ku Amran ve ark. (2024), gonokokal keratokonjonktivite bağlı kornea perforasyonunu siyanoakrilat yapıştırıcı + BCL + 1 g IM seftriakson ile yönetmiş ve 2 ay sonra enfeksiyon kontrolü sağladıklarını bildirmiştir5).
| Perforasyon Boyutu | Önerilen Tedavi |
|---|---|
| 3 mm’den küçük | Doku yapıştırıcısı veya AMT |
| 3 mm’den büyük | PKP veya yama grefti |
| Tüm kornea | Korneoskleral greft1) |
Kusano ve ark. (2023), şiddetli mikrobiyal keratit nedeniyle tüm korneanın desmatosel haline geldiği bir olguyu (total korneal desmatosel) bildirdi1). Ön segment OCT ile kornea kalınlığı 37 μm olarak doğrulandı ve korneoskleral greft uygulanarak göz korundu1). Bu, bildirilen en büyük desmatosel olarak kabul edildi1).
Shekhawat ve ark. (2022), parasentral kornea perforasyonu (1 mm) için Tenon kapsülü yama grefti + vaskülarize konjonktival flep tekniğini bildirdi3). Ameliyattan 4 ay sonra çıplak görme 20/25’e ulaştı ve astigmatizma minimaldi3). Tenon kapsülü fibroblastlarının güçlü yara iyileşmesi yanıtı ve konjonktival flebin vasküler desteği iyileşmeyi hızlandırdı3). Bu prosedür, kornea donör dokusuna erişimin sınırlı olduğu ortamlarda da uygulanabilir3).
Kato ve ark. (2021), metalik yabancı cisim kaynaklı parasentral kornea perforasyonu (1 mm) için one-bite mini-keratoplasty uyguladı ve ameliyat sonrası düzeltilmiş görme 180/200, kornea astigmatizması 0.6 diyoptri ile iyi sonuç bildirdi2). 17 ay sonraki yeniden perforasyon da aynı teknikle tedavi edildi ve 2 yıldan uzun süre iyi görsel fonksiyon korundu2).
Perforasyon 3 mm’den küçük, çökük ve limbusdan uzaksa siyanoakrilat yapıştırıcı ilk seçenek olabilir. Yapıştırıcı, kornea nakli (PKP) öncesinde geçici bir önlem olarak da faydalıdır. 3 mm’den büyük perforasyonlar veya ön kamara kaybı varsa yapıştırıcı yetersiz kalır ve PKP endikedir. Tedavi, perforasyonun boyutu, yeri ve altta yatan hastalığa göre bireysel olarak belirlenir.
Kornea perforasyonu oftalmolojik bir acil durumdur. Tedavi edilmezse endoftalmi, sekonder glokom, katarakt ve körlüğe yol açabilir. Ancak her vaka acil cerrahi gerektirmez. Küçük perforasyonlar bandaj kontakt lens veya yapıştırıcı ile yönetilebilir; enfeksiyöz perforasyonlarda önce 24-48 saat antibiyotik tedavisi uygulanıp ardından PKP planlanabilir.
Kornea ülseri epitel defekti ile başlar ve stromaya ilerler. Kornea stromasının erimesi derinlere ulaşıp Descemet membranı (DM) açığa çıktığında desmatosel oluşur ve DM’nin yırtılmasıyla perforasyon meydana gelir.
Pseudomonas aeruginosa ile oluşturulan deneysel keratitte, desmatosel oluşumunun alkali proteaz, toplam proteaz ve elastaz aktivitesi ile doğrudan ilişkili olduğu gösterilmiştir1). Yüksek proteaz üreten suşlar (102, 115 ve 118 suşları), Ca²⁺ ve Mg²⁺ varlığında az sayıda inflamatuar hücreyle bile stroma matriksinde büyük çaplı yıkım, desmatosel oluşumu ve perforasyonu indüklemiştir1). Lökosit proteazları da kornea dejenerasyonunda rol oynar, ancak tek başına varlıkları her zaman desmatosel oluşumuna yol açmaz1).
DM, proteolitik yıkıma ve biyomekanik strese karşı dirençlidir, bu nedenle çevre stroma erise bile belirli bir süre sağlam kalır1). Bu özellik, desmatosel adı verilen “perforasyon öncesi aşamayı” oluşturur. Ancak yeterli gerilme mukavemetine sahip olmadığı için sonunda DM öne doğru fıtıklaşarak şişer1).
Filamentöz mantarlar sadece korneanın yüzeyel tabakasında kalmaz, derin tabakalara doğru ilerlemeye eğilimlidir6). Hifler DM’yi geçip kornea arka yüzeyine ulaştığında endotelyal plak oluşturur6). İlerledikçe şiddetli erime perforasyona yol açar.
Neisseria gonorrhoeae, pili aracılığıyla kornea epiteline yapışma ve içine girme yeteneğine sahiptir5). İnokülasyondan sonraki 1 saat içinde epitel hücrelerindeki vakuollere alınır ve 24 saat sonra epitel kalınlığı belirgin şekilde azalır5). Bu süreç epitelyal, stromal ve ülseratif keratit yoluyla perforasyona ilerler5).
Tenon kapsülü yama grefti ile vaskülarize konjonktival flebin kombine edildiği bir teknik rapor edilmiştir 3). Konjonktival flepten gelen kan desteği, geleneksel Tenon kapsülü yama greftine göre daha hızlı iyileşme (6 haftada korneal stroma kalınlığının tamamen düzelmesi) sağlamıştır 3). Kornea donör dokusunun bulunamadığı düşük kaynaklı ortamlarda faydalı olması beklenmektedir 3).
One-bite mini-keratoplasty, yaklaşık 1 mm çapındaki küçük perforasyonlar için tek bir 10-0 naylon sütür ile kornea greftinin yerleştirildiği basit bir tekniktir 2). Geleneksel lameller keratoplastiye kıyasla daha az astigmatizmaya neden olduğu bildirilmiştir 2).
PROSE (Ocular Yüzey Ekosisteminin Protez Değişimi) tedavisi, yüksek cerrahi riskli hastalarda desmatoselin uzun süreli yönetimi için bir seçenek olarak dikkat çekmektedir 4). Kornea kubbesi üzerinde köprü oluşturan tasarımı ile korneayı korur ve sürekli lubrikasyon ve oksijen sağlar 4). Kornea ektazisinde, PROSE grubunun ortalama görme keskinliği ve görme iyileşme hızı açısından kornea nakli grubuna göre üstün olduğu bildirilmiştir 4).