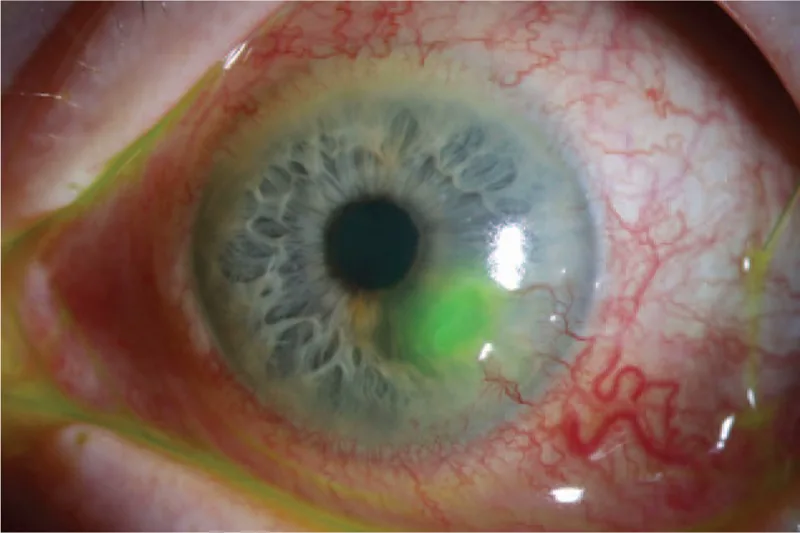
डेसीमेटोसील
डेसीमेट झिल्ली की सिलवटें : अल्सर के तल पर डेसीमेट झिल्ली की सिलवटें देखी जाती हैं
केंद्रीय पारदर्शी क्षेत्र : पतले क्षेत्र के केंद्र में एक पारदर्शी क्षेत्र मौजूद होता है
पूर्वकाल उभार : डेसीमेट झिल्ली पुटी की तरह उभर सकती है1)

डेसीमेटोसील कॉर्नियल स्ट्रोमा और उपकला परत के दोष के माध्यम से अक्षुण्ण डेसीमेट झिल्ली (DM) का हर्निया जैसा आगे की ओर उभार है 1)। DM 8-10 μm मोटी, पारदर्शी, लोचदार, अकोशिकीय झिल्ली है, जो एंडोथेलियल कोशिकाओं द्वारा स्रावित होती है 1)। यह प्रोटियोलिसिस और बायोमैकेनिकल तनाव के प्रति अपेक्षाकृत प्रतिरोधी है, स्ट्रोमल विनाश प्रक्रिया के दौरान एंडोथेलियम की रक्षा करती है 1)।
डेसीमेटोसील को स्थान के अनुसार वर्गीकृत किया जाता है 1):
आकार के अनुसार वर्गीकरण अधिकतम व्यास पर आधारित है: छोटा (<3 मिमी), मध्यम (3-6 मिमी), बड़ा (>6 मिमी) 1)।
जब कॉर्नियल अल्सर स्ट्रोमा की गहरी परतों तक फैल जाता है और डेसीमेट झिल्ली को पार कर जाता है, तो कॉर्नियल वेध हो जाता है। जलीय हास्य (aqueous humor) का रिसाव होता है और पूर्वकाल कक्ष (anterior chamber) खाली हो जाता है। इसके कारण संक्रामक, गैर-संक्रामक या दर्दनाक हो सकते हैं।
वेध के आकार, स्थान, घटना के बाद की अवधि और कॉर्निया की स्थिति को ध्यान में रखते हुए, रूढ़िवादी या शल्य चिकित्सा उपचार का चयन किया जाता है।
डेसीमेटोसील एक ऐसी स्थिति है जिसमें डेसीमेट झिल्ली बरकरार रहती है लेकिन आगे की ओर उभार बनाती है, जो वेध के ‘एक कदम पहले’ की स्थिति है। कॉर्नियल वेध वह स्थिति है जिसमें डेसीमेट झिल्ली भी फट जाती है और जलीय हास्य का रिसाव होता है। डेसीमेटोसील में वेध का उच्च जोखिम होता है और तत्काल हस्तक्षेप की आवश्यकता होती है।
डेसीमेटोसील
डेसीमेट झिल्ली की सिलवटें : अल्सर के तल पर डेसीमेट झिल्ली की सिलवटें देखी जाती हैं
केंद्रीय पारदर्शी क्षेत्र : पतले क्षेत्र के केंद्र में एक पारदर्शी क्षेत्र मौजूद होता है
पूर्वकाल उभार : डेसीमेट झिल्ली पुटी की तरह उभर सकती है1)
कॉर्नियल वेधन
यूवियल प्रोलैप्स : परितारिका दोष वाले क्षेत्र से फंस जाती है
सीडेल परीक्षण सकारात्मक : फ्लोरेसिन के तनुकरण और बहिर्वाह की पुष्टि
उथला या अनुपस्थित पूर्वकाल कक्ष : जल द्रव के रिसाव के कारण पूर्वकाल कक्ष गायब हो जाता है
यूवियल प्रोलैप्स या सकारात्मक सीडेल परीक्षण कॉर्नियल वेधन के निश्चित निदान संकेत हैं। हालांकि, यदि यूवियल प्रोलैप्स दोष को बंद कर देता है, तो सीडेल परीक्षण गलत-नकारात्मक हो सकता है।
निदान में देरी से कॉर्नियल क्षति का विस्तार, एंडोफ्थैल्मिटिस, द्वितीयक ग्लूकोमा/मोतियाबिंद, और यहां तक कि नेत्रगोलक की हानि हो सकती है।
कॉर्नियल अल्सर दो प्रकार के होते हैं: केंद्रीय और परिधीय। केंद्रीय अल्सर अक्सर संक्रामक होते हैं, जबकि परिधीय अल्सर अक्सर गैर-संक्रामक होते हैं।
| वर्गीकरण | प्रमुख कारक सूक्ष्मजीव |
|---|---|
| जीवाणु | स्यूडोमोनास एरुगिनोसा, स्टैफिलोकोकस, स्ट्रेप्टोकोकस न्यूमोनिया, मोराक्सेला, निसेरिया गोनोरिया |
| फफूंदी | फ्यूजेरियम, एस्परजिलस, कैंडिडा |
| वायरल | हर्पीज सिंप्लेक्स, हर्पीज ज़ोस्टर |
कॉन्टैक्ट लेंस (CL) पहनना अमेरिका में माइक्रोबियल केराटाइटिस का सबसे बड़ा जोखिम कारक है7)। विशेष रूप से रात भर पहनना (ऑर्थोकेराटोलॉजी सहित) एक प्रमुख संक्रमण जोखिम है7)। CL पहनने वालों में ग्राम-नेगेटिव बैक्टीरिया (स्यूडोमोनास एरुगिनोसा, मोराक्सेला, सेराटिया) अधिक पाए जाते हैं।
स्यूडोमोनास एरुगिनोसा केराटाइटिस आश्चर्यजनक रूप से तेजी से बढ़ता है। प्रारंभिक छोटा गोल फोड़ा कुछ दिनों में कुंडलाकार फोड़ा बनाता है और केंद्र से छिद्रित हो जाता है। जीवाणु द्वारा उत्पादित प्रोटीज के कारण कॉर्निया पिघल जाता है।
फफूंदी केराटाइटिस में फिलामेंटस कवक गहरी परतों में बढ़ने लगते हैं, जिसमें हाइपोपायन और पोस्टीरियर कॉर्नियल प्लाक देखे जाते हैं6)। संक्रमण फैलने पर अंततः गंभीर पिघलन और छिद्रण हो सकता है6)।
गोनोकोकस के कारण होने वाले नेत्रश्लेष्मलाशोथ में केराटाइटिस होने पर कॉर्नियल छिद्रण की उच्च दर होती है, इसलिए सावधानी आवश्यक है5)।
कॉर्नियल वेध के निदान के लिए यह एक आवश्यक परीक्षण है। बाँझ खारे पानी की थोड़ी मात्रा से गीला की गई बाँझ फ्लोरेसिन पट्टी को संदिग्ध वेध स्थल पर लगाएं और कोबाल्ट नीली रोशनी में देखें। यदि तनु फ्लोरेसिन बहता है तो परीक्षण सकारात्मक माना जाता है।
नेत्रगोलक पर दबाव डालने से वेध बढ़ने का खतरा होता है, इसलिए परीक्षण के दौरान इसे न्यूनतम रखें।
कॉर्नियल संरचना के विस्तृत मूल्यांकन के लिए उपयोगी1)। भले ही नेक्रोटिक पदार्थ या श्लेष्म स्राव के कारण नैदानिक दृश्यता बाधित हो, यह स्ट्रोमा की वास्तविक मोटाई और डेसीमेट झिल्ली के उभार को दर्शा सकता है1)। समय के साथ स्कैन करने से उपचार प्रक्रिया की निगरानी संभव है।
संक्रामक केराटाइटिस के मामलों में, घाव की खुरचन से स्मीयर माइक्रोस्कोपी और पृथक संवर्धन आवश्यक है। एंटीबायोटिक दिए जाने से पहले नमूना लेना आदर्श है।
यह फ्लोरेसिन डाई का उपयोग करके कॉर्निया से जलीय हास्य रिसाव की जांच करने वाला परीक्षण है। जलीय हास्य द्वारा पतला फ्लोरेसिन का बहाव (सकारात्मक निष्कर्ष) कोबाल्ट नीली रोशनी के नीचे देखा जा सकता है। कॉर्नियल वेध के निश्चित निदान के लिए यह सबसे महत्वपूर्ण परीक्षणों में से एक है।
उपचार का चयन वेध के आकार, सीमा, स्थान, स्ट्रोमल घुसपैठ की डिग्री, दृष्टि पूर्वानुमान और अंतर्निहित बीमारी के आधार पर किया जाता है। कई मामलों में, एक साथ या चरणबद्ध तरीके से कई उपचार किए जाते हैं।
Tseng एट अल. (2024) ने oGVHD के कारण डेस्मेटोसेले के लिए PROSE थेरेपी द्वारा 7 वर्षों तक सफल गैर-सर्जिकल प्रबंधन की सूचना दी, जिसमें सुधारित दृश्य तीक्ष्णता 20/50 बनी रही4)। oGVHD से जुड़े कॉर्नियल वेध की घटना 1-4% अनुमानित है4)।
यदि कारण संक्रामक कॉर्नियल अल्सर है, तो अंतर्निहित संक्रमण का नियंत्रण सर्वोच्च प्राथमिकता है।
चे कू अमरान एट अल. (2024) ने गोनोकोकल केराटोकंजक्टिवाइटिस के कारण कॉर्नियल वेध के प्रबंधन की रिपोर्ट दी, जिसमें सायनोएक्रिलेट गोंद + BCL + सेफ्ट्रिएक्सोन 1 ग्राम IM का उपयोग किया गया और 2 महीने बाद संक्रमण नियंत्रण प्राप्त हुआ5)।
| वेध का आकार | अनुशंसित उपचार |
|---|---|
| 3 मिमी से कम | ऊतक गोंद या AMT |
| 3 मिमी से अधिक | PKP या पैच ग्राफ्ट |
| पूर्ण कॉर्निया | कॉर्नियोस्क्लेरल ग्राफ्ट1) |
कुसानो एट अल. (2023) ने गंभीर माइक्रोबियल केराटाइटिस के कारण पूरे कॉर्निया के डेसीमेटोसेले (पूर्ण कॉर्नियल डेसीमेटोसेले) का एक मामला रिपोर्ट किया 1)। पूर्वकाल खंड OCT ने 37 μm की कॉर्नियल मोटाई की पुष्टि की, और नेत्रगोलक को संरक्षित करने के लिए कॉर्नियोस्क्लेरल ग्राफ्ट सफलतापूर्वक किया गया 1)। यह अब तक रिपोर्ट किया गया सबसे बड़ा डेसीमेटोसेले माना जाता है 1)।
शेखावत एट अल. (2022) ने पैरासेंट्रल कॉर्नियल छिद्र (1 मिमी) के लिए टेनन कैप्सूल पैच ग्राफ्ट और संवहनी कंजंक्टिवल फ्लैप का उपयोग करके एक तकनीक रिपोर्ट की 3)। पोस्टऑपरेटिव 4 महीने में अनकरेक्टेड दृश्य तीक्ष्णता 20/25 थी और दृष्टिवैषम्य न्यूनतम था 3)। टेनन कैप्सूल के फाइब्रोब्लास्ट द्वारा मजबूत घाव भरने की प्रतिक्रिया और कंजंक्टिवल फ्लैप द्वारा संवहनी आपूर्ति ने उपचार को बढ़ावा दिया 3)। यह प्रक्रिया उन वातावरणों में भी की जा सकती है जहाँ कॉर्नियल डोनर ऊतक तक पहुँच सीमित है 3)।
काटो एट अल. (2021) ने धातु के विदेशी शरीर के कारण पैरासेंट्रल कॉर्नियल छिद्र (1 मिमी) के लिए वन-बाइट मिनी-केराटोप्लास्टी की सूचना दी, जिसमें पोस्टऑपरेटिव सुधारित दृश्य तीक्ष्णता 180/200 और कॉर्नियल दृष्टिवैषम्य 0.6 डायोप्टर का अच्छा परिणाम मिला 2)। 17 महीने बाद पुन: छिद्र का उसी तकनीक से इलाज किया गया, और 2 वर्षों से अधिक समय तक अच्छा दृश्य कार्य बना रहा 2)।
3 मिमी से कम के छिद्रों के लिए जो गड्ढेदार हों और लिंबस से दूर हों, सायनोएक्रिलेट गोंद पहली पंक्ति का उपचार हो सकता है। गोंद पूर्ण मोटाई कॉर्निया प्रत्यारोपण (PKP) से पहले एक अस्थायी उपाय के रूप में भी उपयोगी है। 3 मिमी से अधिक के छिद्रों या पूर्वकाल कक्ष के नष्ट होने पर, गोंद से निपटना मुश्किल है और PKP संकेतित है। उपचार का चुनाव छिद्र के आकार, स्थान और अंतर्निहित बीमारी के आधार पर व्यक्तिगत रूप से किया जाता है।
कॉर्नियल वेध (Corneal perforation) एक नेत्र संबंधी आपातकालीन स्थिति है। यदि इसका उपचार न किया जाए, तो यह एंडोफ्थैल्माइटिस, द्वितीयक ग्लूकोमा, मोतियाबिंद और अंधत्व का कारण बन सकता है। हालांकि, सभी मामलों में तत्काल सर्जरी की आवश्यकता नहीं होती। छोटे वेध को कभी-कभी कॉन्टैक्ट लेंस या गोंद से प्रबंधित किया जा सकता है। संक्रामक वेध में, पहले 24-48 घंटे तक एंटीबायोटिक उपचार दिया जाता है, फिर PKP की योजना बनाई जा सकती है।
कॉर्नियल अल्सर उपकला दोष से शुरू होता है और स्ट्रोमा में बढ़ता है। कॉर्नियल स्ट्रोमा का पिघलना गहरी परतों तक पहुँचता है, DM उजागर होता है और डेस्मेटोसेले बनता है, और DM के टूटने पर वेध होता है।
स्यूडोमोनास एरुगिनोसा के कारण प्रायोगिक केराटाइटिस में, डेस्मेटोसेले का निर्माण क्षारीय प्रोटीज़, कुल प्रोटीज़ और इलास्टेज़ गतिविधि से सीधे संबंधित पाया गया है 1)। उच्च प्रोटीज़ उत्पादक स्ट्रेन (102, 115, 118) Ca²⁺ और Mg²⁺ की उपस्थिति में कम सूजन कोशिकाओं के साथ भी स्ट्रोमल मैट्रिक्स के बड़े पैमाने पर विनाश, डेस्मेटोसेले निर्माण और वेध प्रेरित करते हैं 1)। ल्यूकोसाइट प्रोटीज़ भी कॉर्नियल अध:पतन में योगदान करते हैं, लेकिन उनकी उपस्थिति मात्र से डेस्मेटोसेले निर्माण आवश्यक नहीं है 1)।
DM प्रोटियोलिसिस और बायोमैकेनिकल तनाव के प्रति प्रतिरोधी है, इसलिए आसपास का स्ट्रोमा पिघलने पर भी यह एक निश्चित अवधि तक अक्षुण्ण रहता है 1)। यह गुण डेस्मेटोसेले नामक ‘वेध-पूर्व अवस्था’ को जन्म देता है। हालांकि, पर्याप्त तन्य शक्ति के अभाव में, अंततः DM आगे की ओर हर्निया की तरह उभारता है 1)।
फिलामेंटस कवक कॉर्निया की सतह पर नहीं रुकते बल्कि गहरी परतों की ओर बढ़ते हैं 6)। जब हाइफ़े DM को तोड़कर कॉर्निया की पिछली सतह तक पहुँचते हैं, तो वे एंडोथेलियल प्लाक बनाते हैं 6)। प्रगति पर गंभीर पिघलन और वेध होता है।
नीसेरिया गोनोरिया (Neisseria gonorrhoeae) में पिली के माध्यम से कॉर्नियल उपकला से जुड़ने और उसमें प्रवेश करने की क्षमता होती है 5)। टीकाकरण के एक घंटे के भीतर, यह उपकला कोशिकाओं के रिक्तिकाओं में समा जाता है, और 24 घंटे बाद उपकला की मोटाई काफी कम हो जाती है 5)। यह प्रक्रिया उपकला, स्ट्रोमल और अल्सरेटिव केराटाइटिस के माध्यम से वेध तक पहुँचती है 5)।
टेनन कैप्सूल पैच ग्राफ्ट के साथ संवहनी कंजंक्टिवल फ्लैप को संयोजित करने की एक तकनीक रिपोर्ट की गई है 3)। कंजंक्टिवल फ्लैप से संवहनी आपूर्ति पारंपरिक टेनन कैप्सूल पैच ग्राफ्ट की तुलना में तेजी से उपचार (6 सप्ताह में कॉर्नियल स्ट्रोमल मोटाई की पूर्ण वसूली) प्रदान करती है 3)। यह कम संसाधन वाले वातावरण में उपयोगी होने की उम्मीद है जहां कॉर्नियल डोनर ऊतक उपलब्ध नहीं है 3)।
वन-बाइट मिनी-केराटोप्लास्टी लगभग 1 मिमी के छोटे व्यास के छिद्रों के लिए एक सरल तकनीक है, जिसमें एक एकल 10-0 नायलॉन सिवनी के साथ कॉर्नियल ग्राफ्ट डाला जाता है 2)। पारंपरिक लैमेलर केराटोप्लास्टी की तुलना में इसमें कम दृष्टिवैषम्य उत्पन्न होता है 2)।
PROSE (प्रोस्थेटिक रिप्लेसमेंट ऑफ द ऑक्यूलर सरफेस इकोसिस्टम) थेरेपी को उच्च शल्य जोखिम वाले रोगियों में डेस्मेटोसेले के दीर्घकालिक प्रबंधन के विकल्प के रूप में मान्यता दी जा रही है 4)। कॉर्निया के ऊपर पुल बनाने वाला डिज़ाइन कॉर्निया की रक्षा करता है और निरंतर स्नेहन और ऑक्सीजन आपूर्ति प्रदान करता है 4)। कॉर्नियल एक्टेसिया में, PROSE समूह ने कॉर्नियल प्रत्यारोपण समूह की तुलना में औसत दृश्य तीक्ष्णता और दृश्य वसूली की गति में श्रेष्ठता दिखाई है 4)।