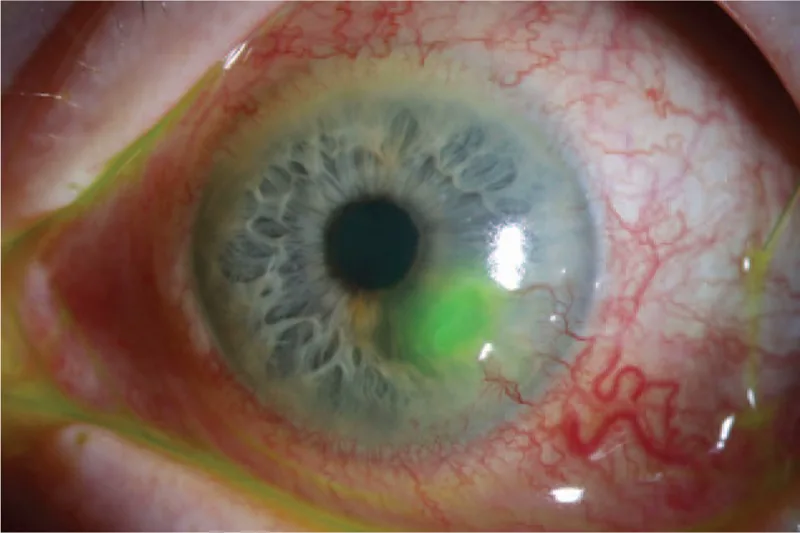
دسمتوسل
چینهای غشای دسمه: مشاهده چینهای غشای دسمه در کف زخم
ناحیه شفاف مرکزی: یک ناحیه شفاف در مرکز ناحیه نازک شده وجود دارد
برآمدگی قدامی: ممکن است DM به صورت کیستیک بیرون بزند1)

دسِمتوسل وضعیتی است که در آن غشای دسمت سالم از طریق نقص در استرومای قرنیه و لایه اپیتلیال به صورت فتقمانند به سمت جلو برآمده میشود1). غشای دسمت یک غشای شفاف و الاستیک به ضخامت ۸ تا ۱۰ میکرومتر و بدون سلول است که توسط سلولهای اندوتلیال ترشح میشود1). این غشا در برابر تخریب پروتئینی و استرس بیومکانیکی نسبتاً مقاوم بوده و از اندوتلیوم در طی فرآیند تخریب استروما محافظت میکند1).
دسِمتوسل بر اساس موقعیت به شرح زیر طبقهبندی میشود1):
طبقهبندی بر اساس اندازه با بزرگترین قطر به کوچک (کمتر از ۳ میلیمتر)، متوسط (۳ تا ۶ میلیمتر) و بزرگ (بیش از ۶ میلیمتر) تقسیم میشود1).
زمانی که زخم قرنیه به عمق استروما نفوذ کرده و از غشای دسمه عبور کند، منجر به سوراخ شدن قرنیه میشود. مایع زلالیه نشت کرده و اتاق قدامی از بین میرود. علل عفونی، غیرعفونی و تروماتیک وجود دارد.
با توجه به اندازه، محل، مدت زمان از وقوع و وضعیت قرنیه، درمان محافظهکارانه یا جراحی انتخاب میشود.
دسمتوسل وضعیتی است که در آن غشای دسمه سالم باقی مانده و به سمت جلو برآمده میشود و معادل «یک قدم مانده به سوراخ شدن» است. سوراخ شدن قرنیه حالتی است که غشای دسمه نیز پاره شده و مایع زلالیه نشت میکند. دسمتوسل خطر بالای سوراخ شدن دارد و نیاز به مداخله فوری دارد.
دسمتوسل
چینهای غشای دسمه: مشاهده چینهای غشای دسمه در کف زخم
ناحیه شفاف مرکزی: یک ناحیه شفاف در مرکز ناحیه نازک شده وجود دارد
برآمدگی قدامی: ممکن است DM به صورت کیستیک بیرون بزند1)
سوراخ شدن قرنیه
خروج عنبیه: عنبیه از نقص خارج میشود
تست سایدل مثبت: رقیق شدن و خروج فلورسئین مشاهده میشود
اتاق قدامی کم عمق یا از بین رفته: اتاق قدامی به دلیل نشت زلالیه از بین میرود
خروج عنبیه یا تست سایدل مثبت یافتههای تشخیصی قطعی برای سوراخ شدن قرنیه هستند. با این حال، اگر خروج عنبیه نقص را مسدود کند، تست سایدل ممکن است منفی کاذب باشد.
تأخیر در تشخیص میتواند منجر به گسترش آسیب قرنیه، اندوفتالمیت، گلوکوم ثانویه، آب مروارید ثانویه و حتی از دست رفتن چشم شود.
زخم قرنیه به دو دسته مرکزی و محیطی تقسیم میشود. زخمهای مرکزی اغلب عفونی و زخمهای محیطی اغلب غیرعفونی هستند.
| طبقهبندی | عوامل بیماریزای اصلی |
|---|---|
| باکتریایی | سودوموناس آئروژینوزا، استافیلوکوک، استرپتوکوک پنومونیه، موراکسلا، گونوکوک |
| قارچی | Fusarium، Aspergillus، Candida |
| ویروسی | هرپس سیمپلکس، هرپس زوستر |
استفاده از لنزهای تماسی (CL) بزرگترین عامل خطر برای کراتیت میکروبی در ایالات متحده است 7). به ویژه استفاده در طول شب (از جمله ارتوکراتولوژی) یک خطر عفونی عمده است 7). در استفادهکنندگان از CL، باکتریهای گرممنفی (سودوموناس آئروژینوزا، موراکسلا، سراتیا) شایعتر هستند.
کراتیت سودوموناس آئروژینوزا به طرز شگفتآوری سریع پیشرفت میکند. آبسه کوچک دایرهای اولیه در عرض چند روز به آبسه حلقوی تبدیل شده و از مرکز سوراخ میشود. پروتئازهای تولید شده توسط باکتری باعث ذوب قرنیه میشوند.
در کراتیت قارچی، قارچهای رشتهای تمایل به پیشرفت به لایههای عمقی دارند و باعث آمپیم اتاق قدامی و پلاک پشت قرنیه میشوند 6). با گسترش عفونت، در نهایت ذوب شدید و سوراخ شدن ممکن است رخ دهد 6).
در صورت بروز کراتیت همراه با ورم ملتحمه ناشی از گونوکوک، به دلیل احتمال بالای سوراخ شدن قرنیه باید احتیاط کرد 5).
این آزمایش برای تشخیص سوراخ شدن قرنیه ضروری است. یک نوار استریل فلورسئین را با مقدار کمی نرمال سالین استریل مرطوب کرده و روی ناحیه مشکوک به سوراخ قرار دهید و زیر نور آبی کبالت مشاهده کنید. اگر فلورسئین رقیق شده و جریان یابد، آزمایش مثبت تلقی میشود.
فشار به کره چشم خطر بزرگ شدن سوراخ را دارد، بنابراین در حین آزمایش باید به حداقل برسد.
برای ارزیابی دقیق ساختار قرنیه مفید است1). حتی زمانی که دید بالینی توسط مواد نکروزه یا ترشحات مخاطی مختل میشود، میتواند ضخامت واقعی استروما و برآمدگی غشای دسمه را نشان دهد1). اسکن سریالی امکان پایش روند بهبود را فراهم میکند.
در صورت کراتیت عفونی، بررسی میکروسکوپی و کشت تراشههای ضایعه ضروری است. نمونهگیری در حالت عدم مصرف آنتیبیوتیک ایدهآل است.
این آزمایش با استفاده از رنگ فلورسئین، نشت زلالیه از قرنیه را بررسی میکند. نحوه رقیق شدن و جریان یافتن فلورسئین در زلالیه (یافته مثبت) در زیر نور آبی کبالت قابل مشاهده است. این یکی از مهمترین آزمایشها برای تشخیص قطعی سوراخ شدگی قرنیه است.
انتخاب درمان بر اساس اندازه، وسعت، محل سوراخ شدگی، میزان نفوذ استروما، پیشآگهی بینایی و بیماری زمینهای تعیین میشود. در بسیاری از موارد، چندین درمان به طور همزمان یا مرحلهای انجام میشود.
Tseng و همکاران (2024) گزارش کردند که با درمان PROSE به مدت 7 سال، یک مورد دسکمتوسل ناشی از GVHD چشمی را بدون جراحی مدیریت کرده و دید اصلاح شده 20/50 را حفظ کردند4). بروز سوراخ شدگی قرنیه همراه با oGVHD 1 تا 4 درصد تخمین زده میشود4).
اگر زخم عفونی قرنیه علت باشد، کنترل عفونت زمینهای اولویت اول است.
Che Ku Amran و همکاران (2024) گزارش کردند که سوراخ شدگی قرنیه ناشی از کراتوکونژونکتیویت گونوکوکی را با چسب سیانواکریلات + BCL + تزریق عضلانی یک گرم سفتریاکسون مدیریت کرده و پس از دو ماه به کنترل عفونت دست یافتند5).
| اندازه سوراخ شدگی | درمان توصیه شده |
|---|---|
| کمتر از ۳ میلیمتر | چسب بافتی یا AMT |
| بیش از ۳ میلیمتر | PKP یا پچ گرافت |
| تمام ضخامت قرنیه | پیوند قرنیه-صلبیه1) |
Kusano و همکاران (2023) موردی از کراتیت میکروبی شدید را گزارش کردند که در آن کل قرنیه به یک دسکنتوسل تبدیل شده بود (دسکنتوسل کامل قرنیه)1). ضخامت قرنیه با OCT بخش قدامی 37 میکرومتر تأیید شد و با انجام پیوند قرنیه-صلبیه، چشم حفظ گردید1). این بزرگترین دسکنتوسل گزارششده است1).
Shekhawat و همکاران (2022) روشی را برای سوراخ پارامرکزی قرنیه (1 میلیمتر) با استفاده از پیوند پچ تونون + فلپ ملتحمه عروقی گزارش کردند3). چهار ماه پس از عمل، دید بدون اصلاح 20/25 و آستیگماتیسم حداقل بود3). پاسخ ترمیم زخم قوی از فیبروبلاستهای تونون و تأمین خون توسط فلپ ملتحمه، بهبودی را تسریع کرد3). این روش حتی در محیطهایی که دسترسی به بافت اهداکننده قرنیه محدود است قابل انجام است3).
Kato و همکاران (2021) برای سوراخ پارامرکزی قرنیه (1 میلیمتر) ناشی از جسم خارجی فلزی، one-bite mini-keratoplasty انجام دادند و نتایج خوبی با دید اصلاحشده 180/200 و آستیگماتیسم قرنیه 0.6 دیوپتر گزارش کردند2). سوراخ مجدد پس از 17 ماه نیز با همان روش درمان شد و عملکرد بینایی خوب برای بیش از 2 سال حفظ گردید2).
اگر سوراخ کمتر از 3 میلیمتر، فرورفته و دور از لیمبوس باشد، چسب سیانواکریلات میتواند گزینه اول باشد. چسب همچنین به عنوان اقدام موقت قبل از پیوند قرنیه (PKP) مفید است. در سوراخهای بزرگتر از 3 میلیمتر یا از بین رفتن اتاق قدامی، چسب قابل استفاده نیست و PKP اندیکاسیون دارد. روش درمان بر اساس اندازه، محل و بیماری زمینهای سوراخ به صورت فردی تعیین میشود.
سوراخ شدن قرنیه یک اورژانس چشمی است. در صورت عدم درمان، میتواند به اندوفتالمیت، گلوکوم ثانویه، آب مروارید و نابینایی منجر شود. با این حال، همه موارد نیاز به جراحی فوری ندارند. سوراخهای کوچک ممکن است با لنز تماسی بانداژ یا چسب مدیریت شوند و در سوراخهای عفونی، ابتدا درمان آنتیبیوتیکی به مدت ۲۴ تا ۴۸ ساعت انجام میشود و سپس پیوند قرنیه نافذ (PKP) برنامهریزی میگردد.
زخم قرنیه از نقص اپیتلیال شروع شده و به استروما پیشرفت میکند. ذوب استرومای قرنیه به عمق نفوذ کرده و با نمایان شدن غشای دسمه (DM)، دسمتوسل تشکیل میشود و با پارگی DM، سوراخ شدن رخ میدهد.
در کراتیت تجربی ناشی از سودوموناس آئروژینوزا، نشان داده شده است که تشکیل دسمتوسل با فعالیت پروتئاز قلیایی، پروتئاز کل و الاستاز همبستگی مستقیم دارد1). سویههای با تولید پروتئاز بالا (سویههای ۱۰۲، ۱۱۵ و ۱۱۸) در حضور Ca²⁺ و Mg²⁺، حتی با تعداد کمی سلول التهابی، تخریب گسترده ماتریکس استروما، تشکیل دسمتوسل و سوراخ شدن را القا کردند1). پروتئازهای لکوسیتی نیز در تخریب قرنیه نقش دارند، اما وجود آنها به تنهایی لزوماً به تشکیل دسمتوسل منجر نمیشود1).
DM در برابر تجزیه پروتئینی و استرس بیومکانیکی مقاوم است، بنابراین حتی اگر استرومای اطراف ذوب شود، برای مدتی دست نخورده باقی میماند1). این ویژگی باعث ایجاد دسمتوسل به عنوان «مرحله قبل از سوراخ شدن» میشود. با این حال، به دلیل نداشتن استحکام کششی کافی، در نهایت DM به صورت فتقمانند به سمت جلو برجسته میشود1).
قارچهای رشتهای نه تنها در لایه سطحی قرنیه باقی میمانند، بلکه به راحتی به سمت لایههای عمیق پیشرفت میکنند6). هنگامی که هیفها از DM عبور کرده و به سطح پشتی قرنیه میرسند، پلاک اندوتلیال (endothelial plaque) تشکیل میدهند6). با پیشرفت، ذوب شدید منجر به سوراخ شدن میشود.
نایسریا گونوره آ (Neisseria gonorrhoeae) از طریق پیلی به اپیتلیوم قرنیه متصل شده و توانایی نفوذ دارد5). در عرض یک ساعت پس از تلقیح، در واکوئلهای داخل سلولهای اپیتلیال گرفته میشود و پس از ۲۴ ساعت، ضخامت اپیتلیوم به طور قابل توجهی کاهش مییابد5). این فرآیند از طریق کراتیت اپیتلیال، استرومایی و اولسراتیو به سوراخ شدن منجر میشود5).
روشی که ترکیبی از پیوند گرافت تِنون کپسول با فلپ ملتحمه عروقی است گزارش شده است 3). تأمین خون از فلپ ملتحمه باعث بهبود سریعتر (بازیابی کامل ضخامت استروما در ۶ هفته) نسبت به پیوند گرافت تِنون کپسول سنتی میشود 3). انتظار میرود این روش در محیطهای کممنبع که بافت قرنیه اهدایی در دسترس نیست مفید باشد 3).
One-bite mini-keratoplasty یک روش ساده برای سوراخهای کوچک با قطر حدود ۱ میلیمتر است که در آن گرافت قرنیه با یک بخیه ۱۰-۰ نایلون وارد میشود 2). گفته میشود که این روش نسبت به کراتوپلاستی لایهای سنتی آستیگماتیسم کمتری ایجاد میکند 2).
درمان PROSE (جایگزینی پروتزی سطح چشم) به عنوان گزینهای برای مدیریت طولانیمدت دسموستوسل در بیماران پرخطر جراحی مورد توجه قرار گرفته است 4). طراحی پل مانند روی گنبد قرنیه از قرنیه محافظت کرده و روانسازی و اکسیژنرسانی مداوم را فراهم میکند 4). در اکتازی قرنیه، گزارش شده است که گروه PROSE از نظر میانگین بینایی و سرعت بهبود بینایی نسبت به گروه پیوند قرنیه برتری داشته است 4).