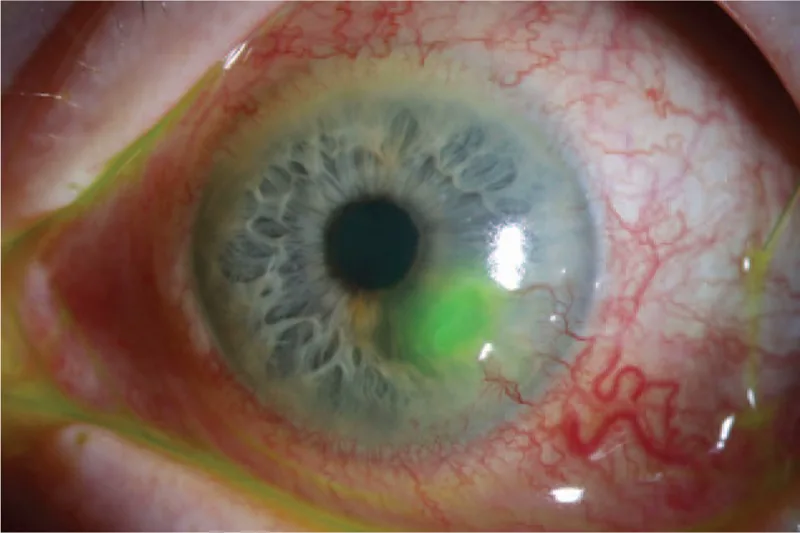
قيلة ديسميه
ثنيات غشاء ديسميه: وجود ثنيات في غشاء ديسميه في قاع القرحة
المنطقة الشفافة المركزية: وجود منطقة شفافة في وسط المنطقة الرقيقة
الانتفاخ الأمامي: قد يبرز غشاء ديسيميه بشكل كيسي 1)

القيلة الديسمية هي حالة ينتفخ فيها غشاء ديسميه السليم (DM) إلى الأمام بشكل فتق عبر عيب في سدى القرنية والطبقة الظهارية1). غشاء ديسميه هو غشاء لا خلوي شفاف ومرن بسمك 8-10 ميكرومتر، يُفرز من الخلايا البطانية1). وهو مقاوم نسبياً للتحلل البروتيني والإجهاد الميكانيكي الحيوي، ويلعب دوراً في حماية البطانة من عملية تدمير السدى1).
تُصنف القيلة الديسمية حسب الموقع كما يلي1):
التصنيف حسب الحجم: صغير (أقل من 3 مم)، متوسط (3-6 مم)، كبير (أكثر من 6 مم) بناءً على القطر الأكبر1).
عندما يمتد قرحة القرنية إلى عمق السدى ويتجاوز غشاء ديسميه، يؤدي ذلك إلى ثقب القرنية. يتسرب الخلط المائي ويختفي الغرفة الأمامية. تشمل الأسباب العدوى، غير العدوى، والصدمات.
يتم اختيار العلاج التحفظي أو الجراحي بناءً على حجم الجرح المثقوب، موقعه، المدة منذ حدوثه، وحالة القرنية.
قيلة ديسميه هي حالة ينتفخ فيها غشاء ديسميه إلى الأمام مع بقائه سليمًا، وهي تمثل “خطوة قبل” الثقب. ثقب القرنية هو حالة يتمزق فيها غشاء ديسميه أيضًا ويتسرب الخلط المائي. قيلة ديسميه تحمل خطرًا كبيرًا للثقب وتتطلب تدخلًا عاجلاً.
قيلة ديسميه
ثنيات غشاء ديسميه: وجود ثنيات في غشاء ديسميه في قاع القرحة
المنطقة الشفافة المركزية: وجود منطقة شفافة في وسط المنطقة الرقيقة
الانتفاخ الأمامي: قد يبرز غشاء ديسيميه بشكل كيسي 1)
انثقاب القرنية
هبوط العنبية: انحشار القزحية في العيب
اختبار سايدل إيجابي: تأكيد تخفيف وتسرب الفلوريسئين
الغرفة الأمامية الضحلة أو المختفية: اختفاء الغرفة الأمامية بسبب تسرب الخلط المائي
هبوط العنبية أو اختبار سايدل الإيجابي هما علامتان تشخيصيتان مؤكدتان لانثقاب القرنية. ومع ذلك، إذا كان هبوط العنبية يسد العيب، فقد يكون اختبار سايدل سلبيًا كاذبًا.
قد يؤدي تأخر التشخيص إلى توسع ضرر القرنية، والتهاب باطن العين، والزرق الثانوي أو إعتام عدسة العين، وحتى فقدان العين.
تنقسم قرحة القرنية إلى تلك التي تحدث في الجزء المركزي وتلك التي تحدث في الجزء المحيطي. غالبًا ما تكون القرحات المركزية معدية، بينما تكون القرحات المحيطية غير معدية في الغالب.
| التصنيف | الكائنات الدقيقة المسببة الرئيسية |
|---|---|
| بكتيري | الزائفة الزنجارية، المكورات العنقودية، المكورات الرئوية، الموراكسيلا، المكورات البنية |
| فطري | Fusarium، Aspergillus، Candida |
| فيروسي | الهربس البسيط، الهربس النطاقي |
يُعد استخدام العدسات اللاصقة (CL) أكبر عامل خطر للإصابة بالتهاب القرنية الميكروبي في الولايات المتحدة 7). ويمثل الاستخدام الليلي (بما في ذلك تقويم القرنية) خطرًا رئيسيًا للإصابة 7). بين مستخدمي العدسات اللاصقة، تكون البكتيريا سالبة الجرام (الزائفة الزنجارية، الموراكسيلا، السراتية) أكثر شيوعًا.
التهاب القرنية بالزائفة الزنجارية يتقدم بسرعة مذهلة. يتشكل خراج دائري صغير في البداية، ويتحول إلى خراج حلقي في غضون أيام، وينثقب من المركز. تذوب القرنية بسبب البروتياز الذي تنتجه البكتيريا.
التهاب القرنية الفطري الناتج عن الفطريات الخيطية يميل إلى التقدم نحو الطبقات العميقة، ويظهر مع تقيح في الغرفة الأمامية ولويحات على السطح الخلفي للقرنية 6). عند انتشار العدوى، قد يؤدي إلى ذوبان شديد وانثقاب في النهاية 6).
عندما يصاحب التهاب الملتحمة بالمكورات البنية التهاب القرنية، يجب الحذر لأنه يؤدي إلى انثقاب القرنية بنسبة عالية 5).
هو فحص أساسي لتشخيص ثقب القرنية. يتم وضع شريط فلوريسئين معقم مبلل بمحلول ملحي معقم على موقع الاشتباه في الثقب، ويتم ملاحظته تحت ضوء الكوبالت الأزرق. إذا تم تخفيف الفلوريسئين وتسربه، يعتبر الاختبار إيجابيًا.
يجب تقليل الضغط على العين أثناء الفحص إلى الحد الأدنى، لأن الضغط قد يوسع الثقب.
مفيد للتقييم التفصيلي لبنية القرنية1). حتى عندما تعيق المواد النخرية أو الإفرازات المخاطية الرؤية السريرية، يمكنه تصوير السمك الحقيقي للحمة وانتفاخ غشاء ديسيميه1). يمكن مراقبة عملية الشفاء من خلال المسح المتسلسل.
في حالة التهاب القرنية المعدي، يجب إجراء الفحص المجهري المباشر والزرع المنفصل للكشط من الآفة. من المثالي جمع العينة قبل إعطاء المضادات الحيوية.
هو اختبار يستخدم صبغة الفلوريسئين للكشف عن تسرب الخلط المائي من القرنية. يمكن رؤية تدفق الفلوريسئين المخفف بالخلط المائي (نتيجة إيجابية) تحت ضوء الكوبالت الأزرق. وهو أحد أهم الاختبارات للتشخيص النهائي لانثقاب القرنية.
يعتمد اختيار العلاج على حجم الانثقاب ومداه وموقعه ودرجة الارتشاح اللحمي والتكهن البصري والمرض الأساسي. في كثير من الحالات، يتم تطبيق علاجات متعددة في وقت واحد أو على مراحل.
أفاد تسنغ وآخرون (2024) بإدارة غير جراحية ناجحة لمدة 7 سنوات باستخدام علاج PROSE لانتفاخ غشاء ديسيميت الثانوي لمرض الطعم ضد المضيف العيني، مع الحفاظ على حدة البصر المصححة 20/504). يُقدر معدل حدوث انثقاب القرنية المرتبط بـ oGVHD بنسبة 1-4%4).
إذا كان سبب قرحة القرنية المعدية هو العدوى، فإن مكافحة العدوى الأساسية هي الأولوية القصوى.
أفاد Che Ku Amran وآخرون (2024) أنهم تمكنوا من السيطرة على العدوى بعد شهرين باستخدام لاصق سيانوأكريليت + عدسة لاصقة ضمادة + سيفترياكسون 1 غرام عضلياً لعلاج ثقب القرنية الناتج عن التهاب القرنية والملتحمة السيلاني 5).
| حجم الثقب | العلاج الموصى به |
|---|---|
| أقل من 3 مم | لاصق نسيجي أو AMT |
| أكثر من 3 مم | PKP أو رقعة طعم |
| كامل القرنية | زرع القرنية والصلبة 1) |
أبلغ كوسانو وآخرون (2023) عن حالة التهاب قرنية جرثومي شديد أدى إلى تكون قيلة ديسيميه كاملة للقرنية (قيلة ديسيميه كاملة للقرنية)1). تم تأكيد سمك القرنية 37 ميكرومتر باستخدام التصوير المقطعي للجزء الأمامي، وتم إجراء زرع القرنية الصلبة بنجاح للحفاظ على العين1). تعتبر هذه أكبر قيلة ديسيميه تم الإبلاغ عنها1).
أبلغ شخوات وآخرون (2022) عن تقنية باستخدام رقعة تينون + سديلة ملتحمة وعائية لثقب قرنية مجاور للمركز (1 مم)3). بعد 4 أشهر، تحققت حدة رؤية غير مصححة 20/25 مع الحد الأدنى من اللابؤرية3). أدى استجابة التئام الجروح القوية من الخلايا الليفية في تينون والإمداد الدموي من السديلة الملتحمة إلى تعزيز الشفاء3). يمكن إجراء هذه التقنية حتى في البيئات التي يكون فيها الوصول إلى أنسجة القرنية المانحة محدودًا3).
أبلغ كاتو وآخرون (2021) عن نتائج جيدة بعد إجراء زرع القرنية المصغر بغرزة واحدة لثقب قرنية مجاور للمركز (1 مم) ناتج عن جسم معدني غريب، حيث تحققت حدة رؤية مصححة 180/200 ولابؤرية قرنية 0.6 ديوبتر2). تم التعامل مع ثقب متكرر بعد 17 شهرًا بنفس التقنية، وتم الحفاظ على وظيفة بصرية جيدة لأكثر من عامين2).
إذا كان الثقب أقل من 3 مم، ومنخفضًا، وبعيدًا عن الحوف، فقد يكون لاصق السيانوأكريليت هو الخيار الأول. اللاصق مفيد أيضًا كإجراء مؤقت قبل زرع القرنية (PKP). في حالة الثقوب التي يزيد حجمها عن 3 مم أو فقدان الغرفة الأمامية، يصعب التعامل معها باللاصق، ويكون PKP مناسبًا. يتم تحديد العلاج بشكل فردي بناءً على حجم الثقب وموقعه والمرض الأساسي.
ثقب القرنية هو حالة طبية طارئة في العيون. إذا تُركت دون علاج، يمكن أن تؤدي إلى التهاب باطن المقلة، الجلوكوما الثانوية، إعتام عدسة العين، وفقدان البصر. ومع ذلك، ليست كل الحالات تتطلب جراحة طارئة. يمكن إدارة الثقوب الصغيرة باستخدام العدسات اللاصقة أو المواد اللاصقة، وفي حالة الثقوب المعدية، قد يتم التخطيط لزرع القرنية النافذ بعد العلاج بالمضادات الحيوية لمدة 24-48 ساعة.
يبدأ قرحة القرنية بفقدان الظهارة ويتقدم إلى السدى. عندما يصل انحلال سدى القرنية إلى العمق وينكشف غشاء ديسيميه، يتشكل قيلة ديسيميه، وعندما يتمزق غشاء ديسيميه، يحدث ثقب.
في التهاب القرنية التجريبي بالزائفة الزنجارية، ثبت أن تكوين قيلة ديسيميه يرتبط ارتباطًا مباشرًا بنشاط البروتياز القلوي، البروتياز الكلي، والإيلاستاز 1). السلالات عالية إنتاج البروتياز (السلالات 102 و115 و118) حفزت تدميرًا واسع النطاق لمصفوفة السدى، وتشكيل قيلة ديسيميه، وثقبًا في وجود أيونات الكالسيوم والمغنيسيوم حتى مع عدد قليل من الخلايا الالتهابية 1). تشارك بروتياز الكريات البيض أيضًا في تنكس القرنية، لكن وجودها وحده لا يؤدي بالضرورة إلى تكوين قيلة ديسيميه 1).
غشاء ديسيميه مقاوم للتحلل البروتيني والإجهاد الميكانيكي الحيوي، لذلك يبقى سليمًا لفترة معينة حتى عندما يتحلل السدى المحيط 1). هذه الخاصية تؤدي إلى مرحلة ما قبل الثقب التي تسمى قيلة ديسيميه. ومع ذلك، نظرًا لافتقاره إلى قوة الشد الكافية، ينتفخ غشاء ديسيميه في النهاية إلى الأمام مثل الفتق 1).
تميل الفطريات الخيطية إلى التقدم نحو الطبقات العميقة بدلاً من البقاء على سطح القرنية 6). عندما تخترق الخيوط الفطرية غشاء ديسيميه وتصل إلى السطح الخلفي للقرنية، تشكل لويحة بطانة القرنية 6). مع التقدم، يؤدي الانحلال الشديد إلى ثقب.
تمتلك النيسرية البنية القدرة على الالتصاق بظهارة القرنية واختراقها عبر الأهداب 5). في غضون ساعة واحدة من التلقيح، يتم احتجازها في فجوات داخل الخلايا الظهارية، وبعد 24 ساعة، ينخفض سمك الظهارة بشكل ملحوظ 5). تؤدي هذه العملية عبر التهاب القرنية الظهاري واللحمي والتقرحي إلى ثقب 5).
تم الإبلاغ عن تقنية تجمع بين رقعة تينون اللفافية وسديلة ملتحمة وعائية 3). أدى الإمداد الدموي من السديلة الملتحمة إلى التئام أسرع (استعادة كاملة لسمك السدى القرني في 6 أسابيع) مقارنة برقعة تينون اللفافية التقليدية 3). من المتوقع أن تكون مفيدة في البيئات منخفضة الموارد حيث لا يتوفر نسيج قرني متبرع 3).
رأب القرنية المصغر بغرزة واحدة هو إجراء بسيط لثقوب صغيرة يبلغ قطرها حوالي 1 مم، حيث يتم إدخال طعم قرني بخياطة واحدة من النايلون 10-0 2). يُقال إنه يسبب استجماتيزم أقل مقارنة بزراعة القرنية الطبقي التقليدية 2).
يُعتبر علاج PROSE (الاستبدال التعويضي لسطح العين) خيارًا للإدارة طويلة المدى لقيلة ديسيميه في المرضى ذوي الخطورة الجراحية العالية 4). يحمي التصميم المتقاطع فوق قبة القرنية القرنية ويوفر ترطيبًا مستمرًا وإمدادًا بالأكسجين 4). في حالات توسع القرنية، أفادت بعض التقارير أن مجموعة PROSE كانت متفوقة في متوسط حدة البصر وسرعة استعادة البصر مقارنة بمجموعة زراعة القرنية 4).