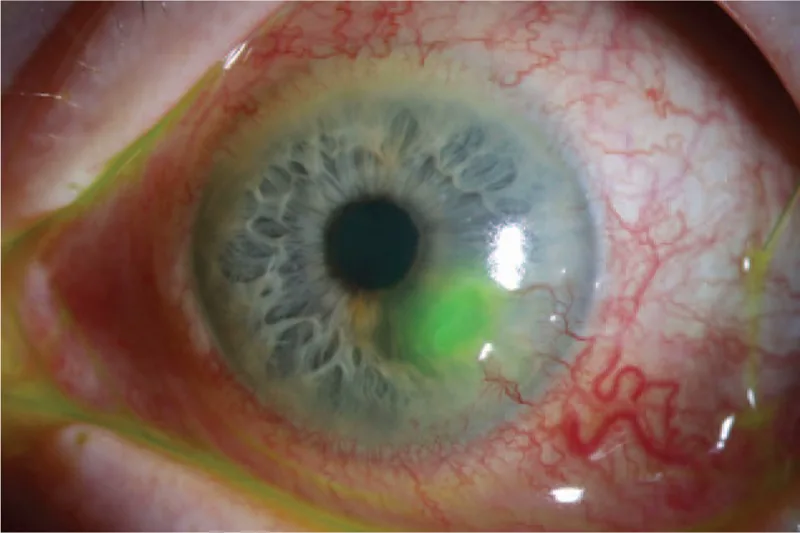
Descemetocele
Lipatan membran Descemet: Adanya lipatan DM di dasar ulkus
Zona transparan sentral: Adanya area transparan di tengah area penipisan
Penonjolan ke depan: DM dapat menonjol seperti kista 1)

Descemetocele adalah penonjolan hernia ke anterior dari membran Descemet (DM) yang utuh melalui defek pada stroma dan epitel kornea1). DM adalah membran aselular transparan dan elastis setebal 8-10 μm, disekresikan oleh sel endotel1). Relatif resisten terhadap degradasi proteolitik dan stres biomekanik, berperan melindungi endotel dari proses destruksi stroma1).
Descemetocele diklasifikasikan berdasarkan lokasi sebagai berikut1):
Klasifikasi berdasarkan ukuran: kecil (<3 mm), sedang (3-6 mm), besar (>6 mm) berdasarkan diameter terbesar1).
Ketika ulkus kornea meluas ke stroma dalam dan melampaui membran Descemet, terjadi perforasi kornea. Akuos humor bocor dan bilik anterior menghilang. Penyebabnya meliputi infeksi, non-infeksi, dan trauma.
Pemilihan terapi konservatif atau bedah didasarkan pada ukuran luka perforasi, lokasi, durasi sejak kejadian, dan kondisi kornea.
Descemetocele adalah kondisi di mana membran Descemet menonjol ke depan namun masih utuh, merupakan “langkah sebelum” perforasi. Perforasi kornea adalah kondisi di mana membran Descemet juga robek dan akuos humor bocor. Descemetocele memiliki risiko tinggi perforasi dan memerlukan intervensi darurat.
Descemetocele
Lipatan membran Descemet: Adanya lipatan DM di dasar ulkus
Zona transparan sentral: Adanya area transparan di tengah area penipisan
Penonjolan ke depan: DM dapat menonjol seperti kista 1)
Perforasi Kornea
Prolaps uvea: Iris terjepit di defek
Tes Seidel positif: Konfirmasi pengenceran dan kebocoran fluoresein
Bilik anterior dangkal/hilang: Bilik anterior menghilang akibat kebocoran akuos humor
Prolaps uvea atau tes Seidel positif merupakan temuan diagnostik pasti perforasi kornea. Namun, jika prolaps uvea menutup defek, tes Seidel dapat menjadi negatif palsu.
Keterlambatan diagnosis dapat menyebabkan perluasan kerusakan kornea, endoftalmitis, glaukoma sekunder/katarak, dan bahkan kehilangan bola mata.
Ulkus kornea dibagi menjadi yang terjadi di bagian sentral dan perifer. Ulkus sentral sering bersifat infeksius, sedangkan ulkus perifer sebagian besar non-infeksius.
| Klasifikasi | Mikroorganisme penyebab utama |
|---|---|
| Bakteri | Pseudomonas aeruginosa, Staphylococcus, Pneumococcus, Moraxella, Neisseria gonorrhoeae |
| Jamur | Fusarium, Aspergillus, Candida |
| Virus | Herpes simpleks, herpes zoster |
Penggunaan lensa kontak (LK) merupakan faktor risiko terbesar untuk keratitis mikroba di Amerika Serikat 7). Penggunaan semalaman (termasuk orthokeratology) merupakan risiko infeksi utama 7). Pada pengguna LK, bakteri gram negatif (Pseudomonas aeruginosa, Moraxella, Serratia) lebih sering ditemukan.
Keratitis Pseudomonas aeruginosa berkembang sangat cepat. Awalnya berupa abses bulat kecil, dalam beberapa hari membentuk abses cincin, dan perforasi dari pusat. Kornea meleleh karena protease yang dihasilkan bakteri.
Keratitis jamur akibat jamur berfilamen cenderung berkembang ke lapisan dalam, disertai hipopion dan plak di permukaan belakang kornea 6). Jika infeksi meluas, dapat menyebabkan pelelehan parah dan akhirnya perforasi 6).
Jika konjungtivitis gonokokal disertai keratitis, perlu diwaspadai karena risiko perforasi kornea tinggi 5).
Pemeriksaan penting untuk diagnosis perforasi kornea. Kertas fluorescein steril yang dibasahi dengan sedikit larutan garam steril dioleskan ke area yang diduga perforasi, dan diamati di bawah cahaya biru kobalt. Jika fluorescein diencerkan dan bocor, tes dianggap positif.
Tekanan pada bola mata harus diminimalkan selama pemeriksaan karena dapat memperbesar perforasi.
Berguna untuk evaluasi rinci struktur kornea1). Bahkan ketika visibilitas klinis terhalang oleh jaringan nekrotik atau sekresi mukoid, OCT dapat menggambarkan ketebalan stroma sebenarnya dan penonjolan membran Descemet1). Pemantauan proses penyembuhan dimungkinkan melalui pemindaian serial.
Jika penyebabnya adalah keratitis infeksius, pemeriksaan mikroskopis langsung dan kultur isolasi dari kerokan lesi sangat penting. Idealnya, sampel diambil sebelum pemberian antibiotik.
Tes ini menggunakan pewarna fluoresein untuk mendeteksi kebocoran aqueous humor dari kornea. Aliran fluoresein yang diencerkan oleh aqueous humor (temuan positif) dapat dilihat di bawah cahaya biru kobalt. Ini adalah salah satu tes terpenting untuk diagnosis definitif perforasi kornea.
Pemilihan terapi didasarkan pada ukuran, luas, lokasi perforasi, derajat infiltrasi stroma, prognosis visual, dan penyakit dasar. Dalam banyak kasus, beberapa terapi dilakukan secara bersamaan atau bertahap.
Tseng dkk. (2024) melaporkan keberhasilan manajemen non-bedah selama 7 tahun dengan terapi PROSE untuk descemetocele sekunder akibat GVHD okular, mempertahankan ketajaman visual terkoreksi 20/504). Insidensi perforasi kornea terkait oGVHD diperkirakan 1-4%4).
Jika ulkus kornea infeksius disebabkan oleh infeksi, kontrol infeksi dasar adalah prioritas utama.
Che Ku Amran dkk. (2024) melaporkan bahwa mereka mengelola perforasi kornea akibat keratokonjungtivitis gonokokus dengan lem sianoakrilat + Lensa Kontak Perban + seftriakson 1 g intramuskular, dan mencapai kontrol infeksi setelah 2 bulan 5).
| Ukuran Perforasi | Terapi yang Direkomendasikan |
|---|---|
| < 3 mm | Lem jaringan atau AMT |
| > 3 mm | PKP atau cangkok tambal |
| Seluruh kornea | Transplantasi kornea-sklera 1) |
Kusano dkk. (2023) melaporkan kasus keratitis mikroba berat yang menyebabkan descemetocele kornea total (descemetocele kornea total)1). OCT segmen anterior mengonfirmasi ketebalan kornea 37 μm, dan dilakukan keratoplasti kornea-sklera yang berhasil menyelamatkan bola mata1). Ini dianggap sebagai descemetocele terbesar yang pernah dilaporkan1).
Shekhawat dkk. (2022) melaporkan teknik menggunakan cangkok patch Tenon + flap konjungtiva vaskular untuk perforasi kornea paracentral (1 mm)3). Empat bulan pasca operasi, tercapai visus tanpa koreksi 20/25 dengan astigmatisme minimal3). Respons penyembuhan luka yang kuat dari fibroblas Tenon dan suplai vaskular dari flap konjungtiva mempercepat penyembuhan3). Teknik ini dapat dilakukan bahkan di lingkungan dengan akses terbatas ke jaringan kornea donor3).
Kato dkk. (2021) melaporkan hasil baik setelah one-bite mini-keratoplasty untuk perforasi kornea paracentral (1 mm) akibat benda asing logam, dengan visus terkoreksi 180/200 dan astigmatisme kornea 0,6 dioptri2). Perforasi ulang setelah 17 bulan ditangani dengan teknik yang sama, dan fungsi visual yang baik dipertahankan selama lebih dari 2 tahun2).
Jika perforasi <3 mm, cekung, dan jauh dari limbus, lem sianoakrilat dapat menjadi pilihan pertama. Lem juga berguna sebagai tindakan sementara sebelum keratoplasti (PKP). Untuk perforasi >3 mm atau hilangnya bilik mata depan, lem sulit digunakan dan PKP diindikasikan. Perawatan ditentukan secara individual berdasarkan ukuran perforasi, lokasi, dan penyakit dasar.
Perforasi kornea adalah keadaan darurat oftalmologis. Jika tidak ditangani, dapat menyebabkan endoftalmitis, glaukoma sekunder, katarak, dan kebutaan. Namun, tidak semua kasus memerlukan operasi darurat. Perforasi kecil dapat dikelola dengan lensa kontak atau lem, dan pada perforasi infeksius, terapi antibiotik dapat diberikan selama 24-48 jam sebelum merencanakan PKP.
Ulkus kornea dimulai dari defek epitel dan berlanjut ke stroma. Ketika lisis stroma kornea mencapai lapisan dalam dan membran Descemet (DM) terekspos, terbentuk descemetocele, dan ketika DM pecah, terjadi perforasi.
Pada keratitis eksperimental oleh Pseudomonas aeruginosa, pembentukan descemetocele terbukti berkorelasi langsung dengan aktivitas protease alkali, protease total, dan elastase 1). Strain penghasil protease tinggi (strain 102, 115, 118) menginduksi destruksi matriks stroma skala besar, pembentukan descemetocele, dan perforasi dengan adanya Ca²⁺ dan Mg²⁺ bahkan dengan sedikit sel inflamasi 1). Protease leukosit juga berperan dalam degenerasi kornea, tetapi keberadaannya saja tidak selalu menyebabkan pembentukan descemetocele 1).
DM resisten terhadap degradasi proteolitik dan stres biomekanik, sehingga tetap utuh untuk periode tertentu meskipun stroma di sekitarnya lisis 1). Karakteristik ini menghasilkan tahap pra-perforasi yang disebut descemetocele. Namun, karena kurangnya kekuatan tarik yang memadai, akhirnya DM menonjol ke depan seperti hernia 1).
Jamur filamen cenderung berkembang ke lapisan dalam daripada tetap di permukaan kornea 6). Ketika hifa menembus DM dan mencapai permukaan posterior kornea, mereka membentuk plak endotel 6). Dengan perkembangan, lisis yang kuat menyebabkan perforasi.
Neisseria gonorrhoeae memiliki kemampuan untuk menempel dan menembus epitel kornea melalui pili 5). Dalam waktu 1 jam setelah inokulasi, mereka terinternalisasi dalam vakuola sel epitel, dan setelah 24 jam, ketebalan epitel berkurang secara signifikan 5). Proses ini melalui keratitis epitel, stroma, dan ulseratif menyebabkan perforasi 5).
Teknik yang menggabungkan cangkok patch fasia Tenon dengan flap konjungtiva vaskular telah dilaporkan 3). Suplai darah dari flap konjungtiva menghasilkan penyembuhan yang lebih cepat (pemulihan penuh ketebalan stroma kornea dalam 6 minggu) dibandingkan cangkok patch fasia Tenon konvensional 3). Teknik ini diharapkan berguna di lingkungan dengan sumber daya rendah di mana jaringan donor kornea tidak tersedia 3).
One-bite mini-keratoplasty adalah prosedur sederhana untuk perforasi kecil berdiameter sekitar 1 mm, di mana cangkok kornea dimasukkan dengan satu jahitan nilon 10-0 2). Dikatakan menyebabkan lebih sedikit astigmatisme dibandingkan dengan keratoplasti lamellar konvensional 2).
Terapi PROSE (Penggantian Prostetik Permukaan Okular) dianggap sebagai pilihan untuk penanganan jangka panjang descemetocele pada pasien dengan risiko bedah tinggi 4). Desain yang melengkung di atas kubah kornea melindungi kornea dan memberikan pelumasan berkelanjutan serta suplai oksigen 4). Pada ektasia kornea, dilaporkan bahwa kelompok PROSE lebih unggul dalam rata-rata ketajaman penglihatan dan kecepatan pemulihan penglihatan dibandingkan kelompok keratoplasti 4).