केराटोकोनस

पेलुसिड मार्जिनल कॉर्नियल डिजनरेशन
एक नज़र में महत्वपूर्ण बिंदु
Section titled “एक नज़र में महत्वपूर्ण बिंदु”1. पेलुसिड मार्जिनल कॉर्नियल डिजनरेशन क्या है?
Section titled “1. पेलुसिड मार्जिनल कॉर्नियल डिजनरेशन क्या है?”पेलुसिड मार्जिनल कॉर्नियल डिजनरेशन (PMD, PMCD) एक गैर-भड़काऊ और गैर-वंशानुगत कॉर्नियल एक्टेसिया है, जो द्विपक्षीय निचले परिधीय कॉर्नियल पतलेपन द्वारा विशेषता है। ‘पेलुसिड’ का अर्थ ‘पारदर्शी’ है, जो पतले क्षेत्र के पारदर्शी बने रहने को संदर्भित करता है। पतले क्षेत्र में संवहनी आक्रमण या धुंधलापन जैसे भड़काऊ लक्षण नहीं होते हैं, और इसे केराटोकोनस से संबंधित रोग माना जाता है।
PMD केराटोकोनस के बाद दूसरा सबसे आम गैर-भड़काऊ कॉर्नियल पतलेपन का रोग है। हालांकि, इसे अक्सर केराटोकोनस के रूप में गलत निदान किया जाता है, इसलिए वास्तविक प्रसार को कम आंका जा सकता है 3)। PMD आमतौर पर 30-50 वर्ष की आयु में शुरू होता है 2,4), जो केराटोकोनस की तुलना में थोड़ा देर से होता है। लिंग के अनुसार, पुरुषों में अधिक प्रवृत्ति होती है।
चूंकि PMD और केराटोकोनस में कई नैदानिक और ऊतकीय विशेषताएं समान हैं, कुछ विशेषज्ञ केराटोकोनस और PMD को एक सतत स्पेक्ट्रम के रूप में देखते हैं 3)। PMD के लगभग 10% मामलों में केराटोकोनस और लगभग 13% में ग्लोबस कॉर्निया सह-मौजूद होता है 4)। एक ही रोगी में PMD और केराटोकोनस के सह-अस्तित्व के मामले भी रिपोर्ट किए गए हैं; जापान के एक राष्ट्रीय सर्वेक्षण में एकतरफा PMD के 27 मामलों में से 17 में विपरीत आंख में केराटोकोनस या संदिग्ध केराटोकोनस पाया गया 1)।
कॉर्नियल आकार की असामान्यताओं की प्रगति के साथ, गंभीर अनियमित दृष्टिवैषम्य उत्पन्न होता है और दृश्य हानि होती है। तिरछा दृष्टिवैषम्य प्रबल होता है, और केराटोकोनस की तुलना में चश्मे या कॉन्टैक्ट लेंस से सुधार अक्सर अधिक कठिन होता है 4)।
PMD में लंबे समय तक कोई लक्षण नहीं होते; यह अक्सर 20 के दशक में स्वास्थ्य जांच या चश्मा निर्धारण के दौरान अनदेखा रह जाता है, और 30-40 के दशक में तिरछा दृष्टिवैषम्य बढ़ने और सुधारित दृश्य तीक्ष्णता प्राप्त न होने पर पहली बार निदान किया जाता है। जबकि केराटोकोनस का पता तीव्र जलोदर या स्पष्ट केंद्रीय कॉर्नियल उभार के रूप में अपेक्षाकृत जल्दी चल जाता है, PMD ‘अनुपचारित तिरछा दृष्टिवैषम्य’ या ‘धीरे-धीरे फिट न होने वाले चश्मे’ के रूप में धीरे-धीरे बढ़ता है। महामारी विज्ञान के आंकड़े सीमित हैं; केराटोकोनस की तरह राष्ट्रीय स्तर पर बड़े पैमाने पर अध्ययन नहीं किए गए हैं, इसलिए वास्तविक प्रसार अज्ञात है। अपवर्तक सर्जरी के लिए आए रोगियों के प्रीऑपरेटिव मूल्यांकन में आकस्मिक खोज के मामले भी रिपोर्ट किए गए हैं, जिससे अनुमान लगाया जाता है कि संभावित रोगियों की संख्या कम नहीं है।
PMD में कॉर्निया का निचला परिधीय भाग पतला हो जाता है, और अधिकतम उभार पतले भाग के ऊपर (केंद्र की ओर) स्थित होता है। दूसरी ओर, केराटोकोनस में कॉर्निया का केंद्रीय से पैरासेंट्रल भाग पतला होता है, और पतला भाग उभार के साथ मेल खाता है। PMD में फ्लेशर वलय या वोग्ट रेखाएं नहीं पाई जाती हैं, और तिरछा दृष्टिवैषम्य अधिक होता है। इसके अलावा, PMD आमतौर पर 30 वर्ष की आयु के बाद होता है, जबकि केराटोकोनस किशोरावस्था में होता है।
2. मुख्य लक्षण और नैदानिक निष्कर्ष
Section titled “2. मुख्य लक्षण और नैदानिक निष्कर्ष”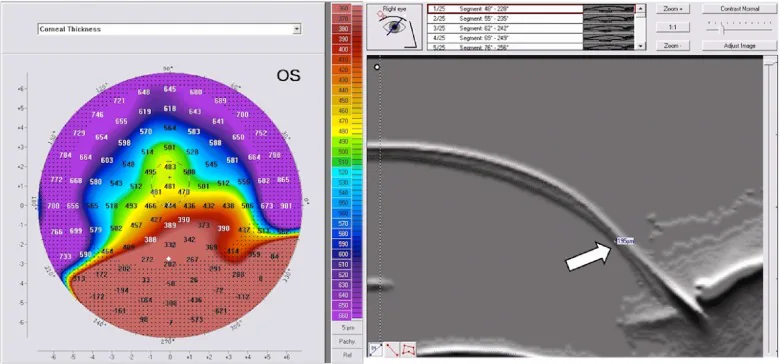
व्यक्तिपरक लक्षण
Section titled “व्यक्तिपरक लक्षण”- दृष्टि में प्रगतिशील कमी: गंभीर अनियमित दृष्टिवैषम्य के कारण चश्मे से भी पर्याप्त दृष्टि प्राप्त नहीं होती
- छवि विकृति: कॉर्नियल आकार की असामान्यता के कारण
- तीव्र दर्द और दृष्टि में कमी: दुर्लभ रूप से तीव्र कॉर्नियल एडिमा में देखा जाता है
- अपवर्तन की अस्थिरता: बार-बार नुस्खे बदलने के बावजूद दृष्टि स्थिर नहीं रहती2)
स्लिट लैंप माइक्रोस्कोपी निष्कर्ष
Section titled “स्लिट लैंप माइक्रोस्कोपी निष्कर्ष”| निष्कर्ष | विशेषता |
|---|---|
| बैंड के आकार का पतलापन | 4 से 8 बजे की दिशा में, लिंबस से 1-2 मिमी दूर, चौड़ाई 1-2 मिमी |
| पूर्वकाल उभार | पतले भाग के ऊपर (केंद्र की ओर) स्थित, बीयर बेली जैसा दिखता है |
| कॉर्निया की पारदर्शिता | पतला भाग पारदर्शी है, कोई रक्त वाहिका आक्रमण या धुंधलापन नहीं |
| उपकला | हमेशा बनी रहती है (कोई लिपिड जमाव नहीं) |
पतलापन लिंबस से 1-2 मिमी ऊपर, 1-2 मिमी चौड़ी पट्टी के रूप में, 4 से 8 बजे की दिशा में मौजूद होता है। यह सामान्य कॉर्नियल मोटाई के 20% तक पतला हो सकता है। अधिकतम उभार पतले भाग के ऊपर स्थित होता है, और कॉर्निया का क्रॉस-सेक्शन ‘बीयर बेली’ (beer belly) जैसा दिखता है 2)। यह उभार 20 D तक का उच्च तिरछा दृष्टिवैषम्य (oblique astigmatism) उत्पन्न करता है, जिससे दृष्टि सुधार बेहद कठिन हो जाता है।
PMD में फ्लेशर वलय (Fleischer ring), शंकु (cone), या शीर्ष निशान (apex scar) नहीं पाए जाते। पतले भाग और लिंबस के बीच का कॉर्निया स्वस्थ होता है, और पतला क्षेत्र हमेशा उपकलाकृत (epithelialized) रहता है। लिपिड जमाव की अनुपस्थिति में यह टेरियन कॉर्नियल डिजनरेशन (Terrien corneal degeneration) से भिन्न होता है।
कॉर्नियल आकार विश्लेषण निष्कर्ष
Section titled “कॉर्नियल आकार विश्लेषण निष्कर्ष”कॉर्नियल टोपोग्राफी में निम्नलिखित विशिष्ट पैटर्न देखे जाते हैं।
- केकड़े के पंजे (crab claw) पैटर्न : कॉर्नियल पावर मैप में निचले हिस्से में अर्धचंद्राकार तीव्रता (steepening) का विशिष्ट निष्कर्ष।
- तितली (butterfly) पैटर्न : केंद्रीय भाग में ऊर्ध्वाधर ठंडे रंग का तितली जैसा पैटर्न।
- चुंबन करते कबूतर / चुंबन करते पक्षी (kissing doves / kissing birds) पैटर्न : स्कीम्पफ्लग इमेजिंग (Scheimpflug imaging) में देखा जाने वाला स्वरूप 5)।
- तिरछा दृष्टिवैषम्य और बड़ी वक्रता त्रिज्या : केराटोमीटर पर मजबूत तिरछा दृष्टिवैषम्य दिखता है, लेकिन केराटोकोनस के विपरीत, कॉर्नियल वक्रता त्रिज्या बड़ी होती है।
हालांकि, केकड़े के पंजे जैसा दिखने वाला निष्कर्ष उन्नत केराटोकोनस में भी देखा जा सकता है और यह PMD के लिए विशिष्ट नहीं है 3)। कॉर्नियल एलिवेशन मैप में आगे और पीछे दोनों सतहों पर निचले परिधीय भाग में उभार दिखता है, और कॉर्नियल मोटाई मैप में सबसे पतला बिंदु उभार वाले भाग से थोड़ा नीचे स्थित होता है।
प्लासीडो (Placido) प्रकार के कॉर्नियल आकार विश्लेषण उपकरण कॉर्निया की सतह का केवल लगभग 60% मूल्यांकन कर सकते हैं, और परिधीय रोग PMD के मूल्यांकन में इनकी सीमा है 2)। स्कीम्पफ्लग इमेजिंग और स्लिट-स्कैन टोमोग्राफी (Pentacam, Orbscan आदि) कॉर्निया की आगे और पीछे की सतहों और संपूर्ण पैकीमेट्री मैप का मूल्यांकन कर सकते हैं, और PMD के निदान और केराटोकोनस से इसके विभेदन में उपयोगी हैं 2,5)। विशेष रूप से, पीछे की सतह के एलिवेशन का निचले परिधीय भाग में उभार और सबसे पतले बिंदु का उभार वाले भाग के नीचे स्थित होना, PMD के निदान में योगदान देने वाले महत्वपूर्ण तत्व हैं। PMD और केराटोकोनस के बीच अंतर चिकित्सकीय रूप से महत्वपूर्ण है, लेकिन दोनों के बीच संक्रमण के मामले भी मौजूद हैं, इसलिए केवल इमेजिंग निष्कर्षों के आधार पर निश्चित निदान करना कठिन हो सकता है, और समय के साथ प्रगति का अवलोकन आवश्यक है।
कॉर्नियल एक्टेसिया की प्रगति का आकलन करने के लिए, Scheimpflug उपकरणों में एकीकृत ABCD वर्गीकरण का उपयोग किया जाता है। यह एक समग्र स्कोर है जिसमें चार तत्व शामिल हैं: पूर्वकाल वक्रता त्रिज्या (A), पश्च वक्रता त्रिज्या (B), न्यूनतम कॉर्नियल मोटाई (C), और सर्वोत्तम चश्मा-सही दूरी दृश्य तीक्ष्णता (D), जो समय के साथ परिवर्तनों को ट्रैक करता है 2)।
3. कारण और जोखिम कारक
Section titled “3. कारण और जोखिम कारक”एटियोलॉजी
Section titled “एटियोलॉजी”PMD का एटियोलॉजी स्पष्ट नहीं है, लेकिन माना जाता है कि कॉर्नियल स्ट्रोमा कोलेजन की संरचनात्मक असामान्यताओं के कारण कमजोरी और अंतःनेत्र दबाव से यांत्रिक तनाव के संयोजन से पतलापन और उभार होता है। ऊतकीय रूप से, स्ट्रोमा के कोलेजन में असामान्य रेशेदार लंबी-अंतराल (FLS) कोलेजन (अवधि 100-110 nm) पाया जाता है। सामान्य कोलेजन की अवधि 60-64 nm होती है, और यह संरचनात्मक असामान्यता कॉर्नियल कमजोरी में योगदान कर सकती है 4)।
हाल के वर्षों में, PMD और केराटोकोनस को एक ही स्पेक्ट्रम के रोगों के रूप में देखने की बहस चल रही है। Belin और अन्य ने सुझाव दिया है कि “पेलुसिड मार्जिनल डिजनरेशन एक स्वतंत्र बीमारी नहीं है, बल्कि इसे नीचे की ओर विस्थापित केराटोकोनस का एक फेनोटाइप माना जाना चाहिए” 3)। यह दृष्टिकोण इस तथ्य पर आधारित है कि एक ही रोगी में PMD और केराटोकोनस के सह-अस्तित्व के कई मामले रिपोर्ट किए गए हैं, ऊतकीय और कोलेजन असामान्यताएं समान हैं, और इमेजिंग निष्कर्षों में निरंतरता बताई गई है। दूसरी ओर, नैदानिक अभ्यास में, पतलेपन के स्थान, उभार के स्थान, शुरुआत की उम्र और प्रगति की दर में अंतर के कारण PMD को एक स्वतंत्र फेनोटाइप के रूप में मानना अभी भी आम है।
जोखिम कारक
Section titled “जोखिम कारक”- एलर्जी प्रवणता : एटोपिक जिल्द की सूजन या अस्थमा जैसी एलर्जी प्रवणता लगभग 30% मामलों में सह-मौजूद होती है। जापान के एक राष्ट्रीय सर्वेक्षण में 22.2% में एलर्जी प्रवणता की सूचना दी गई थी 1)
- आँखें मलना : कॉर्नियल एक्टेसिया के बढ़ने में एक कारक के रूप में इसे शामिल माना जाता है, और मास्ट सेल स्टेबलाइजर्स के साथ एलर्जी नियंत्रण की सिफारिश की जाती है 2)
- एलर्जी और वेध जोखिम : एलर्जी प्रवणता को तीव्र हाइड्रोप्स और कॉर्नियल वेध के लिए एक जोखिम कारक माना जाता है 1,2)। Ueji और अन्य ने बताया कि PMD के कारण कॉर्नियल वेध वाले 18 मामलों में से 6 में एलर्जी प्रवणता या आँखें मलने की आदत थी 1)
- ऑब्सट्रक्टिव स्लीप एपनिया सिंड्रोम और उच्च BMI : सामान्य रूप से कॉर्नियल एक्टेसिया के साथ संबंध बताया गया है 2)
- आनुवंशिक कारक : अकेले PMD को गैर-वंशानुगत माना जाता है, लेकिन हाल ही में KERA जीन उत्परिवर्तन जैसे कॉर्नियल कोलेजन-संबंधित जीन के साथ संबंध बताए जा रहे हैं
एलर्जी की प्रवृत्ति को तीव्र शोफ और कॉर्नियल वेध का जोखिम कारक माना जाता है। केराटोकोनस में तीव्र शोफ के जोखिम कारक के रूप में एलर्जी की प्रवृत्ति ज्ञात है, और PMD में भी समान संबंध सुझाया गया है। एलर्जी के कारण आँखों में खुजली से आँख रगड़ने की प्रवृत्ति बढ़ती है, जिससे कॉर्निया पर यांत्रिक तनाव बढ़ सकता है। प्रारंभिक एंटी-एलर्जी उपचार और मास्ट सेल स्टेबलाइज़र का जोड़ वेध की रोकथाम में प्रभावी हो सकता है।
4. निदान और जाँच के तरीके
Section titled “4. निदान और जाँच के तरीके”नैदानिक निदान
Section titled “नैदानिक निदान”PMD का निदान स्लिट लैंप परीक्षा और इतिहास पर आधारित होता है, जिसकी पुष्टि कॉर्नियल टोपोग्राफी से होती है। निचले कॉर्नियल परिधि में बैंड के आकार का पतलापन (पारदर्शी, गैर-भड़काऊ, लिपिड जमा के बिना) और पतले क्षेत्र के ऊपर उभार होने पर PMD का संदेह होता है।
अपवर्तन परीक्षण में, सामान्य चश्मे के नुस्खे से ठीक करने में कठिन गंभीर विपरीत दृष्टिवैषम्य और अनियमित दृष्टिवैषम्य विशेषता है 4)। रेटिनोस्कोपी में कैंची प्रतिवर्त (scissors reflex) दिखता है 2)। हल्के मामलों को साधारण विपरीत दृष्टिवैषम्य समझ लिया जाता है, इसलिए कॉर्नियल टोपोग्राफी द्वारा गहन जाँच महत्वपूर्ण है।
जाँचों की भूमिका
Section titled “जाँचों की भूमिका”- केराटोमीटर : गंभीर विपरीत दृष्टिवैषम्य का पता लगाता है। केराटोकोनस के विपरीत, कॉर्नियल वक्रता त्रिज्या बड़ी होती है।
- कॉर्नियल टोपोग्राफी (प्लासीडो प्रकार) : क्रैब क्लॉ पैटर्न का पता लगाती है, लेकिन परिधीय मूल्यांकन में सीमित है 2)।
- शेम्पफ्लग टोमोग्राफी : पूर्वकाल और पश्च सतह के एलिवेशन मैप और संपूर्ण पचीमेट्री मैप द्वारा PMD के निदान और प्रगति मूल्यांकन में उपयोगी 2,5)।
- स्लिट स्कैन टोमोग्राफी (Orbscan) : किसिंग डव्स पैटर्न जैसे विशिष्ट निष्कर्षों का पता लगाती है।
- पूर्वकाल खंड OCT (AS-OCT) : उच्च-रिज़ॉल्यूशन क्रॉस-सेक्शनल छवियों में पचीमेट्री मैप और उपकला मोटाई मैप का मूल्यांकन करती है, स्ट्रोमल पतलापन और उपकला रीमॉडलिंग को दर्शाती है 2)।
- कॉर्नियल बायोमैकेनिक्स माप : कॉर्नियल हिस्टैरिसीस और कॉर्नियल प्रतिरोध कारक में कमी प्रारंभिक पहचान में उपयोगी होने की उम्मीद है 2)।
प्रगति की परिभाषा के अनुसार, 2015 के अंतर्राष्ट्रीय सहमति में कहा गया है कि «पूर्वकाल कॉर्नियल वक्रता का तीखापन», «पश्च कॉर्नियल वक्रता का तीखापन», «पतलापन (या परिधि से सबसे पतले बिंदु तक कॉर्नियल मोटाई में परिवर्तन की दर में वृद्धि)» में से दो या अधिक मदों का बिगड़ना प्रगति माना जाता है 2)।
विभेदक निदान
Section titled “विभेदक निदान”टेरियन कॉर्नियल मार्जिनल डिजनरेशन
मूरेन कॉर्नियल अल्सर
सूजन : पूर्वकाल खंड की गंभीर सूजन, कॉर्नियल अल्सर के साथ।
उपकला क्षति : कॉर्नियल उपकला की क्षति। PMD में उपकला संरक्षित रहती है।
सरल विपरीत दृष्टिवैषम्य
कॉर्नियल मोटाई : कोई पतलापन नहीं।
टोपोग्राफी : सामान्य तितली-टाई पैटर्न। केकड़े के पंजे जैसा निचला तीव्र ढलान नहीं पाया जाता।
अपवर्तक सर्जरी के पूर्व-मूल्यांकन में, यदि हल्के PMD को गलती से ‘साधारण तिरछा दृष्टिवैषम्य’ समझकर सर्जरी की जाती है, तो पश्चात में कॉर्नियल एक्टेसिया (केरेटेक्टेसिया) उत्पन्न होने का खतरा होता है 2,4)। प्री-ऑपरेटिव स्क्रीनिंग में PMD को निश्चित रूप से बाहर करना सबसे महत्वपूर्ण है। विशेष रूप से युवा आयु में तीव्र तिरछा दृष्टिवैषम्य, अस्थिर अपवर्तन, या कॉर्निया के निचले हिस्से के पतले होने के संकेत (निचला I/S असममिति, निचला एलिवेशन बढ़ना, निचली पैकिमेट्री में कमी) होने पर, LASIK, SMILE या PRK के लिए अनुपयुक्त माना जाता है।
कॉर्नियल मोटाई, कॉर्नियल आकृति और बायोमैकेनिकल मूल्यांकन को संयोजित करके, कई मोडैलिटी से मेल खाने वाले निष्कर्षों के आधार पर निदान करना वांछनीय है। एकल परीक्षण के अस्थायी असामान्य मान से निदान करने पर झूठी सकारात्मकता हो सकती है, इसलिए समय के साथ परिवर्तनों को ट्रैक करने के लिए दो या अधिक परीक्षणों की सिफारिश की जाती है।
5. मानक उपचार
Section titled “5. मानक उपचार”कॉन्टैक्ट लेंस द्वारा दृष्टि सुधार
Section titled “कॉन्टैक्ट लेंस द्वारा दृष्टि सुधार”PMD के अधिकांश मामलों का प्रबंधन गैर-शल्य चिकित्सा द्वारा किया जाता है। रिपोर्टों के अनुसार लगभग 88% का गैर-शल्य प्रबंधन होता है, जिनमें से 36% चश्मे और 52% कॉन्टैक्ट लेंस से सुधारे जाते हैं 4)। तिरछे दृष्टिवैषम्य के बढ़ने के साथ चश्मा सुधार अपेक्षाकृत जल्दी अपनी सीमा तक पहुँच जाता है।
| लेंस प्रकार | विशेषताएँ |
|---|---|
| कठोर (RGP) लेंस | अनियमित दृष्टिवैषम्य को बेअसर करने में सबसे प्रभावी, लेकिन निचले विस्थापन के कारण बाएँ-दाएँ खिसकने की प्रवृत्ति, जिससे नुस्खा कठिन होता है। |
| स्क्लेरल लेंस | कॉर्निया को स्पर्श नहीं करते, इसे ढकते हैं, उत्कृष्ट स्थिरता प्रदान करते हैं; उन्नत PMD में पहली पसंद 2)। |
| हाइब्रिड लेंस | RGP केंद्र + सॉफ्ट स्कर्ट। पहनने में आरामदायक 2)। |
| पिगीबैक | सॉफ्ट CL के ऊपर RGP, आराम और सुधार दोनों प्रदान करता है 2)। |
PMD में उभार कॉर्निया की परिधि पर होता है, इसलिए सामान्य RGP लेंस आसानी से बाएँ-दाएँ खिसक जाते हैं और केराटोकोनस की तुलना में नुस्खा देना अधिक कठिन होता है। बड़े व्यास वाले RGP या ऊपरी पलक के नीचे पहने जाने वाले लेंस का प्रयास किया जा सकता है, लेकिन इससे जलन या लेंस गिरने की समस्या हो सकती है। स्क्लेरल लेंस कॉर्निया की सतह को बिल्कुल स्पर्श नहीं करते, इसलिए उन्नत मामलों या अनियमित पूर्वकाल आकार वाले मामलों में प्रभावी होते हैं 2)। लेंस और लेंस के पीछे अश्रु परत प्रकाशीय रूप से ‘तरल लेंस’ के रूप में कार्य करती है, जो कॉर्निया के अनियमित दृष्टिदोष को बेअसर करती है। पहनने की आदत डालने में समय लगता है, लेकिन अच्छी सुधारित दृष्टि और पहनने में आराम दोनों प्राप्त करना आसान है, और हाल के वर्षों में यह सामान्यतः कॉर्नियल एक्टेसिया के लिए पहली पसंद बन रहा है।
कॉर्नियल क्रॉस-लिंकिंग (CXL)
Section titled “कॉर्नियल क्रॉस-लिंकिंग (CXL)”कॉर्नियल क्रॉस-लिंकिंग एक उपचार है जो कॉर्नियल स्ट्रोमा के कोलेजन फाइबर के बीच क्रॉस-लिंक बनाता है, जिससे कॉर्निया की बायोमैकेनिकल कठोरता बढ़ती है और एक्टेसिया की प्रगति रुकती है। अमेरिकी FDA ने 14-65 वर्ष के प्रगतिशील केराटोकोनस और पोस्ट-सर्जिकल कॉर्नियल एक्टेसिया के लिए इसे मंजूरी दी है 2), और यह PMD पर भी लागू होता है।
- मानक प्रोटोकॉल (ड्रेसडेन प्रोटोकॉल) : कॉर्नियल एपिथेलियम हटाने के बाद, 0.1% राइबोफ्लेविन आई ड्रॉप हर 2 मिनट में 30 मिनट तक डालें, फिर 370 nm तरंगदैर्ध्य का UV-A 3 mW/cm² की तीव्रता पर 30 मिनट तक विकिरणित करें (कुल ऊर्जा 5.4 J/cm²) 2,7)
- त्वरित प्रोटोकॉल : UV-A तीव्रता को 9-30 mW/cm² तक बढ़ाकर विकिरण समय कम करने की विधियाँ विकसित की गई हैं 2)
- प्रभावकारिता : प्रारंभिक और उन्नत दोनों मामलों में एक्टेसिया की प्रगति रुकने की सूचना है, साथ ही 1.0-2.5 D का कॉर्नियल चपटापन देखा गया है 2,7,8)। दीर्घकालिक अनुवर्तन में CXL के 10 साल बाद स्थिरता की पुष्टि हुई है 7)
- निषेध : UV विकिरण के समय कॉर्नियल स्ट्रोमा की मोटाई 400 µm से कम होने पर एंडोथेलियल क्षति का जोखिम होता है, इसलिए यह निषिद्ध है 2)। हालांकि, बहुत पतले कॉर्निया के लिए व्यक्तिगत प्रोटोकॉल (sub400 प्रोटोकॉल) भी रिपोर्ट किए गए हैं 9)
- जटिलताएँ : बिंदु सतही केराटाइटिस, कॉर्नियल स्ट्राइ, फोटोफोबिया, ड्राई आई, संक्रामक केराटाइटिस, सड़न रहित घुसपैठ, कॉर्नियल हेज़, उपकला दोष में देरी, कॉर्नियल एडिमा आदि 2)
- Stojanovic एट अल. ने PMD और केराटोकोनस के लिए एक-चरणीय स्थानीय PRK (टोपोग्राफी-निर्देशित ट्रांसएपिथेलियल एब्लेशन) और CXL के संयोजन की उपयोगिता की सूचना दी 6)
नीदरलैंड में CXL शुरू होने के बाद, केराटोकोनस के लिए कॉर्नियल प्रत्यारोपण की संख्या में लगभग 25% की कमी आई है 10)। कोक्रेन समीक्षा ने भी निष्कर्ष निकाला है कि CXL कॉर्नियल एक्टेसिया की प्रगति को रोकने में प्रभावी है 12)। PMD में केराटोकोनस जितने बड़े पैमाने पर RCT संचित नहीं हैं, लेकिन केस रिपोर्ट स्तर पर कॉर्नियल आकार के स्थिरीकरण और अधिकतम केराटोमेट्री मान के चपटे होने की कई रिपोर्टें हैं, और प्रगति की पुष्टि होने पर युवा से मध्यम आयु वर्ग के रोगियों में प्रारंभिक CXL शुरू करने की सिफारिश की जाती है।
इंट्रास्ट्रोमल कॉर्नियल रिंग सेगमेंट (ICRS)
Section titled “इंट्रास्ट्रोमल कॉर्नियल रिंग सेगमेंट (ICRS)”इंट्रास्ट्रोमल कॉर्नियल रिंग सेगमेंट (ICRS, ब्रांड नाम Intacs, Ferrara आदि) एक शल्य प्रक्रिया है जिसमें कॉर्नियल स्ट्रोमा में अर्धवृत्ताकार PMMA रिंग डालकर कॉर्निया के आकार को चपटा किया जाता है और अनियमित दृष्टिदोष को कम किया जाता है।
- संकेत : केंद्र पारदर्शी और कॉर्नियल मोटाई ≥ 400 µm वाला एक्टेटिक कॉर्निया 2)
- प्रभाव : बिना चश्मे और चश्मे से दृष्टि में सुधार, उच्च-क्रम विपथन में कमी, कॉन्टैक्ट लेंस फिटिंग में आसानी 2)
- तकनीक : फेम्टोसेकंड लेजर द्वारा चैनल निर्माण मुख्यधारा है, और मैनुअल तकनीक के बराबर परिणाम प्राप्त होते हैं 2)
- CXL के साथ संयोजन : ICRS डालने के बाद CXL जोड़कर प्रगति रोकने के प्रभाव को बढ़ाने की कई रिपोर्टें हैं
हाल के वर्षों में, समजात कॉर्नियल ऊतक ग्राफ्ट का उपयोग करके CAIRS (कॉर्नियल एलोजेनिक इंट्रास्ट्रोमल रिंग सेगमेंट) भी विकसित किए गए हैं। केराटोकोनस की 24 आँखों के पायलट अध्ययन में, CAIRS और CXL के संयोजन के बाद सेगमेंट से संबंधित कोई जटिलता नहीं पाई गई 11)। ICRS केवल दृश्य कार्य में सुधार के लिए आकार बदलने का एक साधन है, और प्रगति रोकने का प्रभाव सीमित है, इसलिए प्रगति की पुष्टि होने पर CXL के साथ क्रमिक रूप से संयोजन करके दोनों के लाभ प्राप्त करने की नीति अपनाई जाती है।
कॉर्नियल प्रत्यारोपण
Section titled “कॉर्नियल प्रत्यारोपण”जब कॉन्टैक्ट लेंस पहनना संभव न हो या दृष्टि सुधार अपर्याप्त हो, तो सर्जरी पर विचार किया जाता है। PMD में उभार कॉर्निया की परिधि में स्थित होता है, इसलिए सामान्य केंद्रीय कॉर्नियल प्रत्यारोपण की तुलना में प्रक्रिया अधिक जटिल होती है।
- परिधीय अर्धचंद्राकार लैमेलर कॉर्नियल प्रत्यारोपण : पतले क्षेत्र में अर्धचंद्राकार लैमेलर ग्राफ्ट डालने की प्रक्रिया। अस्वीकृति जोखिम अपेक्षाकृत कम है, और हाल के वर्षों में यह सबसे पसंदीदा तरीकों में से एक है। यदि दृष्टि अपर्याप्त है, तो बाद में केंद्रीय पूर्ण-मोटाई कॉर्नियल प्रत्यारोपण जोड़ने की दो-चरणीय सर्जरी की सिफारिश की जाती है।
- डीप लैमेलर एंटीरियर केराटोप्लास्टी (DALK) : केवल कॉर्नियल स्ट्रोमा को बदलने और मेजबान के एंडोथेलियम को संरक्षित करने की प्रक्रिया। एंडोथेलियल अस्वीकृति का कोई जोखिम नहीं है, पोस्टऑपरेटिव एंडोथेलियल सेल हानि पूर्ण-मोटाई प्रत्यारोपण की तुलना में धीमी है, और ग्लोब फटने का जोखिम भी कम है 2)
- पूर्ण-मोटाई कॉर्नियल प्रत्यारोपण (PKP) : क्लासिक प्रक्रिया। PMD में, बड़े (≥ 9.0 मिमी) ग्राफ्ट को नीचे की ओर विलक्षण रूप से रखना आवश्यक होता है, जिससे नववाहिकीकरण और अस्वीकृति का जोखिम अधिक होता है।
- आंशिक सतही कॉर्नियल प्रत्यारोपण : पतले हिस्से को अर्धचंद्राकार आकार में काटकर लैमेलर ग्राफ्ट से बदलने की शल्य प्रक्रिया। यदि दृश्य कार्य में और सुधार की आवश्यकता होती है, तो बाद में केंद्रीय छिद्रण कॉर्नियल प्रत्यारोपण जोड़ने का दो-चरणीय दृष्टिकोण अपनाया जा सकता है।
तीव्र जलोदर और कॉर्नियल वेधन का प्रबंधन
Section titled “तीव्र जलोदर और कॉर्नियल वेधन का प्रबंधन”तीव्र जलोदर का उपचार केराटोकोनस के समान ही किया जाता है, जिसमें हाइपरऑस्मोटिक आई ड्रॉप, अंतःनेत्र दबाव कम करना और गैस इंजेक्शन जैसे रूढ़िवादी उपचार शामिल हैं। PMD में पतले हिस्से के पतले होने के कारण वेधन का जोखिम होता है, और वेधन के मामलों का प्रबंधन चिकित्सकीय रूप से महत्वपूर्ण है।
Ueji और सहकर्मियों ने PMD के कारण कॉर्नियल वेधन वाले एक मामले की रिपोर्ट दी, जिसमें चिकित्सीय सॉफ्ट कॉन्टैक्ट लेंस (TCL) से रूढ़िवादी उपचार से वेधन बंद हो गया और एक वर्ष बाद सुधारित दृश्य तीक्ष्णता 1.0 तक सुधर गई। रूढ़िवादी उपचार से दृष्टिदोष लगभग आधा कम होने के परिणाम भी प्राप्त हुए हैं 1)। पिछली साहित्य समीक्षा में, PMD के कारण 20 आँखों में से 13 में रूढ़िवादी उपचार (ऊतक चिपकाने वाला/TCL) का प्रयास किया गया, और 4 में सफलता मिली 1)। अपेक्षाकृत छोटे वेधन में रूढ़िवादी उपचार का प्रयास करना उचित है।
PMD रोगियों के लिए LASIK जैसी अपवर्तक शल्य चिकित्सा वर्जित है। कॉर्नियल स्ट्रोमा के पतले होने की स्थिति में कॉर्निया को काटने से कॉर्नियल एक्टेसिया (केरेटेक्टेसिया) उत्पन्न होता है। PMD के हल्के मामलों को अक्सर सामान्य तिरछा दृष्टिदोष समझ लिया जाता है, इसलिए अपवर्तक शल्य चिकित्सा से पहले स्क्रीनिंग में PMD को निश्चित रूप से बाहर करना महत्वपूर्ण है।
PMD के अधिकांश रोगियों को कॉन्टैक्ट लेंस से प्रबंधित किया जा सकता है, लगभग 88% मामलों का गैर-शल्य चिकित्सा द्वारा प्रबंधन किया जाता है। हालांकि, निचले उभार के कारण सामान्य कठोर कॉन्टैक्ट लेंस आसानी से खिसक जाते हैं, और उनका नुस्खा केराटोकोनस की तुलना में अधिक कठिन होता है। उन्नत मामलों में, स्क्लेरल लेंस या हाइब्रिड लेंस अक्सर चुने जाते हैं। कॉन्टैक्ट लेंस अनियमित दृष्टिदोष को बेअसर करके दृष्टि में सुधार करते हैं, लेकिन रोग की प्रगति को रोकने में कोई प्रभाव नहीं डालते; इसलिए यदि प्रगति की पुष्टि होती है, तो कॉर्नियल क्रॉस-लिंकिंग (CXL) का सह-उपयोग किया जाना चाहिए।
6. रोग शरीरक्रिया विज्ञान और विस्तृत उत्पत्ति तंत्र
Section titled “6. रोग शरीरक्रिया विज्ञान और विस्तृत उत्पत्ति तंत्र”ऊतकीय विशेषताएँ
Section titled “ऊतकीय विशेषताएँ”PMD के ऊतक रोगविज्ञानी निष्कर्ष केराटोकोनस के समान हैं। कॉर्नियल स्ट्रोमा का पतलापन देखा जाता है, लेकिन उपकला, अंत:कला और डेसीमेट झिल्ली सामान्य होती हैं। बोमैन झिल्ली में दोष या टूटन (स्थानीय विनाश) पाया जाता है, और लिपिड जमाव सामान्यतः नहीं देखा जाता। स्ट्रोमल मैट्रिक्स में म्यूकोपॉलीसेकेराइड प्रचुर मात्रा में होते हैं।
पतले क्षेत्रों की इलेक्ट्रॉन माइक्रोस्कोपी से असामान्य रेशेदार लंबी-अंतराल (fibrous long-spacing, FLS) कोलेजन का पता चलता है। FLS कोलेजन की अवधि 100-110 nm होती है, जो सामान्य कोलेजन (60-64 nm) से काफी लंबी होती है। यह FLS कोलेजन उन्नत केराटोकोनस में भी देखा जाता है, जो दोनों रोगों के बीच संबंध का समर्थन करता है 4)।
कॉर्नियल पतलेपन का जैव रासायनिक तंत्र
Section titled “कॉर्नियल पतलेपन का जैव रासायनिक तंत्र”केराटोकोनस और संबंधित कॉर्नियल एक्टेसिया में, मैट्रिक्स मेटालोप्रोटीनेज (MMP) गतिविधि में वृद्धि और उनके अंतर्जात अवरोधकों (TIMP) में कमी की सूचना दी गई है, जो स्ट्रोमल कोलेजन के बढ़े हुए अपघटन को पतलेपन में योगदान करने का सुझाव देता है 2)। इसके अलावा, आंसू फिल्म में IL-6, TNF-α और MMP-9 जैसे सूजन मध्यस्थों में वृद्धि की सूचना दी गई है, जो दर्शाता है कि पारंपरिक रूप से ‘गैर-भड़काऊ’ माने जाने वाले PMD और केराटोकोनस में निम्न-श्रेणी की सूजन का एक घटक शामिल हो सकता है 2)। ये निष्कर्ष नैदानिक अवलोकनों के अनुरूप हैं कि आंख रगड़ना और एलर्जी उत्तेजना रोग को बढ़ाते हैं। भड़काऊ साइटोकिन्स में वृद्धि के कारण केराटोसाइट एपोप्टोसिस स्ट्रोमल सेल्युलैरिटी को कम करता है, कोलेजन फाइबर के चयापचय और पुनर्निर्माण में बाधा डालता है, जिसके परिणामस्वरूप कॉर्निया की यांत्रिक शक्ति में कमी और पतलापन हो सकता है।
कॉर्नियल उभार का यांत्रिक तंत्र
Section titled “कॉर्नियल उभार का यांत्रिक तंत्र”कॉर्नियल स्ट्रोमा की कोलेजन संरचना में असामान्यता के कारण कॉर्निया कमजोर हो जाता है और सामान्य अंतःनेत्र दबाव को सहन नहीं कर पाता, जिसके परिणामस्वरूप निचला परिधीय भाग पतला हो जाता है और उभार आता है। अधिकतम उभार का पतले क्षेत्र के ऊपर स्थित होना इस तथ्य के कारण है कि, हालांकि पतला क्षेत्र संरचनात्मक रूप से पतला होता है, अंतःनेत्र दबाव के कारण तनाव पतले क्षेत्र और सामान्य कॉर्निया के बीच की सीमा के पास अधिकतम होता है। यह यांत्रिक तंत्र कॉर्निया को एक विशिष्ट आकार देता है जिसे ‘बीयर बेली’ के रूप में वर्णित किया जाता है, जो पतलेपन की एक पट्टी और ऊपर की ओर उभार को जोड़ता है। यह रूपात्मक असामान्यता गंभीर तिरछा दृष्टिवैषम्य पैदा करती है, जो दृश्य हानि का प्रत्यक्ष कारण है जिसे सामान्य चश्मे से पर्याप्त रूप से ठीक नहीं किया जा सकता।
तीव्र शोफ और वेधन
Section titled “तीव्र शोफ और वेधन”जब कॉर्नियल पतलापन गंभीर रूप से बढ़ जाता है, तो डेसीमेट झिल्ली टूट जाती है, जिससे जलीय हास्य स्ट्रोमा में प्रवेश कर जाता है और तीव्र शोफ उत्पन्न होता है। Ueji और अन्य की रिपोर्ट के अनुसार, PMD में कॉर्नियल वेधन की औसत आयु 50.1 ± 14.6 वर्ष है, जो केराटोकोनस (36.9 ± 16.3 वर्ष) से अधिक है 1)। यह केराटोकोनस की तुलना में PMD की धीमी प्रगति को दर्शाता है। वेधन एक अपेक्षाकृत दुर्लभ जटिलता है, लेकिन एक बार होने पर यह गंभीर दृश्य हानि का कारण बनता है; इसलिए, प्रगति की निगरानी, आंख रगड़ने से बचने की सलाह और एलर्जी नियंत्रण महत्वपूर्ण हैं। PMD में, पतली पट्टी परिधि पर स्थित होने के कारण, आघात, अंतःनेत्र दबाव में उतार-चढ़ाव और अत्यधिक आंख रगड़ने जैसे स्थानीय यांत्रिक तनाव वेधन को ट्रिगर कर सकते हैं। वेधन को रोकने के लिए नियमित स्लिट-लैंप परीक्षा और कॉर्नियल मोटाई माप द्वारा निगरानी, और गंभीर रूप से पतले मामलों में प्रारंभिक सर्जिकल हस्तक्षेप पर विचार करने की सिफारिश की जाती है।
7. नवीनतम शोध और भविष्य की संभावनाएं
Section titled “7. नवीनतम शोध और भविष्य की संभावनाएं”हाल के वर्षों में PMD से संबंधित शोध विषयों में निम्नलिखित शामिल हैं:
- बायोमैकेनिकल प्रारंभिक पहचान: Ocular Response Analyzer या Corvis ST द्वारा कॉर्नियल हिस्टैरिसिस, कॉर्नियल प्रतिरोध कारक और डायनेमिक Scheimpflug विश्लेषण का उपयोग करके प्री-क्लिनिकल चरण (बायोमैकेनिकल स्टेज) में PMD का पता लगाना 2)
- व्यक्तिगत CXL: Hafezi एट अल. द्वारा sub400 प्रोटोकॉल 400 µm से कम अल्ट्रा-पतली कॉर्निया के लिए कॉर्नियल मोटाई के अनुसार विकिरण समय को समायोजित करने की तकनीक है, जो पारंपरिक CXL में वर्जित प्रगतिशील मामलों में संभावित प्रयोज्यता दर्शाता है 9)
- टोपोग्राफी-निर्देशित PRK और CXL का एक साथ उपयोग: Stojanovic एट अल. की रिपोर्ट में PMD और केराटोकोनस दोनों के लिए दृश्य कार्य में सुधार और प्रगति को रोकना एक साथ प्राप्त किया गया 6)
- कॉर्नियल एलोग्राफ्ट ICRS (CAIRS): मानव कॉर्नियल ऊतक खंडों (CAIRS) और CXL के संयोजन की सूचना दी गई है, और केराटोकोनस पर एक पायलट अध्ययन में खंड-संबंधी जटिलताएं नहीं पाई गईं 11)
- आनुवंशिक परीक्षण: TGFBI जीन सहित 75 जीनों में 2,000 से अधिक उत्परिवर्तनों की जांच करने वाला एक आनुवंशिक परीक्षण कॉर्नियल एक्टेसिया जोखिम मूल्यांकन के लिए व्यावहारिक उपयोग में लाया जा रहा है 2)
- AI विश्लेषण और उपकला मोटाई मानचित्र: AS-OCT के उपकला मोटाई मानचित्र और पूर्व खंड इमेजिंग के AI विश्लेषण द्वारा प्री-क्लिनिकल चरण में कॉर्नियल एक्टेसिया का स्वचालित पता लगाने के प्रयास प्रगति पर हैं 2)। उपकला अंतर्निहित स्ट्रोमल अनियमितता की भरपाई के लिए मोटाई बदलती है, इसलिए उपकला मोटाई पैटर्न स्ट्रोमल एक्टेसिया के प्रारंभिक मार्कर के रूप में ध्यान आकर्षित कर रहे हैं।
8. संदर्भ
Section titled “8. संदर्भ”- Ueji N, Kato K, Yonekawa Y, et al. Case of unilateral pellucid marginal corneal degeneration progressing to corneal perforation with keratoconus in contralateral eye. Am J Ophthalmol Case Rep. 2022;25:101293.
- American Academy of Ophthalmology Cornea/External Disease Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2023.
- Belin MW, Asota IM, Ambrosio R Jr, Khachikian SS. What’s in a name: keratoconus, pellucid marginal degeneration, and related thinning disorders. Am J Ophthalmol. 2011;152(2):157-162.
- Jinabhai A, Radhakrishnan H, O’Donnell C. Pellucid corneal marginal degeneration: a review. Cont Lens Anterior Eye. 2011;34(2):56-63.
- Walker RN, Khachikian SS, Belin MW. Scheimpflug photographic diagnosis of pellucid marginal degeneration. Cornea. 2008;27(8):963-966.
- Stojanovic A, Zhang J, Chen X, et al. Topography-guided transepithelial surface ablation followed by corneal collagen cross-linking performed in a single combined procedure for the treatment of keratoconus and pellucid marginal degeneration. J Refract Surg. 2010;26(2):145-152.
- Raiskup-Wolf F, Hoyer A, Spoerl E, Pillunat LE. Collagen crosslinking with riboflavin and ultraviolet-A light in keratoconus: long-term results. J Cataract Refract Surg. 2008;34(5):796-801.
- Hersh PS, Stulting RD, Muller D, et al. United States multicenter clinical trial of corneal collagen crosslinking for keratoconus treatment. Ophthalmology. 2017;124(9):1259-1270.
- Hafezi F, Kling S, Gilardoni F, et al. Individualized corneal cross-linking with riboflavin and UV-A in ultrathin corneas: the sub400 protocol. Am J Ophthalmol. 2021;224:133-142.
- Godefrooij DA, Gans R, Imhof SM, Wisse RP. Nationwide reduction in the number of corneal transplantations for keratoconus following the implementation of cross-linking. Acta Ophthalmol. 2016;94(7):675-678.
- Jacob S, Patel SR, Agarwal A, et al. Corneal allogenic intrastromal ring segments (CAIRS) combined with corneal cross-linking for keratoconus. J Refract Surg. 2018;34(5):296-303.
- Sykakis E, Karim R, Evans JR, et al. Corneal collagen cross-linking for treating keratoconus. Cochrane Database Syst Rev. 2015;(3):CD010621.
