원추각막

투명가장자리각막변성
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 펠루시드 각막 가장자리 변성증이란?
섹션 제목: “1. 펠루시드 각막 가장자리 변성증이란?”펠루시드 각막 가장자리 변성증(pellucid marginal corneal degeneration: PMD, PMCD)은 비염증성, 비유전성 각막 확장증으로, 양안성 하방 주변부 각막 얇아짐을 특징으로 합니다. ‘pellucid’는 ‘투명한’을 의미하며, 얇아진 부위가 투명하게 유지되는 데서 유래했습니다. 얇아진 부위에는 혈관 침입이나 혼탁 같은 염증 소견이 없으며, 원추각막의 유사 질환으로 간주됩니다.
PMD는 원추각막 다음으로 흔한 비염증성 각막 얇아짐 질환입니다. 그러나 원추각막으로 오진되는 경우가 많아 실제 유병률은 과소평가될 수 있습니다3). PMD는 보통 30~50대에 발병하며2,4), 원추각막보다 발병이 다소 늦습니다. 성별로는 남성에 더 흔합니다.
PMD는 원추각막과 임상상 및 조직학적 소견이 많이 공통되므로, 원추각막과 PMD를 연속 스펙트럼으로 보는 견해도 있습니다3). PMD 증례의 약 10%에서 원추각막, 약 13%에서 구형각막이 동반됩니다4). 동일 환자에서 PMD와 원추각막이 공존하는 예도 보고되었으며, 일본 전국 조사에서는 단안성 PMD 27예 중 17예에서 반대쪽 눈에 원추각막 또는 원추각막 의심이 인정되었습니다1).
각막 형태 이상의 진행에 따라 고도의 불규칙 난시가 발생하여 시력 장애를 초래합니다. 도난시 경향이 강하며, 원추각막보다 안경이나 콘택트렌즈로 교정이 어려운 경우가 많습니다4).
PMD는 자각 증상이 없는 시기가 길며, 20대 건강검진이나 안경 처방 시에는 놓치고, 30~40대에 도난시가 강화되어 교정 시력이 얻어지지 않게 되어 처음 진단되는 예가 많습니다. 원추각막이 급성 수종이나 현저한 각막 중심 돌출로 비교적 조기에 발견되는 반면, PMD는 ‘낫지 않는 도난시’, ‘점점 맞지 않는 안경’ 형태로 서서히 진행되는 점이 임상적 특징입니다. 역학 데이터는 제한적이며, 원추각막처럼 국가 단위의 대규모 연구가 수행되지 않았기 때문에 실제 유병률은 알려져 있지 않습니다. 굴절 교정 수술을 원하여 내원한 환자의 수술 전 정밀 검사에서 우연히 발견되는 사례도 보고되어 있어, 잠재적 환자가 적지 않을 것으로 추정됩니다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”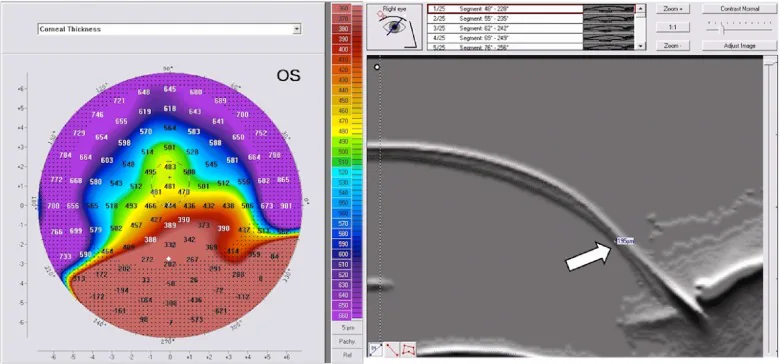
자각 증상
섹션 제목: “자각 증상”- 진행성 시력 저하: 고도의 불규칙 난시로 인해 안경 교정으로도 충분한 시력을 얻을 수 없음
- 상의 왜곡: 각막 형태 이상으로 인함
- 급성 통증 및 시력 저하: 드물게 급성 각막 수종이 발생할 때 나타남
- 굴절 불안정성: 처방 변경을 반복해도 시력이 안정되지 않음2)
세극등 현미경 소견
섹션 제목: “세극등 현미경 소견”| 소견 | 특징 |
|---|---|
| 띠 모양 얇아짐 | 4 |
| 전방 돌출 | 얇아진 부위의 위쪽(중심 쪽)에 위치, 맥주배(beer belly) 모양 |
| 각막 투명도 | 얇아진 부위는 투명하며 혈관 침범이나 혼탁 없음 |
| 상피 | 항상 유지됨 (지질 침착 없음) |
얇아짐은 윤부 상방 12mm, 폭 12mm의 띠 모양으로 4시 방향에서 8시 방향까지 존재합니다. 정상 각막 두께의 20%까지 얇아질 수 있습니다. 최대 돌출부는 얇아진 부위의 상방에 위치하며, 각막 단면은 “맥주 배(beer belly)“처럼 보입니다2). 이 돌출로 인해 최대 20D에 달하는 고도의 역난시가 발생하여 시력 교정이 매우 어려워집니다.
PMD에서는 Fleischer 환, 원추(정점), 정점 반흔이 나타나지 않습니다. 얇아진 부위와 윤부 사이의 각막은 건강하며, 얇아진 영역은 항상 상피화되어 있습니다. 지질 침착을 동반하지 않는다는 점에서 Terrien 각막 변성과 구별됩니다.
각막 형태 분석 소견
섹션 제목: “각막 형태 분석 소견”각막 지형도에서 다음과 같은 특징적인 패턴이 관찰됩니다.
- 게 발톱(crab claw) 패턴: 각막 굴절력 지도에서 하방에 초승달 모양의 급경사를 보이는 특징적인 소견
- 나비 넥타이(butterfly) 패턴: 중심부에 수직 방향의 차가운 색 나비 넥타이 모양 패턴
- 키스하는 비둘기/키스하는 새(kissing doves / kissing birds) 패턴: Scheimpflug 영상에서 관찰되는 외관5)
- 역난시와 큰 곡률 반경: 각막계에서 강한 역난시를 보이지만, 원추 각막과 달리 각막 곡률 반경은 오히려 커짐
그러나 crab claw 모양 소견은 진행된 원추 각막에서도 나타날 수 있어 PMD에 특이적이지 않습니다3). 각막 높이 지도에서는 전면과 후면 모두 하방 주변부에 돌출이 관찰되며, 각막 두께 지도에서 가장 얇은 지점은 돌출부보다 약간 하방에 위치합니다.
Placido형 각막 지형 분석 장치는 각막 표면의 약 60%만 평가할 수 있어 주변부 병변인 PMD 평가에 한계가 있습니다2). Scheimpflug 촬영이나 슬릿 스캔 단층 촬영(Pentacam, Orbscan 등)은 각막 전후면과 전체 팩키메트리 지도를 평가할 수 있어 PMD 진단과 원추 각막과의 감별에 유용합니다2,5). 특히 후면 높이의 하방 주변부 팽윤과 가장 얇은 점이 돌출부 하방에 위치하는 소견은 PMD 진단에 기여하는 중요한 요소입니다. PMD와 원추 각막의 구별은 임상적으로 중요하지만, 두 질환의 이행 예도 존재하므로 영상 소견만으로 확정하기 어려운 경우도 있어 시간 경과에 따른 진행 관찰이 필요합니다.
각막확장증의 진행 평가에는 Scheimpflug 장비에 통합된 ABCD 분류가 사용됩니다. 전면 곡률 반경(A), 후면 곡률 반경(B), 최소 각막 두께(C), 최대 교정 시력(D)의 네 가지 요소로 구성된 복합 점수로 시간에 따른 변화를 추적합니다2).
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”PMD의 병인은 명확하지 않지만, 각막 실질 콜라겐의 구조적 이상으로 인한 약화와 안압에 의한 기계적 스트레스의 조합으로 얇아짐과 돌출이 발생하는 것으로 생각됩니다. 조직학적으로 실질의 콜라겐에 정상과 다른 섬유상 장주기(fibrous long-spacing, FLS) 콜라겐(주기 100110 nm)이 관찰됩니다. 정상 콜라겐의 주기는 6064 nm이며, 이 구조적 이상이 각막 약화에 관여할 수 있습니다4).
최근에는 PMD와 원추각막을 동일한 스펙트럼상의 질환으로 보는 논의가 있으며, Belin 등은 “가장자리 투명 변성은 독립적인 질환이 아니라 아래쪽으로 치우친 원추각막의 한 표현형으로 간주해야 한다”고 제안했습니다3). 이 견해는 동일 환자에서 PMD와 원추각막이 공존하는 예가 많이 보고되고, 조직 소견과 콜라겐 이상이 공통되며, 영상 소견상 연속성이 지적된다는 점에 기반합니다. 한편, 임상 실무에서는 얇아진 부위, 돌출 부위, 발병 연령, 진행 속도 등의 차이로 인해 PMD를 독립적인 표현형으로 다루는 것이 여전히 일반적입니다.
위험 요인
섹션 제목: “위험 요인”- 알레르기 소인: 아토피 피부염이나 천식 등의 알레르기 소인이 약 30%에서 동반됩니다. 일본 전국 조사에서는 22.2%에서 알레르기 소인이 보고되었습니다1).
- 눈 비비기: 각막확장증의 악화 요인으로 관여가 시사되며, 비만 세포 안정화제를 통한 알레르기 조절이 권장됩니다2).
- 알레르기와 천공 위험: 알레르기 소인은 급성 수종 및 각막 천공의 위험 요인으로 간주됩니다1,2). Ueji 등은 PMD로 각막 천공에 이른 18예 중 6예에서 알레르기 소인이나 눈 비비기 습관을 인정했다고 보고했습니다1).
- 폐쇄성 수면 무호흡 증후군 및 높은 BMI: 각막확장증 전반과의 연관성이 보고되었습니다2).
- 유전적 요인: PMD 단독으로는 비유전성으로 간주되지만, 최근 KERA 유전자 변이 등 각막 콜라겐 관련 유전자와의 연관성이 보고되고 있습니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”임상 진단
섹션 제목: “임상 진단”PMD의 진단은 세극등 현미경 검사와 병력에 기반하며, 각막 형태 분석으로 뒷받침합니다. 하부 주변 각막의 띠 모양 얇아짐(투명, 비염증성, 지질 침착 없음)과 얇아진 부위 위쪽의 돌출이 있으면 PMD를 의심합니다.
굴절 검사에서는 일반적인 안경 처방으로 교정하기 어려운 고도의 역난시와 불규칙 난시가 특징입니다4). 검영기 검사에서는 가위 반사를 보입니다2). 경증 사례는 단순 역난시로 오진되기 쉬우므로 각막 형태 분석을 통한 정밀 검사가 중요합니다.
검사의 역할
섹션 제목: “검사의 역할”- 각막곡률계: 강한 역난시를 검출합니다. 원추각막과 달리 각막 곡률 반경이 오히려 커지는 점이 특징입니다.
- 각막 지형도(Placido형): 게 발톱 패턴을 검출하지만 주변부 평가에는 한계가 있습니다2).
- Scheimpflug 단층촬영: 전후면 고도 지도와 전체 각막 두께 지도를 통해 PMD의 진단과 진행 평가에 유용합니다2,5).
- 슬릿 스캔 단층촬영(Orbscan): 키스하는 비둘기 패턴 등 특징적인 소견을 검출합니다.
- 전안부 OCT(AS-OCT): 고해상도 단면 이미지로 각막 두께 지도와 상피 두께 지도를 평가하여 실질의 얇아짐과 상피 리모델링을 시각화합니다2).
- 각막 생체역학 측정: 각막 히스테리시스와 각막 저항 인자의 감소가 조기 검출에 유용할 것으로 기대됩니다2).
진행의 정의로, 2015년 국제 합의에서는 ‘전면 각막 곡률의 급격화’, ‘후면 각막 곡률의 급격화’, ‘얇아짐(또는 주변에서 최얇은 점으로의 각막 두께 변화율 증가)’ 중 2개 항목 이상의 악화를 충족하는 것으로 합니다2).
감별 진단
섹션 제목: “감별 진단”Terrien 각막 가장자리 변성
Mooren 각막 궤양
염증: 전안부 염증이 심하고 각막 궤양을 보임.
상피 손상: 각막 상피 손상이 있음. PMD에서는 상피가 유지됨.
단순 직난시
각막 두께: 얇아짐이 없음.
각막지형도: 정상적인 나비넥타이 패턴. 게 집게발 모양의 하방 급경사는 보이지 않음.
굴절교정수술 전 평가에서 경증 PMD를 잘못하여 “단순 역난시”로 진단하고 수술을 시행하면, 수술 후 각막확장증(keratectasia)을 유발할 위험이 있습니다2,4). 수술 전 선별검사에서 PMD를 확실히 배제하는 것이 가장 중요합니다. 특히 젊은 나이에 강한 역난시, 처방이 안정되지 않는 굴절, 각막 하방의 얇아짐을 시사하는 소견(하방 I/S 비대칭, 하방 elevation 상승, 하방 각막두께 감소)이 있는 경우 LASIK, SMILE, PRK의 적응증에서 제외합니다.
각막 두께, 각막 형태, 생체역학 평가를 결합하여 여러 검사법에서 일치된 소견을 바탕으로 진단하는 것이 바람직합니다. 단일 검사의 일시적인 이상값만으로 진단하면 위양성이 발생하기 쉬우므로, 시간에 따른 변화를 추적하는 두 번 이상의 검사가 권장됩니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”콘택트렌즈를 통한 시력 교정
섹션 제목: “콘택트렌즈를 통한 시력 교정”PMD 증례의 대다수는 비수술적으로 관리됩니다. 보고에 따르면 약 88%가 비수술적으로 관리되며, 그중 36%는 안경, 52%는 콘택트렌즈로 교정됩니다4). 안경 교정은 역난시의 증가에 따라 비교적 조기에 한계에 도달합니다.
| 렌즈 종류 | 특징 |
|---|---|
| 하드 콘택트렌즈(RGP) | 불규칙 난시 중화에 가장 효과적이나, 하방 편심으로 인해 좌우로 쉽게 이동하여 처방이 어려움 |
| 공막렌즈 | 각막에 접촉하지 않고 각막을 덮어 안정성이 뛰어나며, 진행성 PMD에서 일차 선택이 됨2) |
| 하이브리드 렌즈 | RGP 중앙 + 소프트 스커트. 착용감이 좋음2) |
| 피기백 | 소프트 CL 위에 RGP를 겹쳐 착용감과 교정력을 모두 충족2) |
PMD에서는 돌출 부위가 각막 주변부에 있기 때문에 일반 RGP 렌즈는 좌우로 쉽게 흔들리고 원추각막보다 처방이 어렵습니다. 대구경 RGP나 상안검 지지 렌즈를 시도할 수도 있지만, 자극감이나 렌즈 탈락의 원인이 될 수 있습니다. 공막 렌즈는 각막 표면에 전혀 접촉하지 않으므로 진행된 경우나 불규칙한 전면 형태를 가진 증례에 효과적입니다2). 렌즈와 렌즈 후면의 눈물층이 광학적으로 ‘액체 렌즈’ 역할을 하여 각막의 불규칙 난시를 중화시키는 원리입니다. 착용에 익숙해지는 데 시간이 필요하지만, 좋은 교정 시력과 착용감을 모두 달성하기 쉬우며, 최근에는 각막 확장증 전반에서 일차 선택으로 자리잡고 있습니다.
각막 콜라겐 교차결합술 (CXL)
섹션 제목: “각막 콜라겐 교차결합술 (CXL)”각막 콜라겐 교차결합술은 각막 실질의 콜라겐 섬유 사이에 가교를 형성하여 각막의 생체역학적 강성을 높임으로써 확장증의 진행을 억제하는 치료입니다. 미국 FDA는 14~65세의 진행성 원추각막 및 각막 확장증 수술 후 증례에 승인되었으며2), PMD에도 적용됩니다.
- 표준 프로토콜 (드레스덴 프로토콜): 각막 상피 제거 후 0.1% 리보플라빈 점안액을 2분마다 30분간 점안한 다음, 파장 370 nm의 UV-A를 3 mW/cm² 강도로 30분간 조사합니다 (총 에너지 5.4 J/cm²) 2,7)
- 가속 프로토콜: UV-A 강도를 9~30 mW/cm²로 높이고 조사 시간을 단축하는 방법이 개발되었습니다2)
- 효과: 조기 및 진행 증례 모두에서 확장증 진행 중단이 보고되었으며, 추가로 1.0~2.5 D의 각막 평탄화가 관찰됩니다2,7,8). 장기 추적에서 CXL 후 10년 안정성이 확인되었습니다7)
- 금기: UV 조사 시점에 각막 실질 두께가 400 µm 미만인 증례는 내피 손상 위험이 있어 금기입니다2). 그러나 초박 각막에 대한 개별화 프로토콜(sub400 프로토콜)도 보고되었습니다9)
- 합병증: 점상 표층 각막염, 각막 줄무늬, 눈부심, 안구건조증, 감염성 각막염, 무균성 침윤, 각막 혼탁, 상피 결손 지연, 각막 부종 등2)
- Stojanovic 등은 PMD와 원추각막에 대해 국소 PRK(지형도 유도 경상피 절제)와 CXL을 동시에 시행하는 술식의 유용성을 보고했습니다6)
네덜란드에서는 CXL 도입 후 원추각막에 대한 각막이식 건수가 약 25% 감소했다는 보고가 있습니다 10). Cochrane 리뷰에서도 CXL이 각막확장증의 진행 억제에 효과적이라고 결론지었습니다 12). PMD의 경우 원추각막만큼 대규모 RCT가 축적되지는 않았지만, 여러 증례 보고에서 각막 형태의 안정화와 최대 각막곡률 값의 평탄화가 보고되었습니다. 따라서 진행이 확인된 젊은~중년 환자에서는 조기 CXL 도입이 권장됩니다.
각막 내 고리 세그먼트 (ICRS)
섹션 제목: “각막 내 고리 세그먼트 (ICRS)”각막 내 고리 세그먼트(ICRS, 상품명: Intacs, Ferrara 등)는 각막 실질에 반원형 PMMA 고리를 삽입하여 각막 형태를 평탄화하고 불규칙 난시를 줄이는 수술법입니다.
- 적응증: 중심부가 투명하고 각막 두께가 400 µm 이상인 확장성 각막 2)
- 효과: 나안 시력 및 교정 시력 개선, 고위 수차 감소, 콘택트렌즈 피팅 용이 2)
- 술기: 펨토초 레이저를 이용한 채널 생성이 주류이며, 수동 술기와 동등한 성적을 얻을 수 있습니다 2)
- CXL과 병용: ICRS 삽입 후 CXL을 추가하여 진행 억제 효과를 강화하는 보고가 많습니다
최근에는 동종 각막 조직편을 이용한 CAIRS(각막 동종 이종 각막 내 고리 세그먼트)도 개발되었습니다. 24안의 원추각막 파일럿 연구에서 CAIRS와 CXL 병용 후 세그먼트 관련 합병증은 관찰되지 않았습니다 11). ICRS는 어디까지나 시기능 개선을 목적으로 한 형태 변화의 수단이며, 진행 억제 효과는 제한적입니다. 따라서 진행이 확인된 증례에서는 CXL과 순차적으로 병용하여 양쪽의 이점을 얻는 방침이 취해집니다.
각막 이식
섹션 제목: “각막 이식”콘택트렌즈 착용이 불가능하거나 시력 교정이 불충분한 경우 수술을 고려합니다. PMD에서는 돌출 부위가 각막 주변부에 위치하므로 일반적인 중심 각막 이식보다 술기가 복잡합니다.
- 주변부 초승달 모양 층판 각막 이식술: 얇아진 부위에 초승달 모양의 층판 이식편을 삽입하는 술기입니다. 거부 반응 위험이 비교적 낮으며, 최근 가장 선호되는 방법 중 하나입니다. 시력이 불충분한 경우 이후 중심부 전층 각막 이식술을 추가하는 2단계 수술이 권장됩니다.
- 심층 전층 각막 이식술(DALK): 각막 실질만 대체하고 숙주 내피를 보존하는 술기입니다. 내피 거부 반응의 위험이 없고, 수술 후 내피 세포 감소도 전층 이식보다 느리며, 안구 파열 위험도 낮습니다 2).
- 전층 각막 이식술(PKP): 고전적인 술기입니다. PMD에서는 대형(9.0 mm 이상) 이식편을 아래쪽으로 편심시켜 대체해야 하며, 혈관 신생 및 거부 반응의 위험이 높습니다.
- 부분판층각막이식술: 얇아진 부위를 초승달 모양으로 절제하고 판층 이식편으로 대체하는 수술법. 시기능 추가 개선이 필요한 경우 추후 중앙부 전층각막이식을 추가하는 2단계 접근법이 취해지기도 합니다.
급성 수종 및 각막 천공의 관리
섹션 제목: “급성 수종 및 각막 천공의 관리”급성 수종은 원추각막과 마찬가지로 고삼투압 점안액, 안압 하강, 가스 주입 등의 보존적 치료가 시행됩니다. PMD는 얇아진 부위가 얇아 천공 위험이 있으며, 천공 사례의 관리는 임상적으로 중요합니다.
Ueji 등은 PMD로 각막 천공에 이른 증례에 대해 치료용 소프트 콘택트렌즈(TCL)를 이용한 보존적 치료로 천공이 폐쇄되고, 수술 후 1년에 교정시력이 1.0으로 개선되었다고 보고했습니다. 보존적 치료로 난시가 약 절반 감소하는 결과도 얻어졌습니다1). 과거 문헌 검토에서 PMD 각막 천공 20안 중 13안에서 보존적 치료(조직 접착제/TCL)가 시도되었고, 4안에서 성공했습니다1). 비교적 작은 천공에서는 보존적 치료를 시도할 가치가 있습니다.
6. 병태생리학·상세 발병 기전
섹션 제목: “6. 병태생리학·상세 발병 기전”조직학적 특징
섹션 제목: “조직학적 특징”PMD의 조직병리학적 소견은 원추각막과 유사합니다. 각막 실질의 얇아짐이 관찰되지만, 상피, 내피 및 데스메막은 정상입니다. 보우만층의 결손 또는 파열(국소적 파괴)이 관찰되며, 지질 침착은 일반적으로 관찰되지 않습니다. 실질 기질에는 뮤코다당류가 풍부하게 존재합니다.
얇아진 부위의 전자현미경 관찰에서 비정상적인 섬유상 장주기(fibrous long-spacing, FLS) 콜라겐이 관찰됩니다. FLS 콜라겐의 주기는 100110 nm로 정상 콜라겐(6064 nm)보다 현저히 깁니다. 이 FLS 콜라겐은 진행된 원추각막에서도 관찰되어 두 질환의 연관성을 지지하는 소견입니다4).
각막 얇아짐의 생화학적 기전
섹션 제목: “각막 얇아짐의 생화학적 기전”원추각막 및 관련 각막확장증에서 기질금속단백분해효소(MMP) 활성 증가와 내인성 억제인자(TIMP) 감소가 보고되어 있으며, 실질 콜라겐 분해 항진이 얇아짐에 기여하는 것으로 생각됩니다2). 또한 눈물에서 IL-6, TNF-α, MMP-9 등의 염증 매개체 증가가 보고되어, 전통적으로 ‘비염증성’으로 여겨졌던 PMD와 원추각막에도 저등급 염증 요소가 관여할 가능성이 지적되고 있습니다2). 이러한 소견은 눈 비비기나 알레르기 자극이 병태 악화에 기여한다는 임상적 관찰과도 일치합니다. 염증성 사이토카인 증가로 인한 각막세포 세포사멸은 실질의 세포 밀도를 감소시키고 콜라겐 섬유의 대사와 재구성을 방해하여 각막의 기계적 강도 저하와 얇아짐을 초래할 수 있습니다.
각막 돌출의 역학적 기전
섹션 제목: “각막 돌출의 역학적 기전”각막 실질의 콜라겐 구조 이상으로 각막이 약화되어 정상 안압을 견디지 못하게 되면서 아래쪽 주변부가 얇아지고 돌출됩니다. 최대 돌출부가 가장 얇은 부위의 위쪽에 위치하는 것은, 가장 얇은 부위 자체는 구조적으로 얇지만 안압에 의한 응력이 얇은 부위와 정상 각막의 경계 부근에서 최대가 되기 때문으로 생각됩니다. 이러한 역학적 기전에 의해 각막 단면에서는 얇아진 띠와 위쪽 팽창이 결합되어 ‘맥주 배(beer belly)‘라고 표현되는 독특한 형태를 나타냅니다. 이러한 형태 이상은 강한 난시를 유발하여 일반 안경으로는 충분한 교정을 얻을 수 없는 시기능 장애의 직접적인 원인이 됩니다.
급성 수종과 천공
섹션 제목: “급성 수종과 천공”각막 얇아짐이 심하게 진행되면 데스메막이 파열되어 전방수가 실질로 유입되어 급성 수종이 발생합니다. Ueji 등의 보고에 따르면 PMD에서 각막 천공의 평균 연령은 50.1±14.6세로 원추각막의 36.9±16.3세보다 늦습니다1). 이는 PMD의 진행이 원추각막보다 완만함을 반영합니다. 천공은 비교적 드문 합병증이지만, 한 번 발생하면 심각한 시기능 장애를 초래하므로 진행 모니터링과 눈 비비기 회피 지도, 알레르기 조절이 중요합니다. PMD에서는 얇아진 띠가 주변부에 위치하므로 외상, 안압 변동, 과도한 눈 비비기 등의 국소적 기계적 스트레스가 천공의 유발 요인이 될 수 있습니다. 정기적인 세극등 검사와 각막 두께 측정을 통한 모니터링, 각막 두께가 현저히 감소한 증례에서 조기 외과적 개입을 고려하는 것이 천공 예방을 위해 권장됩니다.
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”최근 PMD 관련 연구 주제는 다음과 같습니다.
- 생체역학적 조기 검출: Ocular Response Analyzer 및 Corvis ST 등을 이용한 각막 히스테리시스, 각막 저항 인자, 동적 Scheimpflug 분석을 통한 발병 전 단계(생체역학적 단계)에서의 PMD 검출 2)
- 개인 맞춤형 CXL: Hafezi 등의 sub400 프로토콜은 400 µm 미만의 초박형 각막에 대해 각막 두께에 따라 조사 시간을 조정하는 기술로, 기존 CXL 금기였던 진행성 사례에 적용 가능성을 보여주었습니다 9)
- 토포그래피 유도 PRK와 CXL 동시 병용: Stojanovic 등의 보고에서는 PMD와 원추각막에 대해 시기능 개선과 진행 억제를 동시에 달성했습니다 6)
- 각막 동종 이식 ICRS (CAIRS): 인간 각막 조직편을 사용하는 CAIRS와 CXL의 병용이 보고되었으며, 원추각막의 파일럿 연구에서는 세그먼트 관련 합병증이 관찰되지 않았습니다 11)
- 유전자 검사: TGFBI 유전자를 포함한 75개 유전자, 2,000개 이상의 변이를 스크리닝하는 유전자 검사가 각막 확장증 위험 평가를 위해 실용화되고 있습니다 2)
- AI 분석 및 상피 두께 지도: AS-OCT의 상피 두께 지도 및 전안부 이미지의 AI 분석을 통해 발병 전 단계의 각막 확장증을 자동 검출하려는 시도가 진행 중입니다 2). 상피는 하부 실질의 불규칙성을 보상하기 위해 두께를 변화시키므로, 상피 두께 패턴은 실질 확장증의 초기 지표로 주목받고 있습니다
8. 참고문헌
섹션 제목: “8. 참고문헌”- Ueji N, Kato K, Yonekawa Y, et al. Case of unilateral pellucid marginal corneal degeneration progressing to corneal perforation with keratoconus in contralateral eye. Am J Ophthalmol Case Rep. 2022;25:101293.
- American Academy of Ophthalmology Cornea/External Disease Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2023.
- Belin MW, Asota IM, Ambrosio R Jr, Khachikian SS. What’s in a name: keratoconus, pellucid marginal degeneration, and related thinning disorders. Am J Ophthalmol. 2011;152(2):157-162.
- Jinabhai A, Radhakrishnan H, O’Donnell C. Pellucid corneal marginal degeneration: a review. Cont Lens Anterior Eye. 2011;34(2):56-63.
- Walker RN, Khachikian SS, Belin MW. Scheimpflug photographic diagnosis of pellucid marginal degeneration. Cornea. 2008;27(8):963-966.
- Stojanovic A, Zhang J, Chen X, et al. Topography-guided transepithelial surface ablation followed by corneal collagen cross-linking performed in a single combined procedure for the treatment of keratoconus and pellucid marginal degeneration. J Refract Surg. 2010;26(2):145-152.
- Raiskup-Wolf F, Hoyer A, Spoerl E, Pillunat LE. Collagen crosslinking with riboflavin and ultraviolet-A light in keratoconus: long-term results. J Cataract Refract Surg. 2008;34(5):796-801.
- Hersh PS, Stulting RD, Muller D, et al. United States multicenter clinical trial of corneal collagen crosslinking for keratoconus treatment. Ophthalmology. 2017;124(9):1259-1270.
- Hafezi F, Kling S, Gilardoni F, et al. Individualized corneal cross-linking with riboflavin and UV-A in ultrathin corneas: the sub400 protocol. Am J Ophthalmol. 2021;224:133-142.
- Godefrooij DA, Gans R, Imhof SM, Wisse RP. Nationwide reduction in the number of corneal transplantations for keratoconus following the implementation of cross-linking. Acta Ophthalmol. 2016;94(7):675-678.
- Jacob S, Patel SR, Agarwal A, et al. Corneal allogenic intrastromal ring segments (CAIRS) combined with corneal cross-linking for keratoconus. J Refract Surg. 2018;34(5):296-303.
- Sykakis E, Karim R, Evans JR, et al. Corneal collagen cross-linking for treating keratoconus. Cochrane Database Syst Rev. 2015;(3):CD010621.
