Giác mạc hình chóp

Thoái hóa rìa giác mạc trong suốt
Điểm chính trong nháy mắt
Phần tiêu đề “Điểm chính trong nháy mắt”1. Bệnh thoái hóa rìa giác mạc trong suốt (Pellucid) là gì?
Phần tiêu đề “1. Bệnh thoái hóa rìa giác mạc trong suốt (Pellucid) là gì?”Bệnh thoái hóa rìa giác mạc trong suốt (PMD, PMCD) là một bệnh giãn giác mạc không viêm và không di truyền, đặc trưng bởi mỏng giác mạc ngoại vi dưới hai bên. “Pellucid” có nghĩa là “trong suốt”, chỉ vùng mỏng vẫn trong suốt. Không có dấu hiệu viêm như xâm nhập mạch máu hoặc đục ở vùng mỏng, và được coi là bệnh liên quan đến giác mạc hình chóp.
PMD là bệnh mỏng giác mạc không viêm phổ biến thứ hai sau giác mạc hình chóp. Tuy nhiên, nó thường bị chẩn đoán nhầm là giác mạc hình chóp, do đó tỷ lệ hiện mắc thực tế có thể bị đánh giá thấp 3). PMD thường khởi phát ở độ tuổi 30-50 2,4), muộn hơn một chút so với giác mạc hình chóp. Bệnh gặp nhiều hơn ở nam giới.
Vì PMD và giác mạc hình chóp có nhiều điểm chung về lâm sàng và mô học, có quan điểm coi chúng là một phổ liên tục 3). Khoảng 10% trường hợp PMD kèm giác mạc hình chóp và 13% kèm giác mạc hình cầu 4). Đã có báo cáo về trường hợp PMD và giác mạc hình chóp cùng tồn tại ở cùng một bệnh nhân. Trong một khảo sát toàn quốc tại Nhật Bản, trong số 27 trường hợp PMD một bên, 17 trường hợp có giác mạc hình chóp hoặc nghi ngờ giác mạc hình chóp ở mắt đối diện 1).
Khi biến dạng giác mạc tiến triển, loạn thị không đều nặng xảy ra, dẫn đến suy giảm thị lực. Có xu hướng loạn thị ngược mạnh, và việc điều chỉnh bằng kính gọng hoặc kính áp tròng thường khó khăn hơn so với giác mạc hình chóp 4).
PMD có thời gian dài không có triệu chứng chủ quan, thường bị bỏ sót khi khám sức khỏe ở độ tuổi 20 hoặc khi kê kính. Nhiều trường hợp được chẩn đoán lần đầu ở độ tuổi 30-40 khi loạn thị ngược tăng nặng và không đạt được thị lực điều chỉnh. Trong khi giác mạc hình chóp được phát hiện tương đối sớm do phù cấp hoặc lồi trung tâm rõ rệt, PMD tiến triển chậm dưới dạng “loạn thị ngược không cải thiện” và “kính dần không phù hợp”. Dữ liệu dịch tễ học còn hạn chế, và các nghiên cứu quy mô lớn như đối với giác mạc hình chóp chưa được thực hiện, do đó tỷ lệ hiện mắc thực sự chưa được biết. Các trường hợp được phát hiện tình cờ trong quá trình khám trước phẫu thuật điều chỉnh khúc xạ đã được báo cáo, cho thấy số người có khả năng mắc bệnh không nhỏ.
Trong PMD, phần ngoại vi dưới của giác mạc bị mỏng đi, và chỗ lồi tối đa nằm phía trên vùng mỏng (về phía trung tâm). Ngược lại, trong keratoconus, phần trung tâm đến cận trung tâm của giác mạc bị mỏng, và vùng mỏng trùng với chỗ lồi. Trong PMD, không thấy vòng Fleischer hay vân Vogt, và loạn thị không đều có xu hướng nặng. Ngoài ra, PMD thường khởi phát sau tuổi 30, trong khi keratoconus khởi phát ở tuổi dậy thì.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”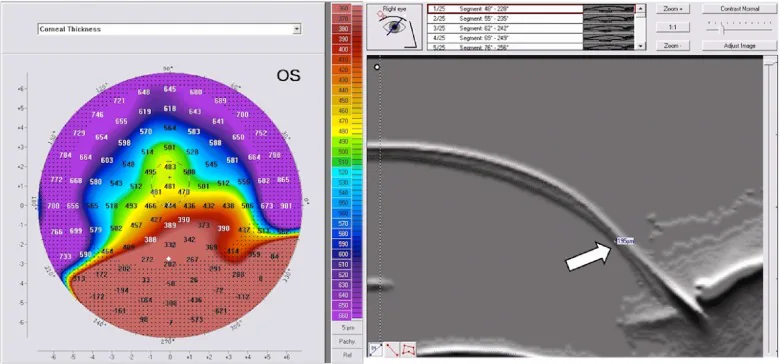
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”- Giảm thị lực tiến triển: Không thể đạt được thị lực đầy đủ ngay cả khi chỉnh kính do loạn thị không đều nặng
- Biến dạng hình ảnh: Do hình dạng giác mạc bất thường
- Đau cấp tính và giảm thị lực: Hiếm khi xảy ra trong phù giác mạc cấp
- Không ổn định khúc xạ: Thị lực không ổn định ngay cả khi thay đổi đơn kính thường xuyên2)
Dấu hiệu trên đèn khe
Phần tiêu đề “Dấu hiệu trên đèn khe”| Dấu hiệu | Đặc điểm |
|---|---|
| Mỏng dạng dải | Từ vị trí 4 giờ đến 8 giờ, cách rìa 1-2 mm, rộng 1-2 mm |
| Lồi ra trước | Nằm phía trên vùng mỏng (về phía trung tâm), giống bụng bia (bụng trống) |
| Độ trong suốt của giác mạc | Vùng mỏng trong suốt, không có xâm nhập mạch máu hay đục |
| Biểu mô | Luôn được bảo tồn (không có lắng đọng lipid) |
Vùng mỏng có dạng dải rộng 1-2 mm, nằm cách rìa giác mạc 1-2 mm về phía trên, kéo dài từ hướng 4 giờ đến 8 giờ. Độ mỏng có thể đạt tới 20% độ dày giác mạc bình thường. Vùng lồi tối đa nằm phía trên vùng mỏng, và mặt cắt giác mạc trông giống như “bụng bia” (beer belly) 2). Sự lồi này gây loạn thị xiên cao tới 20 D, khiến việc chỉnh thị lực trở nên rất khó khăn.
Trong PMD, không có vòng Fleischer, hình nón (cone) hay sẹo đỉnh. Giác mạc giữa vùng mỏng và rìa vẫn khỏe mạnh, và vùng mỏng luôn được biểu mô hóa. Phân biệt với thoái hóa Terrien ở chỗ không có lắng đọng lipid.
Kết quả phân tích hình dạng giác mạc
Phần tiêu đề “Kết quả phân tích hình dạng giác mạc”Bản đồ địa hình giác mạc cho thấy các dạng đặc trưng sau:
- Dạng càng cua (crab claw): Dấu hiệu đặc trưng là vùng hình lưỡi liềm có độ cong dốc ở phía dưới trên bản đồ công suất khúc xạ giác mạc.
- Dạng nơ bướm (butterfly): Dạng nơ bướm dọc màu lạnh ở vùng trung tâm.
- Dạng chim bồ câu hôn nhau / chim hôn nhau (kissing doves / kissing birds): Hình ảnh quan sát được trên chụp Scheimpflug 5).
- Loạn thị xiên và bán kính cong lớn: Máy đo độ cong giác mạc (keratometer) cho thấy loạn thị xiên mạnh, nhưng khác với keratoconus, bán kính cong giác mạc lại lớn hơn.
Tuy nhiên, dạng càng cua cũng có thể thấy trong keratoconus tiến triển, không đặc hiệu cho PMD 3). Trên bản đồ độ cao giác mạc, cả mặt trước và mặt sau đều cho thấy sự lồi ra ở vùng ngoại vi phía dưới, và trên bản đồ độ dày giác mạc, điểm mỏng nhất nằm hơi thấp hơn vùng lồi.
Máy phân tích hình dạng giác mạc loại Placido chỉ đánh giá được khoảng 60% bề mặt giác mạc, do đó có hạn chế trong đánh giá PMD, một bệnh lý ngoại vi 2). Chụp Scheimpflug hoặc chụp cắt lớp quét khe (như Pentacam, Orbscan) có thể đánh giá cả mặt trước và mặt sau giác mạc cũng như bản đồ độ dày toàn bộ, hữu ích trong chẩn đoán PMD và phân biệt với keratoconus 2,5). Đặc biệt, sự phồng lên của mặt sau về phía ngoại vi dưới và vị trí điểm mỏng nhất nằm dưới vùng lồi là những yếu tố quan trọng góp phần chẩn đoán PMD. Phân biệt PMD và keratoconus có ý nghĩa lâm sàng quan trọng, nhưng do có các trường hợp chuyển tiếp giữa hai bệnh, nên khó xác định chỉ dựa trên hình ảnh, cần theo dõi tiến triển theo thời gian.
Để đánh giá sự tiến triển của giãn giác mạc, sử dụng phân loại ABCD tích hợp trong thiết bị Scheimpflug. Đây là điểm số tổng hợp từ bốn yếu tố: bán kính cong trước (A), bán kính cong sau (B), độ dày giác mạc tối thiểu (C) và thị lực khoảng cách tốt nhất có điều chỉnh (D), theo dõi sự thay đổi theo thời gian 2).
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Căn nguyên
Phần tiêu đề “Căn nguyên”Nguyên nhân của PMD chưa rõ, nhưng được cho là do sự yếu đi từ bất thường cấu trúc collagen của nhu mô giác mạc, kết hợp với áp lực cơ học từ nhãn áp, dẫn đến mỏng và lồi. Về mô học, có sự hiện diện của collagen dạng sợi dài (FLS) bất thường (chu kỳ 100-110 nm) trong nhu mô. Chu kỳ collagen bình thường là 60-64 nm, và bất thường cấu trúc này có thể góp phần làm yếu giác mạc 4).
Trong những năm gần đây, có tranh luận về việc coi PMD và keratoconus là các bệnh trong cùng một phổ. Belin và cộng sự đề xuất rằng “thoái hóa rìa trong suốt không phải là một bệnh độc lập, mà nên được coi là một kiểu hình của keratoconus lệch xuống dưới” 3). Quan điểm này dựa trên nhiều báo cáo về sự cùng tồn tại của PMD và keratoconus trên cùng một bệnh nhân, sự tương đồng về mô học và bất thường collagen, cũng như tính liên tục trên hình ảnh. Mặt khác, trong thực hành lâm sàng, PMD vẫn thường được xử lý như một kiểu hình độc lập do sự khác biệt về vị trí mỏng, vị trí lồi, tuổi khởi phát và tốc độ tiến triển.
Yếu tố Nguy cơ
Phần tiêu đề “Yếu tố Nguy cơ”- Cơ địa dị ứng: Cơ địa dị ứng như viêm da cơ địa và hen suyễn gặp ở khoảng 30% trường hợp. Trong một khảo sát toàn quốc tại Nhật Bản, cơ địa dị ứng được báo cáo ở 22,2% trường hợp 1)
- Dụi mắt: Được cho là yếu tố làm nặng thêm giãn giác mạc, và khuyến cáo kiểm soát dị ứng bằng thuốc ổn định tế bào mast 2)
- Dị ứng và nguy cơ thủng: Cơ địa dị ứng được coi là yếu tố nguy cơ cho phù cấp và thủng giác mạc 1,2). Ueji và cộng sự báo cáo rằng 6 trong số 18 trường hợp PMD dẫn đến thủng giác mạc có cơ địa dị ứng hoặc thói quen dụi mắt 1)
- Hội chứng ngưng thở khi ngủ do tắc nghẽn và BMI cao: Đã được báo cáo có liên quan đến giãn giác mạc nói chung 2)
- Yếu tố di truyền: PMD đơn thuần được coi là không di truyền, nhưng trong những năm gần đây đã có báo cáo về mối liên quan với các gen liên quan đến collagen giác mạc như đột biến gen KERA
Cơ địa dị ứng được coi là yếu tố nguy cơ của phù cấp và thủng giác mạc. Cơ địa dị ứng được biết là yếu tố nguy cơ của phù cấp trong bệnh giác mạc hình chóp, và mối liên quan tương tự cũng được gợi ý trong PMD. Ngứa mắt do dị ứng có thể kích thích dụi mắt, làm tăng áp lực cơ học lên giác mạc. Điều trị chống dị ứng sớm và bổ sung thuốc ổn định tế bào mast có thể có hiệu quả trong việc ngăn ngừa thủng.
4. Chẩn đoán và phương pháp xét nghiệm
Phần tiêu đề “4. Chẩn đoán và phương pháp xét nghiệm”Chẩn đoán lâm sàng
Phần tiêu đề “Chẩn đoán lâm sàng”Chẩn đoán PMD dựa trên khám đèn khe và tiền sử bệnh, được xác nhận bằng phân tích hình dạng giác mạc. Nghi ngờ PMD khi có mỏng dạng dải ở vùng ngoại vi dưới của giác mạc (trong suốt, không viêm, không lắng đọng lipid) và nhô lên phía trên vùng mỏng.
Trong khám khúc xạ, PMD đặc trưng bởi loạn thị trực tiếp nặng và loạn thị không đều khó điều chỉnh bằng kính thông thường 4). Soi bóng đồng tử cho thấy phản xạ kéo (scissors reflex) 2). Các trường hợp nhẹ thường bị chẩn đoán nhầm là loạn thị trực tiếp đơn giản, do đó cần đánh giá chi tiết bằng phân tích hình dạng giác mạc.
Vai trò của các xét nghiệm
Phần tiêu đề “Vai trò của các xét nghiệm”- Máy đo độ cong giác mạc (Keratometer): Phát hiện loạn thị trực tiếp nặng. Khác với bệnh giác mạc hình chóp, bán kính cong giác mạc có xu hướng lớn hơn.
- Bản đồ địa hình giác mạc (dạng Placido): Phát hiện hình ảnh móng cua (crab claw) nhưng có hạn chế trong đánh giá vùng ngoại vi 2).
- Chụp cắt lớp Scheimpflug: Hữu ích trong chẩn đoán và đánh giá tiến triển của PMD thông qua bản đồ độ cao mặt trước và mặt sau cũng như bản đồ độ dày toàn bộ giác mạc 2,5).
- Chụp cắt lớp quét khe (Orbscan): Phát hiện các dấu hiệu đặc trưng như hình ảnh hai con chim bồ câu hôn nhau (kissing doves).
- OCT đoạn trước (AS-OCT): Đánh giá bản đồ độ dày giác mạc và bản đồ độ dày biểu mô qua hình ảnh cắt ngang độ phân giải cao, hình dung sự mỏng của nhu mô và tái tạo biểu mô 2).
- Đo cơ sinh học giác mạc: Giảm độ trễ giác mạc (corneal hysteresis) và yếu tố kháng lực giác mạc (corneal resistance factor) được kỳ vọng hữu ích trong phát hiện sớm 2).
Theo đồng thuận quốc tế năm 2015, tiến triển được định nghĩa là xấu đi ở hai hoặc nhiều hơn các tiêu chí: «tăng độ cong giác mạc trước», «tăng độ cong giác mạc sau», «mỏng đi (hoặc tăng tốc độ thay đổi độ dày giác mạc từ ngoại vi đến điểm mỏng nhất)» 2).
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”Thoái hóa rìa giác mạc Terrien
Loét giác mạc Mooren
Viêm: Viêm nặng đoạn trước mắt và có loét giác mạc.
Tổn thương biểu mô: Có tổn thương biểu mô giác mạc. Ở PMD, biểu mô còn nguyên vẹn.
Loạn thị đều đơn giản
Độ dày giác mạc: Không có mỏng.
Bản đồ giác mạc: Hình nơ bướm bình thường. Không có độ dốc dưới dạng móng cua.
Trong đánh giá trước phẫu thuật khúc xạ, nếu PMD nhẹ bị chẩn đoán nhầm là “loạn thị ngược chiều đơn giản” và tiến hành phẫu thuật, có nguy cơ gây giãn giác mạc (keratectasia) sau phẫu thuật 2,4). Điều quan trọng nhất là loại trừ chắc chắn PMD trong sàng lọc trước phẫu thuật. Đặc biệt ở bệnh nhân trẻ có loạn thị ngược chiều mạnh, khúc xạ không ổn định và các dấu hiệu gợi ý mỏng giác mạc dưới (bất đối xứng I/S dưới, độ cao dưới tăng, độ dày giác mạc dưới giảm), họ nên được loại khỏi chỉ định LASIK, SMILE và PRK.
Chẩn đoán nên dựa trên các phát hiện nhất quán từ nhiều phương thức, kết hợp đánh giá độ dày giác mạc, hình dạng giác mạc và cơ sinh học. Vì chẩn đoán chỉ dựa trên giá trị bất thường tạm thời từ một xét nghiệm đơn lẻ có thể dẫn đến dương tính giả, nên thực hiện hai lần xét nghiệm trở lên để theo dõi sự thay đổi theo thời gian.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Chỉnh thị lực bằng kính áp tròng
Phần tiêu đề “Chỉnh thị lực bằng kính áp tròng”Phần lớn các trường hợp PMD được quản lý không phẫu thuật. Theo báo cáo, khoảng 88% được quản lý không phẫu thuật, trong đó 36% bằng kính gọng và 52% bằng kính áp tròng 4). Chỉnh kính gọng đạt giới hạn tương đối sớm khi loạn thị ngược chiều tăng.
| Loại kính | Đặc điểm |
|---|---|
| Kính cứng (RGP) | Hiệu quả nhất trong việc trung hòa loạn thị không đều, nhưng có xu hướng lệch trái phải do lệch tâm dưới, gây khó kê đơn |
| Kính củng mạc | Bao phủ giác mạc mà không chạm vào, mang lại sự ổn định tuyệt vời, là lựa chọn đầu tiên trong PMD tiến triển 2) |
| Kính lai | Trung tâm RGP + váy mềm. Cảm giác đeo tốt 2) |
| Piggyback | RGP trên kính áp tròng mềm, kết hợp sự thoải mái và khả năng chỉnh thị 2) |
Trong PMD, do phần nhô ra nằm ở vùng ngoại vi giác mạc, kính áp tròng RGP thông thường dễ bị trượt sang trái và phải, khó kê đơn hơn so với keratoconus. Kính áp tròng RGP đường kính lớn hoặc kính đeo dưới mí mắt trên có thể được thử, nhưng đôi khi gây kích ứng hoặc rơi kính. Kính áp tròng củng mạc không chạm vào bề mặt giác mạc, do đó hiệu quả trong các trường hợp tiến triển hoặc có hình dạng trước không đều 2). Kính và lớp nước mắt phía sau hoạt động quang học như một “thấu kính lỏng”, trung hòa loạn thị không đều của giác mạc. Cần thời gian để làm quen khi đeo, nhưng dễ dàng đạt được thị lực điều chỉnh tốt và cảm giác thoải mái, và trong những năm gần đây đã trở thành lựa chọn đầu tiên cho giãn giác mạc nói chung.
Liên kết chéo giác mạc (CXL)
Phần tiêu đề “Liên kết chéo giác mạc (CXL)”Liên kết chéo giác mạc là phương pháp điều trị ức chế sự tiến triển của giãn giác mạc bằng cách tạo liên kết ngang giữa các sợi collagen trong nhu mô giác mạc, làm tăng độ cứng cơ sinh học của giác mạc. FDA Hoa Kỳ đã phê duyệt cho keratoconus tiến triển và giãn giác mạc sau phẫu thuật ở độ tuổi 14-65 2), và cũng được áp dụng cho PMD.
- Quy trình chuẩn (Quy trình Dresden): Sau khi loại bỏ biểu mô giác mạc, nhỏ riboflavin 0,1% mỗi 2 phút trong 30 phút, sau đó chiếu UV-A bước sóng 370 nm với cường độ 3 mW/cm² trong 30 phút (tổng năng lượng 5,4 J/cm²) 2,7)
- Quy trình tăng tốc: Các phương pháp đã được phát triển bằng cách tăng cường độ UV-A lên 9-30 mW/cm² và rút ngắn thời gian chiếu 2)
- Hiệu quả: Sự ngừng tiến triển giãn giác mạc đã được báo cáo ở cả trường hợp sớm và tiến triển, cùng với làm phẳng giác mạc 1,0-2,5 D 2,7,8). Theo dõi dài hạn cho thấy sự ổn định sau 10 năm CXL 7)
- Chống chỉ định: Các trường hợp có độ dày nhu mô giác mạc dưới 400 µm tại thời điểm chiếu UV là chống chỉ định do nguy cơ tổn thương nội mô 2). Tuy nhiên, các quy trình cá nhân hóa cho giác mạc rất mỏng (quy trình sub400) cũng đã được báo cáo 9)
- Biến chứng: Viêm giác mạc chấm nông, vân giác mạc, sợ ánh sáng, khô mắt, viêm giác mạc nhiễm trùng, thâm nhiễm vô trùng, mờ giác mạc, khiếm khuyết biểu mô kéo dài, phù giác mạc, v.v. 2)
- Stojanovic và cộng sự đã báo cáo tính hữu ích của quy trình một thì PRK cục bộ (cắt bỏ qua biểu mô có hướng dẫn địa hình) và CXL trong PMD và keratoconus 6)
Tại Hà Lan, có báo cáo rằng sau khi áp dụng CXL, số ca ghép giác mạc do keratoconus đã giảm khoảng 25% 10). Đánh giá của Cochrane cũng kết luận rằng CXL có hiệu quả trong việc làm chậm tiến triển của giãn giác mạc 12). Trong PMD, không có nhiều RCT quy mô lớn như keratoconus, nhưng ở cấp độ báo cáo ca, sự ổn định hình dạng giác mạc và làm phẳng giá trị Keratometry tối đa đã được báo cáo trong nhiều trường hợp, và khuyến cáo áp dụng CXL sớm ở các trường hợp trẻ đến trung niên có tiến triển đã được xác nhận.
Mảnh ghép vòng nội mô (ICRS)
Phần tiêu đề “Mảnh ghép vòng nội mô (ICRS)”Mảnh ghép vòng nội mô (ICRS, tên thương mại Intacs, Ferrara, v.v.) là một thủ thuật trong đó các vòng PMMA hình bán nguyệt được đưa vào nhu mô giác mạc để làm phẳng hình dạng giác mạc và giảm loạn thị không đều.
- Chỉ định: Giác mạc giãn với trung tâm trong suốt và độ dày giác mạc ≥ 400 µm 2)
- Hiệu quả: Cải thiện thị lực không chỉnh kính và có chỉnh kính, giảm quang sai bậc cao, tạo điều kiện thuận lợi cho việc đeo kính áp tròng 2)
- Kỹ thuật: Tạo kênh bằng laser femtosecond là chủ yếu và cho kết quả tương đương với kỹ thuật thủ công 2)
- Kết hợp với CXL: Nhiều báo cáo bổ sung CXL sau khi đặt ICRS để tăng cường hiệu quả ức chế tiến triển
Trong những năm gần đây, CAIRS (mảnh ghép vòng nội mô đồng loại giác mạc) sử dụng mô giác mạc đồng loại cũng đã được phát triển. Trong một nghiên cứu thí điểm trên 24 mắt keratoconus, không có biến chứng liên quan đến mảnh ghép sau khi kết hợp với CXL 11). ICRS chỉ là phương tiện thay đổi hình dạng để cải thiện chức năng thị giác, và hiệu quả ức chế tiến triển của nó có hạn. Do đó, trong các trường hợp có tiến triển đã được xác nhận, áp dụng phương pháp sử dụng tuần tự với CXL để đạt được lợi ích của cả hai.
Ghép giác mạc
Phần tiêu đề “Ghép giác mạc”Phẫu thuật được xem xét khi không thể đeo kính áp tròng hoặc điều chỉnh thị lực không đầy đủ. Trong PMD, vì vùng lồi nằm ở ngoại vi giác mạc, kỹ thuật phẫu thuật phức tạp hơn so với ghép giác mạc trung tâm thông thường.
- Ghép giác mạc lớp hình lưỡi liềm ngoại vi: Thủ thuật đưa mảnh ghép lớp hình lưỡi liềm vào vùng mỏng. Nguy cơ thải ghép tương đối thấp và là một trong những phương pháp được ưa chuộng nhất trong những năm gần đây. Nếu thị lực không đầy đủ, khuyến cáo phẫu thuật hai giai đoạn với ghép giác mạc xuyên thấu trung tâm bổ sung sau đó
- Ghép giác mạc lớp sâu (DALK): Thủ thuật chỉ thay thế nhu mô giác mạc và bảo tồn nội mô của người nhận. Không có nguy cơ thải ghép nội mô, giảm tế bào nội mô sau phẫu thuật chậm hơn so với ghép xuyên thấu, và nguy cơ vỡ nhãn cầu cũng thấp hơn 2)
- Ghép giác mạc xuyên thấu (PKP): Thủ thuật cổ điển. Trong PMD, cần thay thế bằng mảnh ghép lớn (≥ 9,0 mm) lệch tâm xuống dưới, làm tăng nguy cơ tân mạch và thải ghép
- Ghép giác mạc nông một phần: Phẫu thuật cắt bỏ phần mỏng hình lưỡi liềm và thay thế bằng mảnh ghép lớp. Nếu cần cải thiện thêm chức năng thị giác, có thể thực hiện phương pháp hai giai đoạn với ghép giác mạc xuyên tâm trung tâm vào thời điểm sau.
Quản lý phù giác mạc cấp và thủng giác mạc
Phần tiêu đề “Quản lý phù giác mạc cấp và thủng giác mạc”Phù giác mạc cấp, tương tự như trong bệnh giác mạc hình chóp, được điều trị bảo tồn bằng thuốc nhỏ mắt ưu trương, hạ nhãn áp và tiêm khí. PMD có nguy cơ thủng do phần mỏng rất mỏng, vì vậy quản lý các trường hợp thủng có ý nghĩa lâm sàng quan trọng.
Ueji và cộng sự đã báo cáo một trường hợp thủng giác mạc trong PMD được đóng lại bằng điều trị bảo tồn sử dụng kính áp tròng mềm điều trị (TCL), và thị lực điều chỉnh cải thiện lên 1,0 sau một năm. Điều trị bảo tồn cũng làm giảm loạn thị khoảng một nửa 1). Trong một tổng quan y văn trước đây, điều trị bảo tồn (keo mô/TCL) đã được thử nghiệm trên 13 trong số 20 mắt bị thủng giác mạc do PMD, và thành công ở 4 mắt 1). Với các lỗ thủng tương đối nhỏ, điều trị bảo tồn đáng để thử.
Phẫu thuật khúc xạ như LASIK chống chỉ định ở bệnh nhân PMD. Cắt bỏ giác mạc khi có mỏng nhu mô giác mạc có thể gây giãn giác mạc (keratectasia). Các trường hợp PMD nhẹ thường bị chẩn đoán nhầm là loạn thị thông thường, do đó điều quan trọng là loại trừ chắc chắn PMD trong quá trình sàng lọc trước phẫu thuật khúc xạ.
Hầu hết bệnh nhân PMD có thể được quản lý bằng kính áp tròng, với khoảng 88% trường hợp được quản lý không phẫu thuật. Tuy nhiên, do phần nhô ra phía dưới, kính áp tròng cứng thông thường dễ bị lệch, và việc kê đơn khó hơn so với bệnh giác mạc hình chóp. Trong các trường hợp tiến triển, kính áp tròng củng mạc hoặc kính lai thường được lựa chọn. Kính áp tròng cải thiện thị lực bằng cách trung hòa loạn thị không đều, nhưng không ức chế sự tiến triển của bệnh; do đó, nếu phát hiện tiến triển, sẽ kết hợp với liên kết chéo giác mạc (CXL).
6. Sinh lý bệnh và cơ chế chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế chi tiết”Đặc điểm mô học
Phần tiêu đề “Đặc điểm mô học”Các phát hiện mô bệnh học của PMD tương tự như bệnh giác mạc hình chóp. Có mỏng nhu mô giác mạc, nhưng biểu mô, nội mô và màng Descemet bình thường. Có khiếm khuyết hoặc đứt (phá hủy cục bộ) màng Bowman, và thường không có lắng đọng lipid. Chất nền nhu mô giàu mucopolysaccharide.
Khi quan sát bằng kính hiển vi điện tử vùng mỏng, thấy có collagen dạng sợi chu kỳ dài (FLS) bất thường. Chu kỳ của collagen FLS là 100-110 nm, dài hơn đáng kể so với collagen bình thường (60-64 nm). Collagen FLS này cũng được quan sát thấy trong bệnh giác mạc hình chóp tiến triển, ủng hộ mối quan hệ giữa hai bệnh 4).
Cơ chế sinh hóa của mỏng giác mạc
Phần tiêu đề “Cơ chế sinh hóa của mỏng giác mạc”Trong bệnh giác mạc hình chóp và giãn giác mạc liên quan, đã được báo cáo về sự gia tăng hoạt động của matrix metalloproteinase (MMP) và giảm chất ức chế nội sinh (TIMP), cho thấy sự gia tăng phân hủy collagen nhu mô góp phần vào sự mỏng đi 2). Cũng đã được báo cáo về sự gia tăng các chất trung gian viêm như IL-6, TNF-α và MMP-9 trong nước mắt, cho thấy khả năng có thành phần viêm mức độ thấp trong PMD và giác mạc hình chóp, vốn trước đây được coi là “không viêm” 2). Những phát hiện này phù hợp với quan sát lâm sàng rằng dụi mắt và kích thích dị ứng góp phần làm bệnh nặng hơn. Sự chết theo chương trình của tế bào giác mạc do tăng cytokine viêm làm giảm tính tế bào của nhu mô, cản trở quá trình chuyển hóa và tái tạo sợi collagen, có thể dẫn đến giảm sức mạnh cơ học của giác mạc và mỏng đi.
Cơ chế cơ học của lồi giác mạc
Phần tiêu đề “Cơ chế cơ học của lồi giác mạc”Do cấu trúc collagen nhu mô bất thường, giác mạc trở nên yếu và không chịu được áp lực nội nhãn bình thường, dẫn đến mỏng và lồi ở vùng ngoại vi dưới. Vùng lồi tối đa nằm phía trên vùng mỏng vì bản thân vùng mỏng mỏng về mặt cấu trúc, nhưng ứng suất do áp lực nội nhãn là tối đa gần ranh giới giữa vùng mỏng và giác mạc bình thường. Nhờ cơ chế cơ học này, mặt cắt giác mạc cho thấy sự kết hợp của một dải mỏng và phồng lên trên, tạo ra hình dạng đặc trưng được mô tả là “bụng bia” (beer belly). Sự bất thường hình thái này gây loạn thị không đều nặng, không thể điều chỉnh đầy đủ bằng kính thông thường, là nguyên nhân trực tiếp của suy giảm chức năng thị giác.
Phù cấp tính và thủng
Phần tiêu đề “Phù cấp tính và thủng”Khi mỏng giác mạc tiến triển đáng kể, màng Descemet bị vỡ, thủy dịch chảy vào nhu mô gây phù cấp tính. Theo báo cáo của Ueji và cộng sự, tuổi trung bình của thủng giác mạc trong PMD là 50,1 ± 14,6 tuổi, muộn hơn so với giác mạc hình chóp (36,9 ± 16,3 tuổi) 1). Điều này phản ánh rằng tiến triển của PMD chậm hơn giác mạc hình chóp. Thủng là biến chứng tương đối hiếm, nhưng một khi xảy ra sẽ gây suy giảm thị lực nghiêm trọng, do đó việc theo dõi tiến triển, hướng dẫn tránh dụi mắt và kiểm soát dị ứng là rất quan trọng. Trong PMD, dải mỏng nằm ở vùng ngoại vi, do đó các stress cơ học cục bộ như chấn thương, biến động áp lực nội nhãn hoặc dụi mắt quá mức có thể là yếu tố kích hoạt thủng. Khuyến cáo theo dõi định kỳ bằng đèn khe và đo độ dày giác mạc, và xem xét can thiệp phẫu thuật sớm ở những trường hợp giảm độ dày giác mạc đáng kể, để phòng ngừa thủng.
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”Các chủ đề nghiên cứu gần đây liên quan đến PMD bao gồm:
- Phát hiện sớm cơ sinh học: Phát hiện PMD ở giai đoạn tiền lâm sàng (giai đoạn cơ sinh học) bằng cách sử dụng Ocular Response Analyzer và Corvis ST để đo độ trễ giác mạc (corneal hysteresis), yếu tố kháng giác mạc (corneal resistance factor) và phân tích Scheimpflug động 2)
- CXL cá nhân hóa: Giao thức sub400 của Hafezi và cộng sự là kỹ thuật điều chỉnh thời gian chiếu xạ dựa trên độ dày giác mạc cho giác mạc siêu mỏng (<400 µm), cho thấy khả năng áp dụng cho các trường hợp tiến triển trước đây là chống chỉ định của CXL thông thường 9)
- PRK hướng dẫn địa hình đồng thời với CXL: Báo cáo của Stojanovic và cộng sự đã đạt được cải thiện chức năng thị giác và ức chế tiến triển đồng thời cho cả PMD và keratoconus 6)
- ICRS ghép đồng loại giác mạc (CAIRS): Việc sử dụng CAIRS (sử dụng mô giác mạc người) kết hợp với CXL đã được báo cáo và không có biến chứng liên quan đến mảnh ghép trong nghiên cứu thí điểm keratoconus 11)
- Xét nghiệm di truyền: Xét nghiệm di truyền sàng lọc 75 gen (bao gồm gen TGFBI) và hơn 2000 đột biến đã được đưa vào thực tế để đánh giá nguy cơ giãn giác mạc 2)
- Phân tích AI và bản đồ độ dày biểu mô: Các nỗ lực phát hiện tự động giãn giác mạc giai đoạn tiền lâm sàng đang được phát triển bằng cách sử dụng bản đồ độ dày biểu mô từ AS-OCT và phân tích AI hình ảnh đoạn trước 2). Vì biểu mô bù đắp cho sự bất thường của nhu mô bên dưới bằng cách thay đổi độ dày, mô hình độ dày biểu mô được coi là dấu hiệu sớm của giãn nhu mô
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Ueji N, Kato K, Yonekawa Y, et al. Case of unilateral pellucid marginal corneal degeneration progressing to corneal perforation with keratoconus in contralateral eye. Am J Ophthalmol Case Rep. 2022;25:101293.
- American Academy of Ophthalmology Cornea/External Disease Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2023.
- Belin MW, Asota IM, Ambrosio R Jr, Khachikian SS. What’s in a name: keratoconus, pellucid marginal degeneration, and related thinning disorders. Am J Ophthalmol. 2011;152(2):157-162.
- Jinabhai A, Radhakrishnan H, O’Donnell C. Pellucid corneal marginal degeneration: a review. Cont Lens Anterior Eye. 2011;34(2):56-63.
- Walker RN, Khachikian SS, Belin MW. Scheimpflug photographic diagnosis of pellucid marginal degeneration. Cornea. 2008;27(8):963-966.
- Stojanovic A, Zhang J, Chen X, et al. Topography-guided transepithelial surface ablation followed by corneal collagen cross-linking performed in a single combined procedure for the treatment of keratoconus and pellucid marginal degeneration. J Refract Surg. 2010;26(2):145-152.
- Raiskup-Wolf F, Hoyer A, Spoerl E, Pillunat LE. Collagen crosslinking with riboflavin and ultraviolet-A light in keratoconus: long-term results. J Cataract Refract Surg. 2008;34(5):796-801.
- Hersh PS, Stulting RD, Muller D, et al. United States multicenter clinical trial of corneal collagen crosslinking for keratoconus treatment. Ophthalmology. 2017;124(9):1259-1270.
- Hafezi F, Kling S, Gilardoni F, et al. Individualized corneal cross-linking with riboflavin and UV-A in ultrathin corneas: the sub400 protocol. Am J Ophthalmol. 2021;224:133-142.
- Godefrooij DA, Gans R, Imhof SM, Wisse RP. Nationwide reduction in the number of corneal transplantations for keratoconus following the implementation of cross-linking. Acta Ophthalmol. 2016;94(7):675-678.
- Jacob S, Patel SR, Agarwal A, et al. Corneal allogenic intrastromal ring segments (CAIRS) combined with corneal cross-linking for keratoconus. J Refract Surg. 2018;34(5):296-303.
- Sykakis E, Karim R, Evans JR, et al. Corneal collagen cross-linking for treating keratoconus. Cochrane Database Syst Rev. 2015;(3):CD010621.
