肿瘤
视网膜母细胞瘤:最重要。由RB1基因突变(13q14)引起。95%在5岁前发病。
髓上皮瘤:来源于睫状体的罕见肿瘤。
视网膜色素上皮(RPE)腺瘤/错构瘤:视网膜和视网膜色素上皮的错构瘤性病变。
视网膜星形细胞错构瘤:可能与结节性硬化症相关。

白瞳症(Leukocoria)意为“白色瞳孔”,源自希腊语leukos(白)和kore(瞳孔)。指通过瞳孔进行眼底照明时,观察到白色光反射代替正常的红光反射的状态。
当从角膜到后极部的光学路径中存在混浊或异常结构时,脉络膜血管的红光反射被阻断,产生白色瞳孔反射。病因包括肿瘤、先天异常、血管疾病、炎症性疾病以及屈光介质混浊等多种。
白瞳症鉴别中最重要的是视网膜母细胞瘤。视网膜母细胞瘤是儿童最常见的眼内恶性肿瘤,估计发病率为每17,000名新生儿中1例2)。白瞳症和斜视是主要首发症状2),早期发现直接关系到生命预后和视觉预后。
此外,有髓视网膜神经纤维层(MRNFL)是一种先天异常,约1%的人口存在,有时会作为白瞳症被发现1)3)。
视网膜母细胞瘤。它是儿童最常见的眼内恶性肿瘤,直接关系到生命预后,因此当发现白瞳症时,必须优先排除。详情请参阅“诊断和检查方法”一节。
白瞳症通常在婴幼儿中发现,因此没有自觉症状的主诉。家长常在以下情况下注意到。
正常的红色反射被白色或灰白色反射取代。双眼反射的不对称性(Bruckner反射阳性)也是重要的所见。
根据病因,可能观察到以下情况。
呈现原发疾病特有的表现。
红色反射不对称是眼科就诊的指征。美国儿科学会(AAP)建议对所有新生儿、婴儿和儿童进行红色反射检查,白色反射或反射不对称需要立即转诊至眼科医生。
白瞳的原因多种多样。主要病因按类别列出。
肿瘤
视网膜母细胞瘤:最重要。由RB1基因突变(13q14)引起。95%在5岁前发病。
髓上皮瘤:来源于睫状体的罕见肿瘤。
视网膜色素上皮(RPE)腺瘤/错构瘤:视网膜和视网膜色素上皮的错构瘤性病变。
视网膜星形细胞错构瘤:可能与结节性硬化症相关。
先天异常
血管疾病
早产儿视网膜病变(ROP):发生于早产和低出生体重婴儿。双眼性。
Coats病:视网膜毛细血管扩张伴渗出。发病率约0.09/10万。85%为年轻男性6)。
家族性渗出性玻璃体视网膜病变(FEVR):常为常染色体显性遗传。
炎症及其他
根据2008年美国儿科学会(AAP)的建议,所有新生儿、婴儿和儿童应在出院前及定期体检中进行红光反射检查。
上述异常均需转诊至眼科医生。透照法对白内障的诊断很有用,对判断婴儿白内障的手术适应症也很重要。
引起白瞳症的主要疾病的鉴别要点如下所示。
| 疾病 | 侧别 | 好发年龄 | 超声特征 |
|---|---|---|---|
| 视网膜母细胞瘤 | 单眼约70% | 5岁前占95% | 肿瘤+钙化 |
| 永存胎儿血管 | 单眼优势 | 先天性 | 视乳头索状阴影 |
| 早产儿视网膜病变 | 双眼 | 出生后立即 | 周边血管未发育 |
| Coats病 | 主要单眼 | 学龄期 | 视网膜脱离,无钙化 |
| 眼弓蛔虫病 | 单眼 | 多样 | 无钙化肿块 |
超声检查在检测钙化方面具有优势,适合作为门诊快速进行的初步筛查。MRI在鉴别视网膜母细胞瘤与Coats病、永存原始玻璃体增生症等方面最为优越,并且可以评估视神经浸润和脉络膜浸润。
白瞳症的治疗因病因不同而有很大差异。以下介绍主要病因的治疗方法。
视网膜母细胞瘤
全身化疗:标准方案为长春新碱1.5 mg/m²、依托泊苷150 mg/m²、卡铂560 mg/m²三药联合2)。
局部治疗:经瞳孔温热疗法(TTT)、激光光凝、冷冻凝固与化疗联合使用2)。
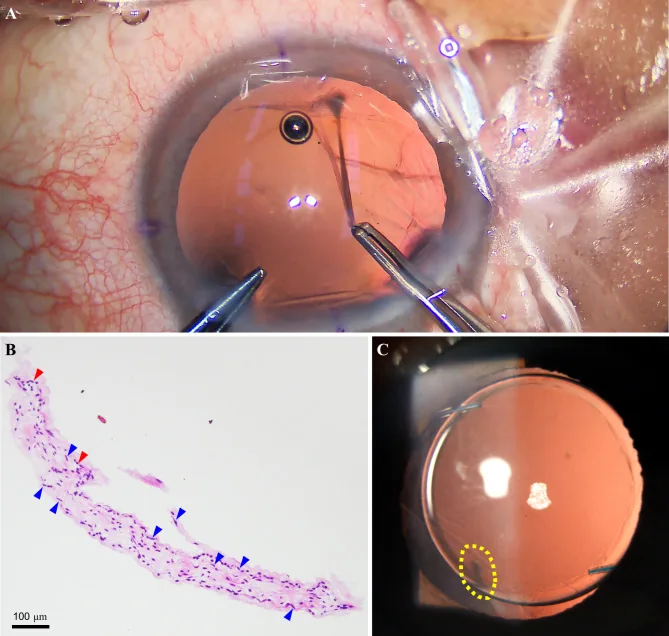
眼球摘除:对于晚期病例(如Murphree分类E组等),进行眼球摘除2)。原则上不进行眼内肿瘤活检,因为存在肿瘤细胞眼外播散的风险。
Coats病
早期(1-2期):使用激光光凝闭塞扩张的血管6)。
中期(渗出较多时):使用冷冻凝固破坏异常血管6)。
晚期(合并视网膜脱离):进行玻璃体手术等视网膜脱离手术。若不治疗,可能因继发性青光眼导致眼球摘除6)。
MRNFL和弱视
对于其他原因疾病,早产儿视网膜病变(ROP)采用激光光凝或抗VEGF药物玻璃体内注射4),先天性白内障采用白内障手术,永存原始玻璃体增生症(PFV)采用晶状体切除/玻璃体切除等。
检眼镜的光线通过角膜、前房、晶状体、玻璃体到达视网膜。视网膜下脉络膜中丰富的血管反射光线,形成红色反射。如果该光学路径中存在混浊、肿瘤或异常结构,红色反射被阻断,出现白瞳症。
肿瘤抑制基因RB1(位于染色体13q14)的双等位基因失活导致视网膜细胞不受控制地增殖2)4)。
白色视网膜肿瘤直接阻断红色反射,表现为白瞳症。
这是一种非遗传性、散发性疾病,目前提出了两种致病途径6)。
进展性渗出性视网膜脱离导致白瞳症。
正常情况下,神经纤维的髓鞘形成仅发生在视神经板(筛板)后方,视网膜内的神经纤维是无髓的。在MRNFL中,由于筛板未成熟或缺陷,少突胶质细胞样细胞侵入视网膜,并在视网膜神经节细胞的轴突周围形成髓鞘3)。髓鞘阻碍光线透过,因此广泛的MRNFL表现为白瞳症。
Badalova等人(2025年)利用荷兰全国视网膜母细胞瘤登记处(1991-2019年)进行了一项回顾性队列研究,报告称从出生起接受完全筛查的28例家族性视网膜母细胞瘤患者均在1岁前确诊(中位诊断年龄18天,范围3-352天)。57.1%在出生后1个月内确诊,82.1%在6个月内确诊。不完全筛查组(10例)的中位诊断年龄为420天。基于这些结果,修订了方案,将低风险组(估计风险<3%)的筛查缩短至2岁以内7)。
Lomi等人(2025年)报告了一例患有Dandy-Walker综合征(DWS)的婴儿发生双侧视网膜母细胞瘤的病例。DWS和视网膜母细胞瘤均被认为与染色体13q异常有关,但两种疾病共存极为罕见。Rodjan等人对168例视网膜母细胞瘤儿童进行的MRI研究中,仅发现1例Dandy-Walker变异型。这表明对先天性脑畸形儿童进行眼内恶性肿瘤筛查的重要性2)。
体外受精(IVF)可能通过表观遗传异常增加视网膜母细胞瘤的发病风险,这一观点一直存在争议。荷兰的一项研究提示IVF后视网膜母细胞瘤的发生率增加,但多项大规模流行病学研究未发现显著关联,结论尚未确定4)。
有髓视网膜神经纤维(MRNFL)伴近视和弱视的三联征称为Straatsma综合征。与视觉预后相关的因素包括MRNFL的类型(1型:仅上方弓状纤维,2型:上下方弓状纤维,3型:不与视盘连续)、屈光参差的程度以及OCT上黄斑椭圆体带的结构。2型预后最差,对弱视治疗的反应也较差1)。