良性型的组织学特征
非畸胎瘤型:形成神经上皮样管腔结构。
畸胎瘤型:除神经上皮样结构外,还含有软骨、横纹肌等异位组织。
共同特征:核异型性轻微,浸润征象和核分裂象少见。

髓上皮瘤是一种罕见的眼内肿瘤,起源于睫状体无色素上皮。睫状体无色素上皮来源于胚胎神经管上皮,髓上皮瘤表现出反映其多向分化潜能的独特组织学特征。它曾一度被描述为与视网膜母细胞瘤相关的肿瘤。
最常见的发生部位是睫状体,起源于视神经或视网膜的病例罕见。它主要发生于儿童,尤其是1至10岁,成人发病极为罕见。Kaliki等人对41例病例的分析显示,诊断时的中位年龄为5岁1。这是一种非常罕见的肿瘤,难以确定确切发病率,在眼科临床实践中极为少见2。
临床上最重要的挑战是与同样发生于同龄儿童且表现为白瞳症的视网膜母细胞瘤进行鉴别。确诊通常依靠眼球摘除后的病理组织学检查。
髓上皮瘤在早期通常无症状,可能由家长偶然发现或在婴幼儿健康检查中因红光反射异常而被发现。主要的发现契机如下所示。
在Kaliki等人对41例病例的分析中,继发性青光眼占44%,虹膜新生血管占51%,白内障占46%,晶状体半脱位占27%,白瞳症、继发性青光眼和晶状体异常被报告为特征性的临床三联征13。
散瞳后前眼部检查和房角镜检查可见睫状体区域白色至黄白色肿块。肿块表面不规则,可能含有囊性结构。
良性型的组织学特征
非畸胎瘤型:形成神经上皮样管腔结构。
畸胎瘤型:除神经上皮样结构外,还含有软骨、横纹肌等异位组织。
共同特征:核异型性轻微,浸润征象和核分裂象少见。
恶性型的组织学特征
浸润征象:明显浸润周围组织。
核分裂象:出现大量核分裂象。
眼外浸润风险:可能发生巩膜外、眼眶浸润及转移。
肿瘤增大并向眼球外浸润时,出现眼球突出和眼球运动障碍。也可能因继发性青光眼导致眼压升高和角膜水肿。
髓上皮瘤的发生被认为源于睫状体无色素上皮的胚胎期发育异常。正常发育中神经管上皮的形成过程被认为与肿瘤形成有关,但具体发病机制尚不明确。
尚未确定特定的环境风险因素。关于性别、地区和人种差异也缺乏明确数据。
在遗传背景方面,部分病例报告了与DICER1基因突变的相关性。DICER1突变是导致胸膜肺母细胞瘤、肾肿瘤、甲状腺肿瘤等多器官肿瘤的癌症易感综合征(DICER1综合征)的致病基因,已有报道称睫状体髓上皮瘤可作为伴有胸膜肺母细胞瘤的家族性肿瘤易感综合征的一种表现出现45。此外,在散发病例中,肿瘤组织中也发现了体细胞性DICER1突变,提示DICER1通路异常可能参与肿瘤发生6。然而,大多数髓上皮瘤是散发性的,家族性发病仅限于少数病例。
在畸胎瘤样型中,由于包含软骨、横纹肌等多种异位组织,因此认为多能细胞参与了肿瘤形成。这与睫状体无色素上皮在胚胎期保持多向分化潜能是一致的。
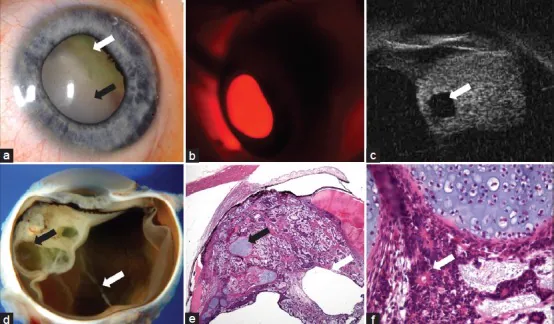
**超声生物显微镜(UBM)**是确认和评估睫状体肿块形态最有用的检查。它可以显示与睫状体相邻的实性或囊实性肿块,并评估肿块范围、与睫状体的关系以及前段浸润的存在。Kaliki等人的分析显示,61%的病例中确认了肿瘤内囊肿,UBM显示囊性结构是强烈提示本病的表现1。
MRI用于评估肿瘤范围和眼外浸润。当怀疑眼眶或视神经浸润时,它为治疗决策提供必要信息。
CT扫描有助于评估钙化的存在,并有助于与视网膜母细胞瘤鉴别(视网膜母细胞瘤常出现钙化)。
眼底检查和前段检查在散瞳下使用裂隙灯显微镜和间接检眼镜进行。直接观察睫状体肿块并评估视网膜合并病变(如浆液性视网膜脱离)。
确诊通常通过眼球摘除后的病理组织学检查进行。由于睫状体活检技术上困难且存在肿瘤播散风险,当临床和影像学检查强烈怀疑髓上皮瘤时,通常先行眼球摘除术。
组织病理学上,诊断为形成类似胚胎神经上皮的管状、乳头状或片状结构的上皮性肿瘤。畸胎样型的特点是存在异位组织,如软骨、横纹肌和脑组织样成分。
| 疾病 | 鉴别要点 |
|---|---|
| 视网膜母细胞瘤 | 特征为白瞳、CT上钙化、多发性。起源于视网膜。髓上皮瘤主要表现为睫状体肿块。 |
| 睫状体黑色素细胞瘤 | 良性,色素丰富。多见于中老年人,UBM上呈高回声肿块。 |
| 睫状体恶性黑色素瘤 | 发生于中老年人。色素性肿块,有时伴有哨兵血管。 |
| 永存原始玻璃体增生症(PHPV) | 先天性。玻璃体内形成纤维血管膜,表现为白瞳。 |
眼球摘除后使用义眼。考虑到美容和社交适应,通常早期植入眼眶植入物。
对于强烈提示为良性的小型肿瘤,可选择通过睫状体切除术进行局部切除。然而,手术进入睫状体在技术上具有挑战性,能够实施的机构和医生有限。此外,切除后仍有肿瘤复发风险,因此需要谨慎选择病例并严格随访。
如果眼外浸润进展,肿瘤累及眼眶,则需要行眼眶内容物剜除术。由于创伤大且术后美容问题,需谨慎判断适应证。
| 病理类型 | 预后特征 |
|---|---|
| 良性型 | 眼球摘除后若无转移,预后良好。局部复发率低。 |
| 恶性型 | 存在眼外浸润和远处转移的风险。一旦转移,预后不良。 |
| 眼外浸润病例 | 即使行眼眶内容物剜除术后,也需注意局部复发和转移。 |
远处转移相对少见,但恶性型和眼外浸润病例需要充分随访。若发生转移,可考虑化疗、放疗等治疗,但尚未确立标准方案。
髓上皮瘤起源于睫状体无色素上皮。睫状体无色素上皮在胚胎期由神经管来源的神经上皮形成。因此,髓上皮瘤的组织学表现为类似胚胎期神经管上皮的管腔、乳头和片状结构。
非畸胎瘤型仅形成神经上皮样的管腔和乳头结构。是最接近正常神经管上皮形态的类型。细胞呈柱状至立方状,有时呈假复层排列。
畸胎瘤型除神经上皮样结构外,还包含软骨、横纹肌、脑组织样成分等多种组织。这反映了肿瘤起始细胞的高度多分化潜能,组织学类似畸胎瘤。良性畸胎瘤型核异型性和核分裂象少,增殖边界清晰。
恶性型除神经上皮样结构外,还可见以下表现:
这些发现是判断恶性程度和预测预后的依据。也有报告称存在良恶性界限模糊的中间型,病理诊断需要经验。
在恶性类型中,肿瘤细胞通过巩膜导水管(emissary canal)浸润眼眶是主要途径。血行转移的途径被认为是通过睫状体丰富的血管网进行全身播散,但详细机制仍在研究中。
DICER1基因编码参与小RNA生物合成的RNase III酶。DICER1的胚系突变导致DICER1综合征,与胸膜肺母细胞瘤、肾肿瘤、甲状腺肿瘤等多种肿瘤相关。近年来,有报道称部分髓上皮瘤存在DICER1突变,眼肿瘤与DICER1综合征的关联性备受关注。
识别DICER1突变对于选择遗传咨询对象以及考虑家族遗传筛查的适应证可能很重要。最近对睫状体髓上皮瘤的临床病理学分析再次指出,结合分子遗传学检测的系统性评估的重要性7。
髓上皮瘤病例数少,难以进行大规模临床研究。以Shields等人为代表的眼肿瘤专科机构积累的大规模病例系列,有助于完善良恶性的病理鉴别标准。核分裂象计数和浸润发现的定量评估标准的标准化是未来的课题。
对于小型、良性型髓上皮瘤,局部切除(睫状体切除术)的适应症扩大正在研究中。虽然有可能避免眼球摘除并保留视功能,但需要建立术后复发风险管理和长期随访方案。
畸胎样型与非畸胎样型在恶性转化频率、眼外浸润风险和预后方面是否存在差异尚未完全阐明。期待通过大规模多中心研究进行比较分析。
Kaliki S, Shields CL, Eagle RC Jr, Vemuganti GK, Almeida A, Manjandavida FP, Mulay K, Honavar SG, Shields JA. Ciliary body medulloepithelioma: analysis of 41 cases. Ophthalmology. 2013;120(12):2552-2559. doi:10.1016/j.ophtha.2013.05.015. PMID: 23796765. ↩ ↩2 ↩3 ↩4
Tadepalli SH, Shields CL, Shields JA, Honavar SG. Intraocular medulloepithelioma - A review of clinical features, DICER 1 mutation, and management. Indian J Ophthalmol. 2019;67(6):755-762. doi:10.4103/ijo.IJO_845_19. PMID: 31124483; PMCID: PMC6552580. ↩ ↩2
Peshtani A, Kaliki S, Eagle RC, Shields CL. Medulloepithelioma: A triad of clinical features. Oman J Ophthalmol. 2014;7(2):93-95. doi:10.4103/0974-620X.137171. PMID: 25136238; PMCID: PMC4134557. ↩
Kramer GD, Arepalli S, Shields CL, Shields JA. Ciliary body medulloepithelioma association with pleuropulmonary blastoma in a familial tumor predisposition syndrome. J Pediatr Ophthalmol Strabismus. 2014;51:e48-e50. doi:10.3928/01913913-20140709-03. PMID: 25032694. ↩
Priest JR, Williams GM, Manera R, Jenkinson H, Bründler MA, Davis S, Murray TG, Galliani CA, Dehner LP. Ciliary body medulloepithelioma: four cases associated with pleuropulmonary blastoma—a report from the International Pleuropulmonary Blastoma Registry. Br J Ophthalmol. 2011;95(7):1001-1005. doi:10.1136/bjo.2010.189779. PMID: 21156700. ↩
Durieux E, Descotes F, Nguyen AM, Grange JD, Devouassoux-Shisheboran M. Somatic DICER1 gene mutation in sporadic intraocular medulloepithelioma without pleuropulmonary blastoma syndrome. Hum Pathol. 2015;46(5):783-787. doi:10.1016/j.humpath.2015.01.020. PMID: 25791583. ↩
August AH, Cernichiaro-Espinosa LA, Moctezuma-Davila M, Wibbelsman TD, Wilson MW, Chévez-Barrios P, Shields CL, Lally SE, Eberhart CG, Orr BA, Simpson E, Eagle RC, Milman T. Ciliary Body Medulloepithelioma: Clinical and Pathologic Challenges with a Focus on Molecular Genetics. Semin Ophthalmol. 2025;40(6):518-528. doi:10.1080/08820538.2025.2457066. PMID: 39869033. ↩