เมดัลโลอีพิธีลิโอมา เป็นเนื้องอกในลูกตาที่พบได้ยาก ซึ่งเกิดจากเยื่อบุผิวไม่มีเม็ดสีของซิลิอารีบอดี พบบ่อยในเด็ก (อายุ 1-10 ปี) และการแยกจากรีติโนบลาสโตมา มีความสำคัญอย่างยิ่ง
จำแนกทางเนื้อเยื่อวิทยาเป็นชนิดไม่ร้ายแรง (เทอรารอยด์/ไม่ใช่เทอรารอยด์) และชนิดร้ายแรง
ลิวโคโคเรีย ต้อกระจก และต้อหิน เป็นสัญญาณหลักที่นำไปสู่การตรวจพบ
การรักษาส่วนใหญ่คือการควักลูกตาออก ซึ่งใช้เป็นการวินิจฉัยที่แน่นอนด้วย
ชนิดร้ายมีความเสี่ยงต่อการลุกลามนอกลูกตาและการแพร่กระจายระยะไกล
เมดัลโลอีพิเทลิโอมา (medulloepithelioma ) เป็นเนื้องอกในลูกตาที่พบได้ยาก ซึ่งเกิดจากเยื่อบุผิวไม่มีสีของซิลิอารีบอดี (ciliary body non-pigmented epithelium) เยื่อบุผิวไม่มีสีของซิลิอารีบอดี มีต้นกำเนิดจากเยื่อบุผิวท่อประสาทของตัวอ่อน และเมดัลโลอีพิเทลิโอมาแสดงลักษณะทางเนื้อเยื่อวิทยาที่เป็นเอกลักษณ์ซึ่งสะท้อนถึงศักยภาพในการแยกตัวหลายทิศทาง ในอดีตบางครั้งถูกอธิบายว่าเป็นเนื้องอกที่เกี่ยวข้องกับรีติโนบลาสโตมา
ตำแหน่งที่พบบ่อยที่สุดคือซิลิอารีบอดี ในขณะที่กรณีที่เกิดจากเส้นประสาทตา หรือจอตานั้นพบได้ยาก พบมากในเด็ก โดยเฉพาะอายุ 1-10 ปี และพบน้อยมากในผู้ใหญ่ ในการวิเคราะห์ผู้ป่วย 41 รายโดย Kaliki และคณะ อายุมัธยฐานเมื่อวินิจฉัยคือ 5 ปี 1 2
ความท้าทายทางคลินิกที่สำคัญที่สุดคือการแยกความแตกต่างจากรีติโนบลาสโตมา ซึ่งเกิดในเด็กวัยเดียวกันและทำให้เกิดรีเฟล็กซ์รูม่านตา สีขาว การวินิจฉัยที่แน่นอนมักทำโดยการตรวจทางพยาธิวิทยาหลังการควักลูกตา
Q
เมดัลโลอีพิเทลิโอมาและรีติโนบลาสโตมาแตกต่างกันอย่างไร?
A
ทั้งสองเกิดในตาของเด็กและทำให้เกิดรีเฟล็กซ์รูม่านตา สีขาวเหมือนกัน อย่างไรก็ตาม เมดัลโลอีพิเทลิโอมาเกิดจากเยื่อบุผิวไม่มีสีของซิลิอารีบอดี (นิวโรอีพิเทเลียม) ในขณะที่รีติโนบลาสโตมา เกิดจากเซลล์จอตาที่ยังไม่แยกตัว ในการตรวจภาพ รีติโนบลาสโตมา มีลักษณะเฉพาะคือการกลายเป็นปูน (CT) หรือรอยโรคหลายตำแหน่ง ในขณะที่เมดัลโลอีพิเทลิโอมามักเกิดเป็นก้อนที่ซิลิอารีบอดี การยืนยันก้อนที่ซิลิอารีบอดี ด้วยอัลตราซาวนด์ไบโอไมโครสโคปี (UBM ) มีประโยชน์ในการวินิจฉัยแยกโรค แต่การวินิจฉัยที่แน่นอนต้องอาศัยการตรวจทางพยาธิวิทยา
เมดัลโลอีพิเทลิโอมามักไม่มีอาการในระยะแรก และอาจตรวจพบได้จากการสังเกตของผู้ปกครองหรือการตรวจสุขภาพเด็กเป็นประจำเนื่องจากรีเฟล็กซ์ตาผิดปกติ วิธีการตรวจพบหลักมีดังนี้:
รีเฟล็กซ์รูม่านตา สีขาว (leukocoria) : สัญญาณที่สำคัญที่สุด รูม่านตา ดูเป็นสีขาวเมื่อมีแสงส่อง มักสังเกตโดยผู้ปกครองขณะถ่ายภาพต้อกระจก ต้อหิน ตาโปน : พบเมื่อมีการลุกลามนอกลูกตาในระยะลุกลาม
ในการวิเคราะห์ผู้ป่วย 41 รายโดย Kaliki และคณะ พบต้อหินทุติยภูมิ 44% หลอดเลือดใหม่ในม่านตา 51% ต้อกระจก 46% และเลนส์ตาย่อยหลุด 27% ซึ่งรวมกันเป็นสามอาการทางคลินิกที่มีลักษณะเฉพาะ: รีเฟล็กซ์รูม่านตา สีขาว ต้อหินทุติยภูมิ และความผิดปกติของเลนส์ตา 1 3
การตรวจส่วนหน้าของลูกตาหลังขยายม่านตา และการตรวจ gonioscopy พบก้อนเนื้อสีขาวถึงขาวเหลืองบริเวณซิลิอารีบอดี พื้นผิวของก้อนไม่เรียบและอาจมีโครงสร้างคล้ายถุงน้ำอยู่ภายใน
ลักษณะทางจุลกายวิภาคของชนิดไม่ร้าย
ชนิด nonteratoid : สร้างโครงสร้างท่อคล้ายนิวโรเอพิทีเลียม
ชนิด teratoid : นอกจากโครงสร้างคล้ายนิวโรเอพิทีเลียมแล้ว ยังมีเนื้อเยื่อผิดที่ เช่น กระดูกอ่อนและกล้ามเนื้อลาย
ร่วมกัน : นิวเคลียสมี atypia เล็กน้อย พบการแทรกซึมและ mitosis น้อย
ลักษณะทางจุลกายวิภาคของชนิดร้าย
การแทรกซึม : มีการแทรกซึมชัดเจนเข้าไปในเนื้อเยื่อรอบข้าง
Mitosis : พบ mitosis จำนวนมาก
ความเสี่ยงต่อการแทรกซึมออกนอกลูกตา : อาจเกิดการแทรกซึมเข้าไปในตาขาว และเบ้าตา รวมถึงการแพร่กระจาย
เมื่อก้อนโตขึ้นและบุกรุกออกนอกลูกตา จะเกิดตาโปนและการเคลื่อนไหวของลูกตาผิดปกติ อาจมีความดันลูกตา สูงและกระจกตา บวมจากต้อหินทุติยภูมิ
เชื่อว่า medulloepithelioma เกิดจากความผิดปกติในการพัฒนาของตัวอ่อนของเยื่อบุผิวไม่มีสีของซิลิอารีบอดี กระบวนการสร้างเยื่อบุผิวท่อประสาทในการพัฒนาปกติคาดว่าเกี่ยวข้องกับการเกิดเนื้องอก แต่รายละเอียดของกลไกที่แน่ชัดยังไม่เป็นที่ทราบ
ยังไม่มีการระบุปัจจัยเสี่ยงทางสิ่งแวดล้อมที่เฉพาะเจาะจง ข้อมูลเกี่ยวกับความแตกต่างทางเพศ ภูมิภาค และเชื้อชาติก็มีจำกัด
ในแง่ของภูมิหลังทางพันธุกรรม มีรายงานความสัมพันธ์กับการกลายพันธุ์ของยีน DICER1 ในบางกรณี การกลายพันธุ์ของ DICER1 เป็นยีนที่ก่อให้เกิดกลุ่มอาการที่มีความเสี่ยงต่อการเกิดมะเร็ง (DICER1 syndrome) ซึ่งทำให้เกิดเนื้องอกในหลายอวัยวะ เช่น เนื้องอกเยื่อหุ้มปอดและปอด เนื้องอกไต และเนื้องอกต่อมไทรอยด์ และมีรายงานว่า medulloepithelioma ของเลนส์ปรับตา (ciliary medulloepithelioma ) สามารถปรากฏเป็นอาการหนึ่งของกลุ่มอาการที่มีความเสี่ยงต่อเนื้องอกในครอบครัวร่วมกับเนื้องอกเยื่อหุ้มปอดและปอด 4 5 6 medulloepithelioma ส่วนใหญ่เกิดขึ้นเป็นครั้งคราว และกรณีที่เกิดในครอบครัวมีเพียงไม่กี่ราย
ในชนิดเทอรารอยด์ (teratoid) เนื่องจากมีเนื้อเยื่อผิดที่หลากหลาย เช่น กระดูกอ่อนและกล้ามเนื้อลาย จึงเชื่อว่าเซลล์ที่มีศักยภาพหลายทาง (multipotent cells) มีส่วนร่วมในการเกิดเนื้องอก ซึ่งสอดคล้องกับข้อเท็จจริงที่ว่าเยื่อบุเลนส์ปรับตาที่ไม่มีเม็ดสี (non-pigmented ciliary epithelium) ยังคงรักษาศักยภาพในการแยกตัวหลายทางในช่วงตัวอ่อน
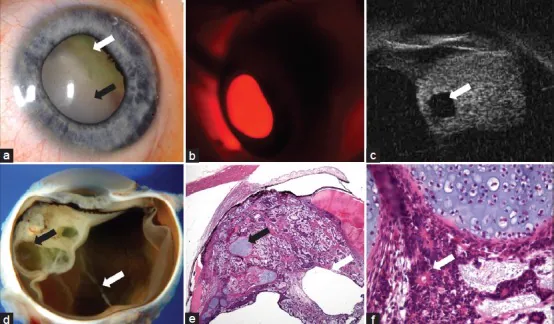
ภาพทางคลินิกของ medulloepithelioma เลนส์ปรับตาในเด็ก, UBM, และพยาธิวิทยาเนื้อเยื่อ (6 แผง) Peshtani A, Kaliki S, Eagle RC, Shields CL. Medulloepithelioma: A triad of clinical features. Oman J Ophthalmol. 2014;7(2):93–95. Figure 1. PM
CI D: PMC4134557. License: CC BY.
ภาพหกแผงของ
medulloepithelioma ที่เกิดขึ้นที่เลนส์ปรับตาของตาซ้ายในเด็กหญิงอายุ 22 เดือน: (a) ก้อนเนื้อเลนส์ปรับตาสีขาวเหลืองและเลนส์ตาย่อยหลุดที่ยืนยันด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp), (b) เงา
ลิมบัส (limbal shadow) ในการตรวจด้วยแสงส่องผ่าน (transillumination), (c) ภาพอัลตราซาวนด์ชีวภาพด้วยกล้องจุลทรรศน์ (
UBM ) แสดงก้อนเนื้อเลนส์ปรับตาชนิดตันที่มีโพรงถุงน้ำ, (d) ชิ้นเนื้อตาที่ถูกควักลูกตาออกแสดงก้อนเนื้อและถุงน้ำ, (e)(f) ภาพพยาธิวิทยาเนื้อเยื่อแสดงสายเซลล์ประสาทเยื่อบุผิว (neuroepithelial cell cords), กระดูกอ่อนไฮยาลิน (hyaline cartilage), โครงสร้างถุงน้ำ, และดอกกุหลาบ Flexner-Wintersteiner สอดคล้องกับการแสดงภาพก้อนเนื้อถุงน้ำของเลนส์ปรับตาด้วย
UBM ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
อัลตราซาวนด์ชีวภาพด้วยกล้องจุลทรรศน์ (UBM ) เป็นการตรวจที่มีประโยชน์มากที่สุดในการยืนยันและประเมินรูปร่างของก้อนเนื้อเลนส์ปรับตา สามารถแสดงภาพก้อนเนื้อชนิดตันหรือผสมกับถุงน้ำที่ติดกับเลนส์ปรับตา และประเมินขอบเขตของก้อนเนื้อ ความสัมพันธ์กับเลนส์ปรับตา และการมีอยู่ของการแทรกซึมเข้าสู่ส่วนหน้าของตา ในการวิเคราะห์ของ Kaliki และคณะ พบถุงน้ำภายในเนื้องอกใน 61% ของกรณี และการแสดงภาพโครงสร้างถุงน้ำด้วย UBM เป็นสิ่งที่บ่งชี้ถึงโรคนี้อย่างมาก 1
MRI ใช้ในการประเมินขอบเขตของเนื้องอกและการลุกลามนอกลูกตา หากสงสัยว่ามีการแทรกซึมเข้าสู่เบ้าตา หรือเส้นประสาทตา MRI จะให้ข้อมูลที่จำเป็นในการกำหนดแผนการรักษา
การสแกน CT มีประโยชน์ในการประเมินการมีอยู่ของหินปูน (calcification) และช่วยในการแยกความแตกต่างจากเรติโนบลาสโตมา (retinoblastoma) ซึ่งพบหินปูนได้บ่อย
การตรวจอวัยวะรับภาพ (fundus) และส่วนหน้าของตา ทำด้วยกล้องจุลทรรศน์ชนิดกรีดและกล้องตรวจตาชนิดมองทางอ้อม (indirect ophthalmoscope) หลังจากขยายม่านตา ทำการสังเกตก้อนเนื้อเลนส์ปรับตาโดยตรงและยืนยันรอยโรคที่จอตาร่วม (เช่น จอตาลอกชนิดมีน้ำใต้จอตา)
การวินิจฉัยที่แน่นอนมักทำโดย การตรวจพยาธิวิทยาเนื้อเยื่อหลังการควักลูกตา (enucleation) เนื่องจากการตัดชิ้นเนื้อจากเลนส์ปรับตาทำได้ยากในทางเทคนิคและมีความเสี่ยงของการแพร่กระจายของเนื้องอกผ่านการตัดชิ้นเนื้อ จึงมักทำการควักลูกตาก่อนหากสงสัยว่าเป็น medulloepithelioma อย่างมากจากอาการทางคลินิกและภาพ
ทางจุลพยาธิวิทยา วินิจฉัยว่าเป็นก้อนเนื้อเยื่อบุผิวที่สร้างโครงสร้างแบบท่อ ปุ่ม และแผ่นคล้ายกับเยื่อบุผิวประสาทของท่อประสาทของตัวอ่อน ในชนิดเทอรารอยด์ ลักษณะเด่นคือการมีเนื้อเยื่อผิดที่ เช่น กระดูกอ่อน กล้ามเนื้อลาย และส่วนประกอบคล้ายเนื้อเยื่อสมอง
โรค จุดที่ใช้แยก เรติโนบลาสโตมา มีลักษณะเด่นคือ รูม่านตาขาว การกลายเป็นปูนใน CT และการเกิดหลายจุด เกิดจากจอประสาทตา เมดัลโลอีพิเทลิโอมาส่วนใหญ่เป็นก้อนเนื้อที่ซีลิอารีบอดี เมลาโนไซโตมาของซีลิอารีบอดี ไม่ร้ายแรงและมีเม็ดสีมาก มักเกิดในวัยกลางคนและผู้สูงอายุ เป็นก้อนที่มีความสะท้อนสูงใน UBM เมลาโนมาร้ายของซีลิอารีบอดี เกิดในวัยกลางคนและผู้สูงอายุ เป็นก้อนที่มีเม็ดสี อาจมีเส้นเลือดเซนทิเนลร่วมด้วย ภาวะหลอดเลือดของทารกในครรภ์คงอยู่ (PHPV ) แต่กำเนิด สร้างเยื่อพังผืดและหลอดเลือดในวุ้นตา และแสดงรูม่านตาขาว
Q
เด็กมีส่วนสีขาวในตา มีความเป็นไปได้อะไรบ้าง?
A
รูม่านตาขาว (leukocoria) ในเด็กเป็นอาการฉุกเฉินที่ต้องได้รับการตรวจโดยจักษุแพทย์โดยเร็ว โรคหลักที่ต้องแยก ได้แก่ เรติโนบลาสโตมา เมดัลโลอีพิเทลิโอมา PHPV ต้อกระจกแต่กำเนิด โรคคอตส์ (จอประสาทตา อักเสบแบบมีสารคัดหลั่ง) และโรคท็อกโซคาราในตา ในจำนวนนี้ เรติโนบลาสโตมาและเมดัลโลอีพิเทลิโอมาเป็นเนื้องอกร้าย การวินิจฉัยที่ล่าช้าอาจส่งผลต่อการพยากรณ์โรค ดังนั้นจึงสำคัญที่จะส่งต่อผู้ป่วยไปยังผู้เชี่ยวชาญโดยไม่ลังเล
ในเมดัลโลอีพิเทลิโอมาส่วนใหญ่ จะเลือกตัดลูกตาออก 1 2
จำเป็นต้องตรวจทางพยาธิวิทยาเพื่อการวินิจฉัยที่แน่ชัด
การเข้าถึงเนื้องอกในซิลิอารีบอดี ในพื้นที่ทำได้ยากทางเทคนิค
มักแยกแยะชนิดร้ายแรงก่อนการผ่าตัดได้ยาก
เพื่อความปลอดภัยในการป้องกันการลุกลามนอกลูกตาและการแพร่กระจาย
หลังตัดลูกตาออก จะใช้ตาเทียม โดยคำนึงถึงการปรับตัวด้านความสวยงามและสังคม มักใส่รากฟันเทียมในเบ้าตา ตั้งแต่ระยะแรก
รูม่านตา สีขาว
หากรูม่านตา ของบุตรหลานของคุณดูเป็นสีขาว หรือปรากฏเป็นสีขาวในภาพถ่ายเพียงข้างเดียว โปรดไปพบจักษุแพทย์ทันที การตรวจพบและการรักษาตั้งแต่เนิ่นๆ มีความสำคัญ หลีกเลี่ยงการสังเกตอาการด้วยตนเอง
ในกรณีเนื้องอกขนาดเล็กที่สงสัยว่าเป็นชนิดไม่ร้ายแรงอย่างมาก การตัดเนื้องอกเฉพาะที่โดยการตัดซิลิอารีบอดี (cyclectomy) อาจเป็นทางเลือก อย่างไรก็ตาม การผ่าตัดเข้าถึงซิลิอารีบอดี มีความยากทางเทคนิค และสถานพยาบาลรวมถึงศัลยแพทย์ที่สามารถทำได้มีจำกัด นอกจากนี้ยังมีความเสี่ยงของการกลับเป็นซ้ำของเนื้องอกหลังการตัด ดังนั้นจึงจำเป็นต้องเลือกผู้ป่วยอย่างระมัดระวังและติดตามผลหลังผ่าตัดอย่างเคร่งครัด
หากการลุกลามนอกลูกตาดำเนินไปและเนื้องอกแพร่กระจายเข้าไปในเบ้าตา จะต้องทำการขุดเบ้าตา (orbital exenteration) เนื่องจากเป็นการผ่าตัดที่รุกรานสูงและก่อให้เกิดปัญหาด้านความสวยงามหลังผ่าตัด การพิจารณาบ่งชี้ในการทำจึงต้องระมัดระวัง
ชนิดทางพยาธิวิทยา ลักษณะการพยากรณ์โรค ชนิดไม่ร้ายแรง หลังการตัดลูกตาออก ถ้าไม่มีการแพร่กระจาย การพยากรณ์โรคดี อัตราการกลับเป็นซ้ำเฉพาะที่ต่ำ ชนิดร้ายแรง มีความเสี่ยงต่อการลุกลามนอกลูกตาและการแพร่กระจายระยะไกล ถ้ามีการแพร่กระจาย การพยากรณ์โรคไม่ดี กรณีที่มีการลุกลามนอกลูกตา หลังการขุดเบ้าตา ต้องระวังการกลับเป็นซ้ำเฉพาะที่และการแพร่กระจาย
การแพร่กระจายระยะไกลพบได้ค่อนข้างน้อย แต่ในชนิดร้ายแรงและกรณีที่มีการลุกลามนอกลูกตา จำเป็นต้องติดตามอย่างใกล้ชิด หากมีการแพร่กระจาย อาจพิจารณาการให้เคมีบำบัดและการฉายรังสี แต่ยังไม่มีสูตรการรักษามาตรฐานที่กำหนดไว้
เมดัลโลอีพิเทลิโอมา (Medulloepithelioma) มีต้นกำเนิดจากเยื่อบุผิวไม่มีสีของซิลิอารีบอดี (ciliary body) เยื่อบุผิวไม่มีสีของซิลิอารีบอดี เกิดจากนิวโรอีพิเทเลียม (neuroepithelium) ที่มาจากท่อประสาท (neural tube) ในช่วงตัวอ่อน ดังนั้น ลักษณะทางเนื้อเยื่อของเมดัลโลอีพิเทลิโอมาจึงแสดงโครงสร้างแบบท่อ ปุ่ม และแผ่นที่คล้ายกับนิวโรอีพิเทเลียมของท่อประสาทของตัวอ่อน
ชนิดไม่เทอรารอยด์ (nonteratoid) สร้างเฉพาะโครงสร้างแบบท่อและปุ่มที่คล้ายนิวโรอีพิเทเลียม เป็นชนิดที่ใกล้เคียงกับสัณฐานวิทยาของนิวโรอีพิเทเลียมปกติมากที่สุด เซลล์มีรูปร่างทรงกระบอกถึงทรงลูกบาศก์ บางครั้งมีการเรียงตัวแบบหลายชั้นเทียม
ชนิดเทอรารอยด์ (teratoid) นอกจากโครงสร้างคล้ายนิวโรอีพิเทเลียมแล้ว ยังมีเนื้อเยื่อหลากหลาย เช่น กระดูกอ่อน กล้ามเนื้อลาย และส่วนประกอบคล้ายเนื้อเยื่อสมอง ซึ่งสะท้อนถึงความสามารถในการแยกตัวหลายทางที่สูงของเซลล์ต้นกำเนิดเนื้องอก ทำให้เกิดลักษณะเนื้อเยื่อคล้ายเทอราโทมา (teratoma) ในชนิดเทอรารอยด์ไม่ร้ายแรง ความผิดปกติของนิวเคลียสและภาพการแบ่งเซลล์พบน้อย และการเจริญเติบโตจำกัดอยู่ภายในขอบเขตที่ชัดเจน
ในชนิดร้ายแรง นอกจากโครงสร้างคล้ายนิวโรอีพิเทเลียมแล้ว ยังพบผลการตรวจดังต่อไปนี้
ความผิดปกติของนิวเคลียสอย่างรุนแรงและเซลล์หลายนิวเคลียส
จำนวนภาพการแบ่งเซลล์แบบไมโทซิสจำนวนมาก
การบุกรุกเนื้อเยื่อรอบข้าง (ตาขาว , ไขมันในเบ้าตา , ม่านตา , กล้ามเนื้อซิลิอารี)
การเกิดจุดเนื้อตาย
ผลการตรวจเหล่านี้เป็นพื้นฐานในการกำหนดระดับความร้ายกาจและการพยากรณ์โรค นอกจากนี้ยังมีรายงานชนิดกึ่งกลางที่ขอบเขตระหว่างชนิดไม่ร้ายและร้ายไม่ชัดเจน ซึ่งต้องอาศัยประสบการณ์ในการวินิจฉัยทางพยาธิวิทยา
ในชนิดร้าย เส้นทางหลักที่เซลล์เนื้องอกบุกรุกเข้าไปในเบ้าตา คือผ่านทางช่องระบาย (emissary canal) ของตาขาว สำหรับการแพร่กระจายทางเลือด เชื่อว่าเกิดขึ้นผ่านเครือข่ายหลอดเลือดที่อุดมสมบูรณ์ของซิลิอารีบอดี แต่กลไกโดยละเอียดยังอยู่ระหว่างการศึกษา
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือระดับรายงานผู้ป่วย และไม่ใช่การรักษามาตรฐานที่ได้รับในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ยีน DICER1 เข้ารหัสเอนไซม์ RNaseIII ที่เกี่ยวข้องกับการสังเคราะห์ RNA ขนาดเล็ก การกลายพันธุ์ในเซลล์สืบพันธุ์ของ DICER1 ทำให้เกิดกลุ่มอาการ DICER1 ซึ่งสัมพันธ์กับเนื้องอกหลายชนิด เช่น พลูโรพัลโมนารีบลาสโตมา เนื้องอกไต และเนื้องอกต่อมไทรอยด์ ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานการพบการกลายพันธุ์ DICER1 ในเมดัลโลอีพิเทลิโอมบางส่วน ทำให้เกิดความสนใจในความสัมพันธ์ระหว่างเนื้องอกตาและกลุ่มอาการ DICER1
การระบุการกลายพันธุ์ DICER1 อาจมีความสำคัญในการเลือกผู้รับคำปรึกษาทางพันธุกรรมและการพิจารณาข้อบ่งชี้ในการตรวจคัดกรองทางพันธุกรรมของครอบครัว การวิเคราะห์ทางคลินิกและพยาธิวิทยาล่าสุดของเมดัลโลอีพิเทลิโอมาซิลิอารีได้เน้นย้ำอีกครั้งถึงความสำคัญของการประเมินอย่างเป็นระบบซึ่งรวมถึงการตรวจทางอณูพันธุศาสตร์ 7
เมดัลโลอีพิเทลิโอมาเป็นโรคที่พบได้ยาก ทำให้ยากต่อการศึกษาทางคลินิกขนาดใหญ่ การรวบรวมชุดผู้ป่วยจำนวนมากจากศูนย์เชี่ยวชาญด้านเนื้องอกตา เช่น Shields และคณะ มีส่วนช่วยในการปรับปรุงเกณฑ์การแยกชนิดทางพยาธิวิทยาระหว่างไม่ร้ายและร้าย การกำหนดมาตรฐานของเกณฑ์เชิงปริมาณสำหรับจำนวนไมโทซิสและผลการบุกรุกเป็นความท้าทายในอนาคต
กำลังพิจารณาการขยายข้อบ่งชี้ของการตัดเฉพาะที่ (การตัดซิลิอารีบอดี ) สำหรับเมดัลโลอีพิธีลิโอมา ชนิดไม่ร้ายขนาดเล็ก ซึ่งอาจหลีกเลี่ยงการควักลูกตาและรักษาการมองเห็น ไว้ได้ แต่จำเป็นต้องมีการจัดการความเสี่ยงของการกลับเป็นซ้ำหลังผ่าตัดและการกำหนดแนวทางการติดตามผลระยะยาว
ยังไม่เป็นที่ทราบแน่ชัดว่ามีความแตกต่างในความถี่ของการกลายเป็นมะเร็ง ความเสี่ยงของการลุกลามนอกลูกตา และการพยากรณ์โรคระหว่างชนิดเทอรารอยด์และชนิดไม่ใช่เทอรารอยด์หรือไม่ คาดว่าจะมีการศึกษาเปรียบเทียบแบบหลายศูนย์ขนาดใหญ่