ویژگیهای بافتشناسی نوع خوشخیم
نوع غیرتراتوئید: ساختارهای لولهای شبهاپیتلیوم عصبی را تشکیل میدهد.
نوع تراتوئید: علاوه بر ساختارهای شبهاپیتلیوم عصبی، حاوی بافتهای نابجا مانند غضروف و عضله مخطط است.
مشترک: آتیپی هستهای خفیف، نفوذ و میتوز کم.

مدولواپیتلیوما (medulloepithelioma) یک تومور نادر داخل چشمی است که از اپیتلیوم بدون رنگدانه جسم مژگانی منشأ میگیرد. اپیتلیوم بدون رنگدانه جسم مژگانی از اپیتلیوم لوله عصبی جنینی مشتق شده است و مدولواپیتلیوما بافتشناسی منحصربهفردی را نشان میدهد که منعکسکننده توانایی تمایز چندگانه آن است. در گذشته گاهی به عنوان تومور مرتبط با رتینوبلاستوما توصیف میشد.
شایعترین محل بروز، جسم مژگانی است و موارد نادری از عصب بینایی یا شبکیه منشأ میگیرند. این تومور در کودکان، بهویژه ۱ تا ۱۰ سال، شایع است و بروز در بزرگسالان استثنایی است. در تحلیل ۴۱ مورد توسط Kaliki و همکاران، میانه سنی در زمان تشخیص ۵ سال گزارش شده است1. این تومور بسیار نادر است و تعیین دقیق فراوانی بروز آن دشوار است، اما فرصت تجربه آن در چشمپزشکی بالینی بسیار کم است2.
تشخیص افتراقی از رتینوبلاستوما که در کودکان همسن رخ میدهد و با لکوسوری (سفیدی مردمک) تظاهر میکند، مهمترین چالش بالینی است. تشخیص قطعی اغلب پس از بررسی بافتشناسی نمونه خارجشده از چشم انجام میشود.
هر دو در چشم کودکان رخ میدهند و با لکوسوری تظاهر میکنند. با این حال، مدولواپیتلیوما از اپیتلیوم بدون رنگدانه جسم مژگانی (اپیتلیوم عصبی) منشأ میگیرد، در حالی که رتینوبلاستوما از سلولهای تمایزنیافته شبکیه منشأ میگیرد. در تصویربرداری، کلسیفیکاسیون (در CT) و ضایعات متعدد در رتینوبلاستوما مشخص است، در حالی که مدولواپیتلیوما اغلب تودهای در جسم مژگانی تشکیل میدهد. تأیید توده جسم مژگانی با میکروسکوپ اولتراسوند زیستی (UBM) برای افتراق مفید است، اما تشخیص قطعی با بررسی بافتشناسی است.
مدولواپیتلیوما اغلب در مراحل اولیه بدون علامت است و ممکن است با توجه والدین یا تشخیص رفلکس غیرطبیعی چشم در معاینات دوران نوزادی کشف شود. موارد اصلی کشف به شرح زیر است:
در تحلیل ۴۱ مورد توسط Kaliki و همکاران، گلوکوم ثانویه ۴۴٪، نئوواسکولاریزاسیون عنبیه ۵۱٪، آب مروارید ۴۶٪ و سابلوکساسیون عدسی ۲۷٪ گزارش شده است و لکوسوری، گلوکوم ثانویه و ناهنجاری عدسی سهگانه بالینی مشخصه را تشکیل میدهند13.
در معاینه بخش قدامی پس از گشاد کردن مردمک و گونیوسکوپی، یک توده سفید تا زرد-سفید در ناحیه جسم مژگانی مشاهده میشود. سطح توده نامنظم است و ممکن است ساختارهای کیستیک داشته باشد.
ویژگیهای بافتشناسی نوع خوشخیم
نوع غیرتراتوئید: ساختارهای لولهای شبهاپیتلیوم عصبی را تشکیل میدهد.
نوع تراتوئید: علاوه بر ساختارهای شبهاپیتلیوم عصبی، حاوی بافتهای نابجا مانند غضروف و عضله مخطط است.
مشترک: آتیپی هستهای خفیف، نفوذ و میتوز کم.
ویژگیهای بافتشناسی نوع بدخیم
نفوذ: نفوذ واضح به بافتهای اطراف.
میتوز: میتوزهای متعدد.
خطر نفوذ خارج چشمی: امکان نفوذ به صلبیه و حدقه و متاستاز وجود دارد.
با بزرگ شدن تومور و نفوذ به خارج کره چشم، برجستگی چشم و محدودیت حرکات چشم ظاهر میشود. همچنین ممکن است افزایش فشار داخل چشم به دلیل گلوکوم ثانویه و ادم قرنیه رخ دهد.
تصور میشود که مدولواپیتلیوما ناشی از ناهنجاری در رشد جنینی اپیتلیوم رنگدانهدار جسم مژگانی باشد. فرآیند تشکیل اپیتلیوم لوله عصبی در رشد طبیعی احتمالاً در تشکیل تومور نقش دارد، اما جزئیات مکانیسم دقیق بروز آن هنوز ناشناخته است.
عوامل خطر محیطی خاصی شناسایی نشده است. همچنین دادههای واضحی در مورد تفاوتهای جنسیتی، منطقهای و نژادی وجود ندارد.
به عنوان زمینه ژنتیکی، ارتباط با جهشهای ژن DICER1 در برخی موارد گزارش شده است. جهش DICER1 ژن عامل سندرم مستعدکننده به سرطان (سندرم DICER1) است که باعث تومورهای چندعضوی مانند پلوروپولموناری بلاستوما، تومور کلیه و گواتر میشود و گزارش شده است که مدولواپیتلیومای مژگانی میتواند به عنوان یکی از نشانههای سندرم مستعدکننده تومور فامیلیال همراه با پلوروپولموناری بلاستوما ظاهر شود 45. علاوه بر این، در موارد پراکنده نیز جهش سوماتیک DICER1 در بافت تومور شناسایی شده است که نشان میدهد ناهنجاری در مسیر DICER1 ممکن است در ایجاد تومور نقش داشته باشد 6. با این حال، بیشتر مدولواپیتلیوماها پراکنده هستند و موارد فامیلیال محدود به تعداد کمی است.
در نوع تراتوئید، وجود بافتهای نابجای متنوع مانند غضروف و عضله مخطط نشان میدهد که سلولهای پرتوان در تشکیل تومور نقش دارند. این با این واقعیت سازگار است که اپیتلیوم رنگدانهدار مژگانی در دوره جنینی توانایی تمایز چندگانه را حفظ میکند.
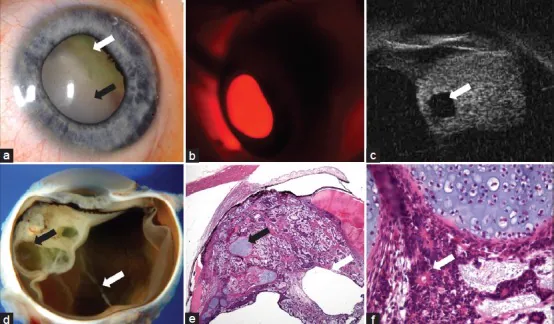
اولتراسوند بیومیکروسکوپی (UBM) مفیدترین آزمایش برای تأیید و ارزیابی مورفولوژی توده مژگانی است. میتواند توده جامد یا مختلط کیستیک مجاور جسم مژگانی را نشان دهد و وسعت توده، ارتباط آن با جسم مژگانی و تهاجم به بخش قدامی را ارزیابی کند. در تحلیل Kaliki و همکاران، کیست داخل توموری در 61% موارد تأیید شد و مشاهده ساختار کیستیک در UBM یافتهای است که به شدت به این بیماری اشاره دارد 1.
MRI برای ارزیابی وسعت تومور و تهاجم خارج چشمی استفاده میشود. در صورت مشکوک بودن به تهاجم به مدار و عصب بینایی، اطلاعات ضروری برای تصمیمگیری درمانی فراهم میکند.
سیتی اسکن برای ارزیابی وجود کلسیفیکاسیون مفید است و به افتراق از رتینوبلاستوما کمک میکند (در رتینوبلاستوما کلسیفیکاسیون به دفعات زیاد دیده میشود).
معاینه فوندوس و معاینه بخش قدامی با استفاده از لامپ اسلیت و افتالموسکوپ غیرمستقیم پس از گشاد کردن مردمک انجام میشود. مشاهده مستقیم توده مژگانی و بررسی ضایعات همراه شبکیه (مانند جداشدگی سروز شبکیه) صورت میگیرد.
تشخیص قطعی اغلب با بررسی بافتشناسی پس از انوکلئاسیون انجام میشود. از آنجایی که بیوپسی از جسم مژگانی از نظر فنی دشوار است و خطر انتشار تومور وجود دارد، در صورت مشکوک بودن شدید به مدولواپیتلیوما بر اساس یافتههای بالینی و تصویربرداری، معمولاً انوکلئاسیون اولویت دارد.
از نظر بافتشناسی، به عنوان یک توده اپیتلیال تشخیص داده میشود که ساختارهای لولهای، پاپیلاری و ورقهای شبیه به اپیتلیوم لوله عصبی جنینی تشکیل میدهد. در نوع تراتوئید، وجود بافتهای نابجا مانند غضروف، عضله مخطط و بافت شبیه مغز مشخصه است.
| بیماری | نکات افتراقی |
|---|---|
| رتینوبلاستوما | مشخصهها: مردمک سفید، کلسیفیکاسیون در CT، و بروز چندگانه. از شبکیه منشأ میگیرد. مدولواپیتلیوما عمدتاً توده جسم مژگانی است. |
| ملانوسیتوم جسم مژگانی | خوشخیم و بسیار رنگدانهدار. بیشتر در میانسالی و سالمندی رخ میدهد، در UBM تودهای با اکوژنیسیته بالا. |
| ملانوم بدخیم جسم مژگانی | در میانسالی و سالمندی بروز میکند. توده رنگدانهدار که ممکن است با عروق نگهبان همراه باشد. |
| بیماری عروقی جنینی پایدار (PHPV) | مادرزادی. یک غشای فیبروواسکولار در زجاجیه تشکیل میدهد و با مردمک سفید تظاهر میکند. |
لکوسوریا (مردمک سفید) در کودکان یک یافته اورژانسی است و نیاز به بررسی فوری توسط متخصص چشم دارد. بیماریهای اصلی که باید افتراق داده شوند عبارتند از: رتینوبلاستوما، مدولواپیتلیوما، بیماری عروقی جنینی پایدار (PHPV)، آب مروارید مادرزادی، بیماری کوتس (رتینوپاتی اگزوداتیو) و توکسوکاریازیس چشمی. در این میان، رتینوبلاستوما و مدولواپیتلیوما تومورهای بدخیم هستند و تأخیر در تشخیص میتواند بر پیشآگهی حیاتی تأثیر بگذارد، بنابراین ارجاع بدون تردید به متخصص ضروری است.
در اکثر موارد مدولواپیتلیوما، انوکلئاسیون انتخاب میشود 12. دلایل آن به شرح زیر است:
پس از انوکلئاسیون از چشم مصنوعی استفاده میشود. با توجه به ملاحظات زیبایی و اجتماعی، اغلب از همان ابتدا ایمپلنت کاسه چشم قرار داده میشود.
در تومورهای کوچک که به شدت خوشخیم به نظر میرسند، رزکسیون موضعی با سیکلکتومی (cyclectomy) یک گزینه است. با این حال، دسترسی جراحی به جسم مژگانی از نظر فنی دشوار است و مراکز و جراحان محدودی قادر به انجام آن هستند. همچنین پس از برداشتن، خطر عود تومور وجود دارد، بنابراین انتخاب دقیق موارد و پیگیری دقیق پس از عمل ضروری است.
اگر تهاجم خارج چشمی پیشرفت کرده و تومور به کاسه چشم رسیده باشد، اکسانتراسیون کاسه چشم (orbital exenteration) ضروری است. این عمل تهاجمی است و مشکلات زیبایی پس از عمل ایجاد میکند، بنابراین اندیکاسیون آن با دقت تعیین میشود.
| نوع بیماری | ویژگیهای پیشآگهی |
|---|---|
| نوع خوشخیم | پس از تخلیه چشم، در صورت عدم متاستاز، پیشآگهی خوب است. میزان عود موضعی پایین است |
| نوع بدخیم | خطر نفوذ به خارج چشم و متاستاز دوردست وجود دارد. در صورت متاستاز، پیشآگهی ضعیف است |
| موارد نفوذ به خارج چشم | پس از تخلیه محتویات حدقه، باید مراقب عود موضعی و متاستاز بود |
متاستاز دوردست نسبتاً نادر است، اما در نوع بدخیم و موارد نفوذ به خارج چشم، پیگیری کافی ضروری است. در صورت متاستاز، درمانهایی مانند شیمیدرمانی و رادیوتراپی بررسی میشود، اما رژیم استاندارد مشخص نیست.
مدولواپیتلیوما از اپیتلیوم رنگدانهدار مژگانی منشأ میگیرد. اپیتلیوم رنگدانهدار مژگانی در دوره جنینی از نورواپیتلیوم مشتق از لوله عصبی تشکیل میشود. بنابراین، بافتشناسی مدولواپیتلیوما ساختارهای لولهای، پاپیلاری و ورقهای شبیه به نورواپیتلیوم لوله عصبی جنینی را نشان میدهد.
نوع غیرتراتوئید فقط ساختارهای لولهای و پاپیلاری شبهنورواپیتلیال را تشکیل میدهد. این نوع نزدیکترین شکل به مورفولوژی طبیعی نورواپیتلیوم لوله عصبی است. سلولها استوانهای تا مکعبی هستند و ممکن است آرایش شبهچندلایه نشان دهند.
نوع تراتوئید علاوه بر ساختارهای شبهنورواپیتلیال، شامل بافتهای متنوعی مانند غضروف، عضله مخطط و اجزای شبهبافت مغز است. این نشاندهنده توانایی تمایز بالای سلول منشأ تومور است و بافتشناسی مشابه تراتوم دارد. در نوع تراتوئید خوشخیم، آتیپی هستهای و میتوز کم است و تکثیر به صورت محدود با مرز مشخص است.
در نوع بدخیم، علاوه بر ساختارهای شبهنورواپیتلیال، یافتههای زیر نیز مشاهده میشود.
این یافتهها مبنای تعیین درجه بدخیمی و پیشآگهی هستند. انواع حد واسط با مرز نامشخص بین خوشخیم و بدخیم نیز گزارش شدهاند و تشخیص پاتولوژی نیاز به تجربه دارد.
در نوع بدخیم، مسیر اصلی تهاجم سلولهای توموری از طریق کانالهای خروجی صلبیه (emissary canal) به داخل حدقه در نظر گرفته میشود. به عنوان مسیر متاستاز هماتوژن، انتشار سیستمیک از طریق شبکه عروقی غنی جسم مژگانی مطرح است، اما مکانیسم دقیق هنوز در دست بررسی است.
ژن DICER1 آنزیم RNaseIII را کد میکند که در بیوسنتز RNAهای کوچک نقش دارد. جهشهای خط زایای DICER1 باعث سندرم DICER1 میشود که با تومورهای متعدد از جمله پلوروپولموناری بلاستوما، تومورهای کلیوی و تیروئید مرتبط است. اخیراً گزارش شده است که در برخی از مدولواپیتلیوماها جهش DICER1 یافت میشود و ارتباط بین تومورهای چشمی و سندرم DICER1 مورد توجه قرار گرفته است.
شناسایی جهش DICER1 میتواند در انتخاب افراد برای مشاوره ژنتیک و بررسی غربالگری ژنتیکی خانواده مهم باشد. در آنالیزهای کلینیکوپاتولوژیک اخیر مدولواپیتلیومای جسم مژگانی، بر اهمیت ارزیابی سیستماتیک همراه با بررسیهای ژنتیک مولکولی تأکید شده است7.
مدولواپیتلیوما یک بیماری نادر است و انجام مطالعات بالینی بزرگ دشوار است. جمعآوری سری موارد بزرگ توسط مراکز تخصصی تومورهای چشمی مانند Shields و همکاران به بهبود معیارهای پاتولوژیک تمایز خوشخیم و بدخیم کمک کرده است. استانداردسازی معیارهای کمی برای تعداد فیگورهای میتوزی و یافتههای تهاجمی از چالشهای آینده است.
گسترش اندیکاسیون رزکسیون موضعی (سیکلوکتومی) برای مدولواپیتلیومای کوچک و خوشخیم در حال بررسی است. این روش ممکن است از تخلیه چشم جلوگیری کرده و عملکرد بینایی را حفظ کند، اما مدیریت خطر عود پس از جراحی و ایجاد پروتکل پیگیری طولانیمدت ضروری است.
اینکه آیا بین نوع تراتوئید و غیرتراتوئید از نظر فراوانی بدخیمی، خطر تهاجم خارج چشمی و پیشآگهی تفاوت وجود دارد یا خیر، به طور کامل مشخص نشده است. مطالعات تطبیقی در مقیاس بزرگ چندمرکزی مورد انتظار است.
Kaliki S, Shields CL, Eagle RC Jr, Vemuganti GK, Almeida A, Manjandavida FP, Mulay K, Honavar SG, Shields JA. Ciliary body medulloepithelioma: analysis of 41 cases. Ophthalmology. 2013;120(12):2552-2559. doi:10.1016/j.ophtha.2013.05.015. PMID: 23796765. ↩ ↩2 ↩3 ↩4
Tadepalli SH, Shields CL, Shields JA, Honavar SG. Intraocular medulloepithelioma - A review of clinical features, DICER 1 mutation, and management. Indian J Ophthalmol. 2019;67(6):755-762. doi:10.4103/ijo.IJO_845_19. PMID: 31124483; PMCID: PMC6552580. ↩ ↩2
Peshtani A, Kaliki S, Eagle RC, Shields CL. Medulloepithelioma: A triad of clinical features. Oman J Ophthalmol. 2014;7(2):93-95. doi:10.4103/0974-620X.137171. PMID: 25136238; PMCID: PMC4134557. ↩
Kramer GD, Arepalli S, Shields CL, Shields JA. Ciliary body medulloepithelioma association with pleuropulmonary blastoma in a familial tumor predisposition syndrome. J Pediatr Ophthalmol Strabismus. 2014;51:e48-e50. doi:10.3928/01913913-20140709-03. PMID: 25032694. ↩
Priest JR, Williams GM, Manera R, Jenkinson H, Bründler MA, Davis S, Murray TG, Galliani CA, Dehner LP. Ciliary body medulloepithelioma: four cases associated with pleuropulmonary blastoma—a report from the International Pleuropulmonary Blastoma Registry. Br J Ophthalmol. 2011;95(7):1001-1005. doi:10.1136/bjo.2010.189779. PMID: 21156700. ↩
Durieux E, Descotes F, Nguyen AM, Grange JD, Devouassoux-Shisheboran M. Somatic DICER1 gene mutation in sporadic intraocular medulloepithelioma without pleuropulmonary blastoma syndrome. Hum Pathol. 2015;46(5):783-787. doi:10.1016/j.humpath.2015.01.020. PMID: 25791583. ↩
August AH, Cernichiaro-Espinosa LA, Moctezuma-Davila M, Wibbelsman TD, Wilson MW, Chévez-Barrios P, Shields CL, Lally SE, Eberhart CG, Orr BA, Simpson E, Eagle RC, Milman T. Ciliary Body Medulloepithelioma: Clinical and Pathologic Challenges with a Focus on Molecular Genetics. Semin Ophthalmol. 2025;40(6):518-528. doi:10.1080/08820538.2025.2457066. PMID: 39869033. ↩