腫瘤

白瞳症(Leukocoria)
一目了然的要點
Section titled “一目了然的要點”1. 什麼是白瞳症?
Section titled “1. 什麼是白瞳症?”白瞳症(Leukocoria)意為「白色瞳孔」,源自希臘語leukos(白)和kore(瞳孔)。指通過瞳孔進行眼底照明時,觀察到白色光反射代替正常的紅光反射的狀態。
當從角膜到後極部的光學路徑中存在混濁或異常結構時,脈絡膜血管的紅光反射被阻斷,產生白色瞳孔反射。病因包括腫瘤、先天異常、血管疾病、發炎性疾病以及屈光介質混濁等多種。
白瞳症鑑別中最重要的是視網膜母細胞瘤。視網膜母細胞瘤是兒童最常見的眼內惡性腫瘤,估計發生率為每17,000名新生兒中1例2)。白瞳症和斜視是主要首發症狀2),早期發現直接關係到生命預後和視覺預後。
此外,有髓視網膜神經纖維層(MRNFL)是一種先天異常,約1%的人口存在,有時會作為白瞳症被發現1)3)。
視網膜母細胞瘤。它是兒童最常見的眼內惡性腫瘤,直接關係到生命預後,因此當發現白瞳症時,必須優先排除。詳細請參閱「診斷與檢查方法」一節。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”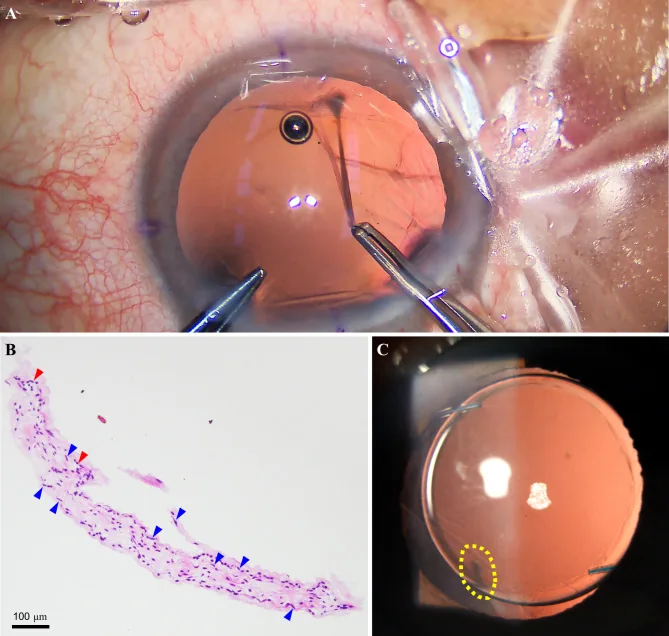
白瞳症通常在嬰幼兒中發現,因此沒有自覺症狀的主訴。家長常在以下情況中注意到。
- 瞳孔白色反射:家長注意到閃光攝影時單眼變白,或在暗處瞳孔發出白光等異常。
- 斜視:視網膜母細胞瘤中,當腫瘤發生在黃斑部時,視力變差,導致斜視,從而發現。
- 視力下降的徵兆:在嬰幼兒中,揉眼睛、哺乳減少、注視左右不對稱是線索。
臨床所見(醫師檢查確認的所見)
Section titled “臨床所見(醫師檢查確認的所見)”紅色反射異常
Section titled “紅色反射異常”正常的紅色反射被白色或灰白色反射取代。雙眼反射的不對稱性(Bruckner反射陽性)也是重要的所見。
根據病因,可能觀察到以下情況。
呈現原發疾病特有的表現。
- 視網膜母細胞瘤:富含血管的白色隆起病變。內部可有鈣化。可伴有玻璃體種植。
- Coats病:視網膜毛細血管擴張(燈泡樣毛細血管擴張)。好發於下方和顳側,伴有黃色脂質滲出6)
- 有髓視網膜神經纖維(MRNFL):沿神經纖維走向分佈的非隆起性白色條紋病變1)3)
- 其他:玻璃體混濁、視神經畸形、視網膜剝離、索狀物、纖維化等
紅色反射不對稱是眼科就診的適應症。美國兒科學會(AAP)建議對所有新生兒、嬰兒和兒童進行紅色反射檢查,白色反射或反射不對稱需要立即轉診至眼科醫師。
3. 原因與風險因素
Section titled “3. 原因與風險因素”白瞳的原因多種多樣。主要病因按類別列出。
先天異常
血管疾病
早產兒視網膜病變(ROP):發生於早產和低出生體重嬰兒。雙眼性。
Coats病:視網膜血管擴張症伴滲出。發生率約0.09/10萬。85%為年輕男性6)。
家族性滲出性玻璃體視網膜病變(FEVR):常為體染色體顯性遺傳。
炎症及其他
- 視網膜母細胞瘤:存在RB1基因胚系突變時,以體染色體顯性方式發病。遺傳型佔全部病例的35%~45%,但有家族史者僅約10%,多數為新發突變4)。
- Coats病:非遺傳性、散發性,75%以上為單眼發病6)。
- ROP:低出生體重、低胎齡、氧氣使用是主要危險因子4)。
- MRNFL:先天性,約7%為雙側3)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”紅光反射檢查
Section titled “紅光反射檢查”根據2008年美國兒科學會(AAP)的建議,所有新生兒、嬰兒和兒童應在出院前及定期體檢中進行紅光反射檢查。
- 操作:將直接檢眼鏡的鏡片度數調至「0」,在暗室中從約45公分處同時照射雙眼。
- 正常所見:雙眼獲得對稱的紅光反射。
- 異常所見:紅光反射內的暗點、反射明顯減弱、白色反射、反射不對稱(Bruckner反射)。
上述異常均需轉診至眼科醫師。透照法對白內障的診斷很有用,對判斷嬰兒白內障的手術適應症也很重要。
- 超音波檢查(B掃描):當屈光介質混濁無法直接觀察後極部時尤其有用。在視網膜母細胞瘤中,可檢測到實質性腫瘤和內部鈣化。Coats病無鈣化,表現為不伴脈絡膜腫塊的漿液性視網膜剝離6)
- MRI:在鑑別視網膜母細胞瘤和Coats病方面優於CT和超音波6)。視網膜母細胞瘤在T1加權影像上訊號強度與腦實質相似,T2加權影像上呈輕度低訊號,並有顯影增強。Coats病中,視網膜下液呈T1高訊號、T2低訊號,無顯影增強6)。約3%的雙側視網膜母細胞瘤會發生三側性視網膜母細胞瘤,因此建議進行頭部MRI篩檢。
- 螢光素眼底血管攝影(FA):用於評估Coats病中毛細血管擴張的範圍6)
- 光學同調斷層掃描(OCT):在MRNFL中可見高反射的神經纖維層,也可用於評估黃斑結構1)3)
鑑別診斷要點
Section titled “鑑別診斷要點”引起白瞳症的主要疾病的鑑別要點如下所示。
| 疾病 | 側別 | 好發年齡 | 超音波特徵 |
|---|---|---|---|
| 視網膜母細胞瘤 | 單眼約70% | 5歲前占95% | 腫瘤+鈣化 |
| 永存胎兒血管 | 單眼優勢 | 先天性 | 視乳頭索狀陰影 |
| 早產兒視網膜病變 | 雙眼 | 出生後立即 | 周邊血管未發育 |
| Coats病 | 主要單眼 | 學齡期 | 視網膜剝離,無鈣化 |
| 眼弓蛔蟲症 | 單眼 | 多樣 | 無鈣化腫塊 |
5. 標準治療方法
Section titled “5. 標準治療方法”白瞳症的治療因病因不同而有很大差異。以下介紹主要病因的治療方法。
視網膜母細胞瘤
全身化學治療:標準療程為長春新鹼1.5 mg/m²、依托泊苷150 mg/m²、卡鉑560 mg/m²三藥合併2)。
局部治療:經瞳孔溫熱療法(TTT)、雷射光凝固、冷凍凝固與化學治療合併使用2)。
眼球摘除:對於晚期病例(如Murphree分類E組等),進行眼球摘除2)。原則上不進行眼內腫瘤切片檢查,因為有腫瘤細胞眼外散佈的風險。
Coats病
早期(第1-2期):使用雷射光凝固閉塞擴張的血管6)。
中期(滲出較多時):使用冷凍凝固破壞異常血管6)。
晚期(合併視網膜剝離):進行玻璃體手術等視網膜剝離手術。若不治療,可能因續發性青光眼導致眼球摘除6)。
MRNFL與弱視
對於其他原因疾病,早產兒視網膜病變(ROP)採用雷射光凝或抗VEGF藥物玻璃體內注射4),先天性白內障採用白內障手術,永存原始玻璃體增生症(PFV)採用水晶體切除/玻璃體切除等。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”紅色反射的正常機制
Section titled “紅色反射的正常機制”檢眼鏡的光線通過角膜、前房、水晶體、玻璃體到達視網膜。視網膜下脈絡膜中豐富的血管反射光線,形成紅色反射。如果該光學路徑中存在混濁、腫瘤或異常結構,紅色反射被阻斷,出現白瞳症。
主要病因疾病的發病機制
Section titled “主要病因疾病的發病機制”視網膜母細胞瘤
Section titled “視網膜母細胞瘤”腫瘤抑制基因RB1(位於染色體13q14)的雙等位基因失活導致視網膜細胞不受控制地增殖2)4)。
- 遺傳型:生殖細胞系存在一個等位基因突變(第一次打擊),出生後體細胞突變(第二次打擊)導致發病。多為雙側4)
- 散發型:兩個等位基因均因體細胞突變失活。多為單側
白色視網膜腫瘤直接阻斷紅色反射,表現為白瞳症。
Coats病
Section titled “Coats病”這是一種非遺傳性、散發性疾病,目前提出了兩種致病途徑6)。
- 內皮變性途徑:視網膜血管的內皮細胞變性,導致血-視網膜屏障破壞。血漿滲漏到血管壁,引起血管壁增厚(香腸樣血管)。
- 血管瘤形成途徑:異常的內皮細胞和周細胞相互作用導致血管瘤形成。脂質滲出導致視網膜增厚,進而形成囊腫和滲出性視網膜剝離。
進展性滲出性視網膜剝離導致白瞳症。
有髓視網膜神經纖維層(MRNFL)
Section titled “有髓視網膜神經纖維層(MRNFL)”正常情況下,神經纖維的髓鞘形成僅發生在視神經板(篩狀板)後方,視網膜內的神經纖維是無髓的。在MRNFL中,由於篩狀板未成熟或缺損,寡突膠質細胞樣細胞侵入視網膜,並在視網膜神經節細胞的軸突周圍形成髓鞘3)。髓鞘阻礙光線透過,因此廣泛的MRNFL表現為白瞳症。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”家族性視網膜母細胞瘤篩查優化
Section titled “家族性視網膜母細胞瘤篩查優化”Badalova等人(2025年)利用荷蘭全國視網膜母細胞瘤登記處(1991-2019年)進行了一項回顧性世代研究,報告稱從出生起接受完全篩查的28例家族性視網膜母細胞瘤患者均在1歲前確診(中位診斷年齡18天,範圍3-352天)。57.1%在出生後1個月內確診,82.1%在6個月內確診。不完全篩查組(10例)的中位診斷年齡為420天。基於這些結果,修訂了方案,將低風險組(估計風險<3%)的篩查縮短至2歲以內7)。
先天性腦畸形與視網膜母細胞瘤的關聯
Section titled “先天性腦畸形與視網膜母細胞瘤的關聯”Lomi等人(2025年)報告了一例患有Dandy-Walker症候群(DWS)的嬰兒發生雙側視網膜母細胞瘤的病例。DWS和視網膜母細胞瘤均被認為與染色體13q異常有關,但兩種疾病共存極為罕見。Rodjan等人對168例視網膜母細胞瘤兒童進行的MRI研究中,僅發現1例Dandy-Walker變異型。這表明對先天性腦畸形兒童進行眼內惡性腫瘤篩查的重要性2)。
體外受精與視網膜母細胞瘤風險
Section titled “體外受精與視網膜母細胞瘤風險”體外受精(IVF)可能透過表觀遺傳異常增加視網膜母細胞瘤的發病風險,此觀點一直有討論。荷蘭的一項研究提示IVF後視網膜母細胞瘤的發生率增加,但多項大規模流行病學研究未發現顯著關聯,結論尚未確定4)。
Straatsma症候群的視覺預後因子
Section titled “Straatsma症候群的視覺預後因子”有髓視網膜神經纖維(MRNFL)伴隨近視和弱視的三聯徵稱為Straatsma症候群。與視覺預後相關的因子包括MRNFL的類型(1型:僅上方弓狀纖維,2型:上下方弓狀纖維,3型:不與視盤連續)、不等視的程度以及OCT上黃斑部橢圓體帶的結構。2型預後最差,對弱視治療的反應也較差1)。
8. 參考文獻
Section titled “8. 參考文獻”- Altamirano F, Gonzalez E, Oke I. Leukocoria in a 4-year-old boy. Dig J Ophthalmol. 2024;30:42-44.
- Lomi N, Das D, Chawla B, et al. Retinoblastoma in Dandy-Walker Syndrome. Cureus. 2025;17(8):e89663.
- Kera J, Fasiuddin AF. Ocular Findings Associated With Myelinated Retinal Nerve Fibers. Cureus. 2021;13(4):e14552.
- Alghofaili RS, Almesfer SA. Bilateral Retinoblastoma Presenting in an in vitro Fertilization Infant with Retinopathy of Prematurity. Case Rep Ophthalmol. 2021;12:306-310.
- Bafna RK, Mahalingam K, Bansal B. Hyperoleon masquerading as leukocoria. BMJ Case Rep. 2021;14:e246135.
- Laasri K, El houss S, Halfi IM, et al. Coats’ syndrome: A rare cause of infant leukocoria to keep in mind. Radiol Case Rep. 2024;19:7-11.
- Badalova NA, van Hoefen Wijsard M, Dommering CJ, et al. At What Age Could Screening for Familial Retinoblastoma Be Stopped? Ophthalmology. 2025;132:1152-1160.
