Degenerazione corneale a bandelletta
Frequenza : circa il 32% dei casi
Depositi di calcio nella parte centrale della cornea dovuti a infiammazione cronica. Causa di deficit visivo. Trattamento con chelazione con EDTA o laser ad eccimeri.

L’artrite idiopatica giovanile (AIG) è un termine generico per l’artrite cronica di causa sconosciuta che insorge nei bambini di età inferiore a 16 anni. In passato era chiamata anche artrite reumatoide giovanile. Secondo i criteri ILAR della Lega Internazionale delle Associazioni di Reumatologia, viene classificata in 7 sottotipi (sistemico, oligoarticolare, poliarticolare FR-negativo, poliarticolare FR-positivo, artrite psoriasica, artrite associata ad entesite, e indifferenziato). Di questi, i quattro sottotipi sistemico, oligoarticolare, poliarticolare FR-negativo e poliarticolare FR-positivo corrispondono alla precedente artrite reumatoide giovanile (ARG) e costituiscono il 94% dei casi di AIG.
L’uveite cronica è la più importante complicanza oculare dell’AIG e la causa più frequente di uveite pediatrica. Rappresenta il 41-47% di tutte le uveiti pediatriche. 1) L’uveite si manifesta più spesso dopo l’insorgenza dell’artrite, ma nel 3-7% dei casi precede l’artrite. Il tempo mediano di insorgenza è di 5,5 mesi e di solito si verifica entro 5-7 anni dall’esordio dell’artrite, in particolare l’82-90% dei casi entro i primi 4 anni. 3)
Il tasso di uveite varia notevolmente a seconda del sottotipo di AIG.
| Sottotipo di AIG | Tasso di uveite | Rischio |
|---|---|---|
| Oligoartrite persistente | 41–46% | Alto |
| Poliartrite RF-negativa | 5–23% | Medio–alto |
| Artrite psoriasica | 10–36% | Medio |
| Artrite associata a entesite | 7–25% | Medio |
| Forma sistemica | 0% | Basso |
Si osserva uveite in circa il 20% dei pazienti con forma oligoarticolare e in circa il 5% con forma poliarticolare, mentre non si manifesta nella forma sistemica. Nella coorte nordica è stato confermato che il 10-22% di tutti i pazienti con AJI sviluppa uveite. 3)
All’inizio non ci sono quasi sintomi soggettivi come arrossamento, dolore o fotofobia, e progredisce silenziosamente, tanto da essere descritta come ‘uveite bianca’. Soprattutto nei bambini piccoli, i sintomi soggettivi sono rari e l’esame può essere difficile. È molto difficile rilevarla senza uno screening regolare con la lampada a fessura.
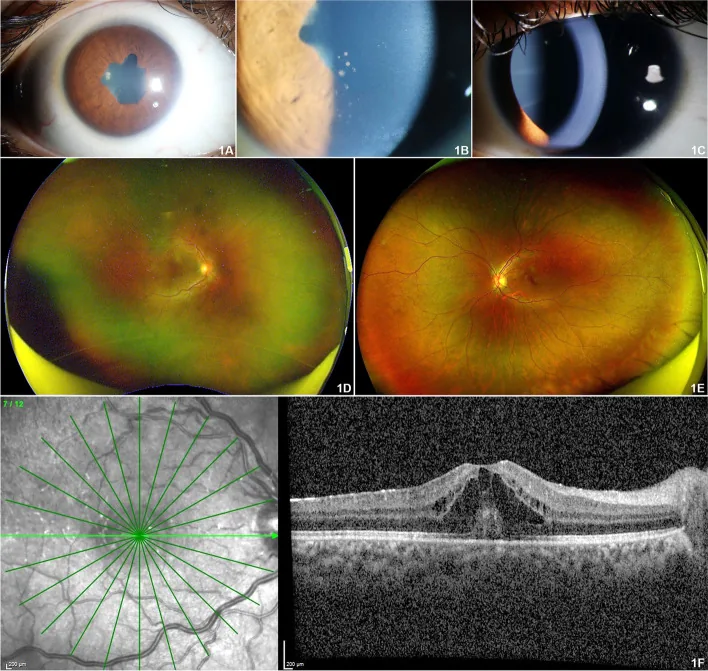
La caratteristica più importante dell’uveite associata ad AJI è l’asintomaticità precoce.
Il 97,8% delle uveiti associate ad AJR si presenta come uveite anteriore (iridociclite), tipicamente bilaterale e non granulomatosa. 2) Al momento della visita oculistica sono spesso già presenti numerose complicanze.
Degenerazione corneale a bandelletta
Frequenza : circa il 32% dei casi
Depositi di calcio nella parte centrale della cornea dovuti a infiammazione cronica. Causa di deficit visivo. Trattamento con chelazione con EDTA o laser ad eccimeri.
Sinechie posteriori
Frequenza : circa il 28% dei casi
Aderenze tra iride e cristallino. Spesso già presenti al momento della diagnosi, possono causare blocco pupillare. Importante la prevenzione con midriatici.
Cataratta complicata
Incidenza cumulativa : 0,05/occhio-anno
Insorge a causa di infiammazione prolungata e uso di steroidi (circa il 22%). Necessario intervento di cataratta sotto controllo dell’infiammazione attiva.
Glaucoma secondario
Incidenza cumulativa : 0,03/occhio-anno
Presente nel 15% dei casi. Più frequente nell’uveite associata ad AJR rispetto all’uveite idiopatica. Principale fattore di prognosi visiva sfavorevole. 2)
Inoltre, sono state riportate cellule infiammatorie nel vitreo anteriore, edema maculare cistoide (3%), ipotonia (9%), neurite ottica e vasculite retinica. In una grande coorte, un terzo dei pazienti presentava già un deficit visivo alla prima visita. Le complicanze come degenerazione corneale a bandelletta, cataratta e glaucoma si sviluppano cumulativamente in circa il 67% dei casi.
Ignorarla comporta il rischio di perdita della vista. L’uveite associata ad artrite idiopatica giovanile (AIG) è la classica «uveite indolore» (uveite bianca), in cui l’infiammazione persiste senza sintomi, portando alla progressione di cheratopatia a bandelletta, cataratta e glaucoma. Anche in assenza di sintomi, visite oculistiche regolari sono l’unico modo per preservare la vista.
L’uveite associata ad AIG è una malattia infiammatoria cronica di origine autoimmune, il cui sviluppo coinvolge fattori ambientali e l’interazione di più geni. La sovrapproduzione di citochine infiammatorie (IL-1, IL-6, TNF-α) gioca un ruolo centrale nella patogenesi. Nella sinovia articolare si forma tessuto di granulazione chiamato panno, e nell’uvea viene attivata in modo persistente una cascata infiammatoria simile.
Fattori di rischio per lo sviluppo di uveite (Nordic guideline 2023)3):
Fattori protettivi (riducono significativamente il rischio di uveite)3):
La diagnosi di uveite nei pazienti con AJI viene spesso effettuata durante un esame di screening. La rilevazione in fase asintomatica è direttamente correlata al miglioramento della prognosi visiva.
I criteri per la stratificazione del rischio combinano il sottotipo di AJI, la positività agli ANA, l’età di esordio e la durata di malattia. 3, 4)
| Livello di rischio | Criteri principali | Frequenza dello screening |
|---|---|---|
| Rischio alto | Oligoartrite + ANA positivo + età di esordio ≤ 6 anni + durata di malattia < 4 anni | Ogni 3 mesi |
| Rischio medio | Soddisfa parzialmente i criteri di cui sopra | Ogni 6 mesi |
| Rischio basso | Forma sistemica, poliartrite RF positivo, ERA, età di esordio > 6 anni | Ogni 12 mesi (solo per 2 anni) |
Le malattie che associano artrite e uveite includono: spondilite anchilosante, sindrome di Reiter, artrite psoriasica, sarcoidosi, malattie infiammatorie intestinali, sarcoidosi giovanile (EOS), sindrome di Blau, sindrome TINU.
Dipende dal rischio. Per il rischio alto (oligoartrite, ANA positivo, esordio prima dei 6 anni, durata della malattia < 4 anni) si raccomanda uno screening ogni 3 mesi. 3, 4) Per il rischio medio ogni 6 mesi, per il rischio basso (forma sistemica, poliartrite RF positiva, ecc.) si suggerisce un’osservazione ogni 12 mesi per 2 anni. È importante stabilire l’intervallo individualmente in collaborazione con il reumatologo pediatrico e l’oculista.
La gestione dell’uveite associata ad AJI richiede solitamente una collaborazione tra reumatologo pediatrico e oculista. Il controllo a lungo termine dell’infiammazione è fondamentale per prevenire complicanze e proteggere la vista. Le linee guida per l’uveite raccomandano di iniziare con un trattamento locale e, nei casi refrattari, di introdurre gradualmente terapia immunomodulante e agenti biologici. 8)
| Farmaco | Dosaggio e somministrazione | Ruolo nel trattamento |
|---|---|---|
| Metotrexato (MTX) | 10–15 mg/m²/settimana (sottocutaneo o orale) | Prima scelta. Rischio di uveite HR 0,14–0,63 |
| Adalimumab | Peso <30 kg: 20 mg/2 settimane, ≥30 kg: 40 mg/2 settimane (sottocutaneo) | Seconda scelta in caso di fallimento di MTX. Efficacia dimostrata nello studio SYCAMORE |
| Infliximab | 5 mg/kg, a 0/2/6 settimane, poi ogni 8 settimane (infusione) | Opzione per casi refrattari |
| Tocilizumab (inibitore di IL-6) | Approvato per l’artrite JIA | Evidenze in fase di accumulo per l’uveite |
| Etanercept | — | Inefficace per l’uveite (poiché inibitore del recettore del TNF) |
Il metotrexato (MTX) è la prima scelta per la terapia immunomodulante dell’uveite associata all’artrite idiopatica giovanile. 5) L’effetto si manifesta in 4-12 settimane. Nel 27-48% dei casi il solo MTX non è sufficiente a controllare l’infiammazione e il 20% dei pazienti presenta effetti collaterali (vomito, disfunzione epatica). 2)
L’adalimumab è indicato come seconda linea in caso di fallimento del MTX. Lo studio SYCAMORE (Ramanan 2017) è un RCT in doppio cieco che ha mostrato una riduzione significativa del tasso di fallimento terapeutico dal 60% nel gruppo MTX da solo al 27% nel gruppo MTX+adalimumab (P<0,0001). 6) È approvato per l’uveite non infettiva pediatrica. Essendo un anticorpo monoclonale anti-TNF, ha un effetto protettivo sull’uveite, a differenza di etanercept, un inibitore del recettore del TNF. 3)
Lo studio ADJUVITE (Quartier 2018) è un RCT in doppio cieco sull’adalimumab nell’uveite anteriore cronica precoce associata ad AJI. 7) È considerato uno studio che dimostra il vantaggio di un’introduzione precoce.
Prima di iniziare un inibitore del TNF, è obbligatorio eseguire lo screening per tubercolosi, HBV e la valutazione delle infezioni. La somministrazione e la gestione devono essere effettuate in collaborazione con un oculista membro della Società di Infiammazione Oculare. 9)
Non necessariamente, ma lo studio SYCAMORE (Ramanan 2017) ha mostrato una forte riduzione del tasso di fallimento terapeutico dal 60% con il solo MTX al 27% con l’aggiunta di adalimumab. 6) L’approccio standard attuale è di usare prima il MTX e, se il controllo dell’infiammazione è insufficiente, considerare l’aggiunta di adalimumab. Per proteggere la vista futura del bambino, si raccomanda una terapia aggressiva quando ritenuta necessaria.
La patogenesi dell’uveite associata ad AJI non è completamente compresa, ma si ritiene che sia principalmente di natura immunologica.
Immunità cellulare: I linfociti T CD4+ (prevalenza Th17) infiltrano il tessuto uveale e producono IL-17, IL-6 e TNF-α. L’eccessiva produzione di citochine infiammatorie aumenta la permeabilità dell’endotelio vascolare, causando edema dell’iride e del corpo ciliare e infiltrazione persistente di cellule infiammatorie. Nella sinovia articolare, la formazione di panno porta alla distruzione di cartilagine e osso, ma vengono indotti anche sintomi sistemici come febbre, affaticamento, anemia e ritardo della crescita.
Associazione con autoanticorpi: La positività per gli anticorpi antinucleo (ANA) si osserva in circa l’80% dei casi di uveite associata. Sono state riportate associazioni con HLA-DR5 (DRB1*1101) e HLA-DR11 nella forma oligoarticolare. Sono coinvolte anche la reazione dei linfociti T specifici per autoantigeni e l’attivazione della via classica del complemento.
Dissociazione patologica dall’artrite: L’uveite può persistere indipendentemente anche dopo la risoluzione dei sintomi articolari. Poiché si mantiene attraverso diverse vie infiammatorie, è necessario un monitoraggio oftalmologico continuo anche quando l’artrite è quiescente.
Principali alterazioni tissutali risultanti dall’infiammazione cronica:
Lo studio randomizzato controllato in doppio cieco di Ramanan et al. (2017) ha mostrato che il gruppo MTX+adalimumab ha ridotto il tasso di fallimento terapeutico al 27% rispetto al 60% nel gruppo solo MTX (P<0,0001). 6) Questo studio ha costituito la base per l’approvazione di adalimumab per l’uveite non infettiva pediatrica. Sono anche in fase di accumulo dati di follow-up a lungo termine con criteri di interruzione dello studio stabiliti.
In uno studio retrospettivo di Cann et al. (2018) nell’area di Bristol, su 166 bambini con uveite non infettiva, il tasso di utilizzo di farmaci biologici ha raggiunto il 35%, con un’incidenza di perdita della vista (logMAR > 0,3) di 0,05/occhio-anno e di perdita grave della vista (logMAR ≥ 1,0) di 0,01/occhio-anno. 2) Ciò rappresenta un miglioramento rispetto al tasso di 0,10/occhio-anno prima dell’introduzione dei biologici, dimostrando i progressi terapeutici.
Le ultime raccomandazioni del gruppo di lavoro multinazionale (MIWGUC) di Foeldvari et al. (2023) raccomandano chiaramente l’introduzione precoce di adalimumab nell’uveite associata ad AJI refrattaria a MTX e sconsigliano la scelta di etanercept come trattamento per l’uveite. 10)
L’efficacia degli inibitori JAK come ruxolitinib e tofacitinib nell’uveite refrattaria associata ad AJI è stata riportata in case report e piccole serie, ma al momento non sono disponibili prove definitive.
Nella coorte nordica, sono stati confermati casi di insorgenza dopo il passaggio all’età adulta oltre i 16 anni (12 nuovi casi su 434 all’età di 23 anni), evidenziando la necessità di una transizione senza soluzione di continuità dall’infanzia all’età adulta. 3) Poiché MTX e MMF sono teratogeni, l’adalimumab è considerato un’opzione relativamente sicura per le donne in età fertile.