बैंड केराटोपैथी
घटना दर : लगभग 32% मामलों में
पुरानी सूजन के कारण कॉर्निया के केंद्र में कैल्शियम जमा होना। दृष्टि हानि का कारण बनता है। EDTA केलेशन या एक्साइमर लेजर से उपचार किया जाता है।

किशोर अज्ञातहेतुक गठिया (JIA) 16 वर्ष से कम आयु के बच्चों में होने वाले अज्ञात कारण के दीर्घकालिक गठिया के लिए एक सामान्य शब्द है। पहले इसे किशोर संधिशोथ भी कहा जाता था। अंतर्राष्ट्रीय रुमेटोलॉजी संघ ILAR मानदंडों के अनुसार, इसे 7 उपप्रकारों (प्रणालीगत, ओलिगोआर्टिकुलर, RF-नेगेटिव पॉलीआर्टिकुलर, RF-पॉजिटिव पॉलीआर्टिकुलर, सोरियाटिक गठिया, एन्थेसाइटिस-संबंधित गठिया, और अवर्गीकृत) में वर्गीकृत किया गया है। इनमें से, प्रणालीगत, ओलिगोआर्टिकुलर, RF-नेगेटिव पॉलीआर्टिकुलर, और RF-पॉजिटिव पॉलीआर्टिकुलर ये चार उपप्रकार पारंपरिक किशोर संधिशोथ (JRA) के अनुरूप हैं और JIA का 94% हिस्सा हैं।
दीर्घकालिक यूवाइटिस JIA की सबसे महत्वपूर्ण नेत्र संबंधी जटिलता है और बाल यूवाइटिस का सबसे आम कारण है। यह सभी बाल यूवाइटिस का 41-47% हिस्सा है। 1) यूवाइटिस अक्सर गठिया की शुरुआत के बाद होता है, लेकिन 3-7% मामलों में यह गठिया से पहले होता है। शुरुआत तक का औसत समय 5.5 महीने है, और यह आमतौर पर गठिया की शुरुआत के 5-7 वर्षों के भीतर होता है, विशेष रूप से 82-90% मामले पहले 4 वर्षों में होते हैं। 3)
JIA के उपप्रकार के अनुसार यूवाइटिस की दर काफी भिन्न होती है।
| JIA उपप्रकार | यूवाइटिस दर | जोखिम |
|---|---|---|
| लगातार ओलिगोआर्थराइटिस | 41-46% | उच्च |
| RF-नकारात्मक पॉलीआर्थराइटिस | 5-23% | मध्यम से उच्च |
| सोरियाटिक आर्थराइटिस | 10-36% | मध्यम |
| एन्थेसाइटिस-संबंधित आर्थराइटिस | 7-25% | मध्यम |
| प्रणालीगत प्रकार | 0% | निम्न |
ऑलिगोआर्टिकुलर प्रकार में लगभग 20% और पॉलीआर्टिकुलर प्रकार में लगभग 5% में यूवाइटिस देखा जाता है, और सिस्टमिक प्रकार में यह नहीं होता है। नॉर्डिक कोहोर्ट में पुष्टि की गई है कि सभी JIA रोगियों में से 10-22% में यूवाइटिस जटिलता के रूप में होता है। 3)
प्रारंभ में लालिमा, दर्द, प्रकाश के प्रति संवेदनशीलता जैसे व्यक्तिपरक लक्षण लगभग नहीं होते हैं, और यह इतनी शांति से बढ़ता है कि इसे ‘व्हाइट यूवाइटिस’ कहा जाता है। विशेष रूप से छोटे बच्चों में व्यक्तिपरक लक्षणों की शिकायत कम होती है और जांच करना मुश्किल हो सकता है। स्लिट लैंप माइक्रोस्कोप से नियमित जांच के बिना इसका पता लगाना बहुत मुश्किल है।
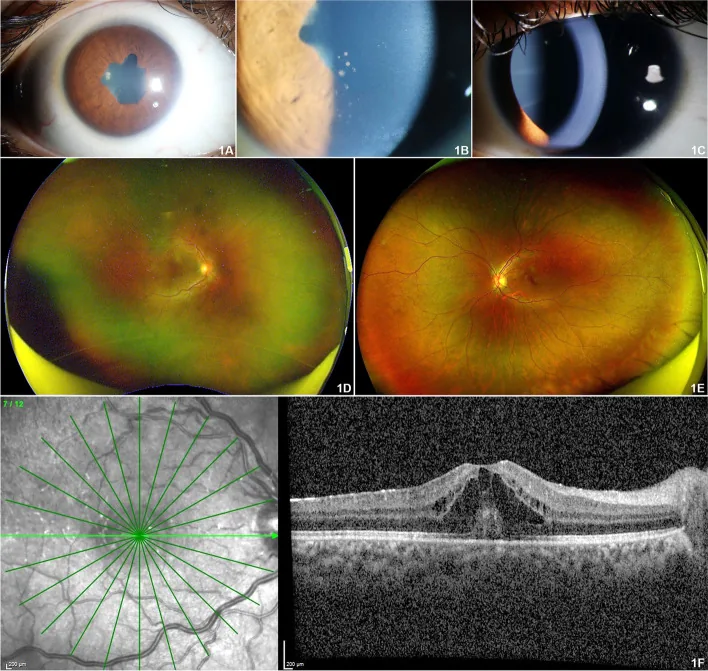
JIA से संबंधित यूवाइटिस की सबसे बड़ी विशेषता प्रारंभिक लक्षणहीनता है।
JIA से संबंधित यूवाइटिस के 97.8% मामले पूर्वकाल यूवाइटिस (इरिडोसाइक्लाइटिस) के रूप में होते हैं, जो आमतौर पर द्विपक्षीय और गैर-ग्रैनुलोमेटस होते हैं। 2) नेत्र परीक्षण के समय अक्सर पहले से ही कई जटिलताएँ मौजूद होती हैं।
बैंड केराटोपैथी
घटना दर : लगभग 32% मामलों में
पुरानी सूजन के कारण कॉर्निया के केंद्र में कैल्शियम जमा होना। दृष्टि हानि का कारण बनता है। EDTA केलेशन या एक्साइमर लेजर से उपचार किया जाता है।
पश्च सिनेशिया
घटना दर : लगभग 28% मामलों में
परितारिका और लेंस के बीच आसंजन। अक्सर पता लगने पर पहले से मौजूद होते हैं, जो प्यूपिलरी ब्लॉक का कारण बन सकते हैं। मायड्रायटिक्स द्वारा रोकथाम महत्वपूर्ण है।
जटिल मोतियाबिंद
संचयी घटना दर : 0.05/नेत्र-वर्ष
लंबे समय तक सूजन और स्टेरॉयड के उपयोग से होता है (लगभग 22%)। सक्रिय सूजन नियंत्रण के तहत मोतियाबिंद सर्जरी आवश्यक है।
द्वितीयक मोतियाबिंद
संचयी घटना दर : 0.03/नेत्र-वर्ष
15% में पाया जाता है। JIA से संबंधित यूवाइटिस में इडियोपैथिक यूवाइटिस की तुलना में अधिक सामान्य। दृष्टि के खराब पूर्वानुमान का प्रमुख कारण। 2)
इसके अलावा, पूर्वकाल कांचदार में सूजन कोशिकाएं, सिस्टॉइड मैक्यूलर एडिमा (3%), हाइपोटोनी (9%), ऑप्टिक न्यूरिटिस और रेटिनल वैस्कुलाइटिस की भी रिपोर्टें हैं। एक बड़े कोहोर्ट में बताया गया है कि पहली यात्रा पर एक तिहाई रोगियों में पहले से ही दृष्टि हानि थी। बैंड केराटोपैथी, मोतियाबिंद और ग्लूकोमा की जटिलताएँ संचयी रूप से लगभग 67% मामलों में होती हैं।
इसे अनदेखा करने से दृष्टि खोने का खतरा है। JIA से संबंधित यूवाइटिस वास्तव में “दर्द रहित यूवाइटिस” (श्वेत यूवाइटिस) का प्रतिनिधि रोग है, जिसमें बिना लक्षणों के सूजन जारी रहती है और बैंड केराटोपैथी, मोतियाबिंद और ग्लूकोमा बढ़ता है। लक्षण न होने पर भी नियमित नेत्र जांच जारी रखना दृष्टि की रक्षा का एकमात्र साधन है।
JIA से संबंधित यूवाइटिस एक ऑटोइम्यून तंत्र द्वारा होने वाली पुरानी सूजन संबंधी बीमारी है, जिसके विकास में पर्यावरणीय कारक और कई जीनों की परस्पर क्रिया शामिल होती है। सूजन संबंधी साइटोकाइन (IL-1, IL-6, TNF-α) का अत्यधिक उत्पादन रोगजनन में केंद्रीय भूमिका निभाता है। संयुक्त श्लेष्म झिल्ली में पैनस नामक दानेदार ऊतक बनता है, और यूविया में भी इसी प्रकार का सूजन कैस्केड लगातार सक्रिय रहता है।
यूवाइटिस विकास के जोखिम कारक (नॉर्डिक दिशानिर्देश 2023)3) :
सुरक्षात्मक कारक (यूवाइटिस के जोखिम को महत्वपूर्ण रूप से कम करते हैं)3) :
JIA रोगियों में यूवाइटिस का निदान अक्सर स्क्रीनिंग जांच के दौरान किया जाता है। लक्षण रहित अवस्था में पता लगना दृष्टि के पूर्वानुमान में सुधार से सीधे जुड़ा हुआ है।
जोखिम स्तरीकरण के मानदंड JIA उपप्रकार, ANA पॉजिटिविटी, रोग की शुरुआत की आयु और रोग की अवधि को जोड़ते हैं। 3, 4)
| जोखिम स्तर | मुख्य मानदंड | जांच की आवृत्ति |
|---|---|---|
| उच्च जोखिम | ओलिगोआर्थराइटिस + ANA पॉजिटिव + शुरुआत आयु ≤ 6 वर्ष + रोग अवधि < 4 वर्ष | हर 3 महीने |
| मध्यम जोखिम | उपरोक्त में से कुछ मानदंड पूरे करता है | हर 6 महीने |
| निम्न जोखिम | प्रणालीगत प्रकार, RF-पॉजिटिव पॉलीआर्थराइटिस, ERA, शुरुआत आयु > 6 वर्ष | हर 12 महीने (केवल 2 वर्षों के लिए) |
गठिया और यूवाइटिस के साथ होने वाले रोगों में निम्नलिखित शामिल हैं: एंकिलोज़िंग स्पॉन्डिलाइटिस, राइटर सिंड्रोम, सोरियाटिक गठिया, सारकॉइडोसिस, सूजन आंत्र रोग, किशोर सारकॉइडोसिस (EOS), ब्लाउ सिंड्रोम, TINU सिंड्रोम।
यह जोखिम पर निर्भर करता है। उच्च जोखिम (ऑलिगोआर्थराइटिस, ANA पॉज़िटिव, 6 वर्ष से कम आयु में शुरुआत, रोग अवधि 4 वर्ष से कम) में हर 3 महीने में स्क्रीनिंग की सिफारिश की जाती है। 3, 4) मध्यम जोखिम में हर 6 महीने, कम जोखिम (प्रणालीगत प्रकार, RF-पॉज़िटिव पॉलीआर्थराइटिस आदि) में 2 वर्षों तक हर 12 महीने में अवलोकन किया जाता है। बाल रुमेटोलॉजिस्ट और नेत्र रोग विशेषज्ञ के साथ मिलकर व्यक्तिगत अंतराल निर्धारित करना महत्वपूर्ण है।
JIA से संबंधित यूवाइटिस के प्रबंधन के लिए आमतौर पर बाल रुमेटोलॉजिस्ट और नेत्र रोग विशेषज्ञ के बीच सहयोग की आवश्यकता होती है। सूजन का दीर्घकालिक नियंत्रण जटिलताओं को रोकने और दृष्टि की रक्षा करने का आधार है। यूवाइटिस उपचार दिशानिर्देश स्थानीय उपचार से शुरू करने और दुर्दम्य मामलों में इम्यूनोमॉड्यूलेटरी थेरेपी और जैविक एजेंटों को चरणबद्ध तरीके से शुरू करने की सलाह देते हैं। 8)
| दवा | खुराक और उपयोग | स्थान |
|---|---|---|
| मेथोट्रेक्सेट (MTX) | 10–15 mg/m²/सप्ताह (चमड़े के नीचे या मौखिक) | प्रथम पंक्ति। यूवाइटिस जोखिम HR 0.14–0.63 |
| एडालिमुमैब | वजन <30 किग्रा: 20 मिग्रा/2 सप्ताह, ≥30 किग्रा: 40 मिग्रा/2 सप्ताह (चमड़े के नीचे) | MTX असफलता पर दूसरी पंक्ति। SYCAMORE परीक्षण में प्रभावकारिता स्थापित |
| इन्फ्लिक्सिमैब | 5 मिग्रा/किग्रा, 0/2/6 सप्ताह पर फिर हर 8 सप्ताह (अंतःशिरा) | दुर्दम्य मामलों के लिए विकल्प |
| टोसिलिज़ुमैब (IL-6 अवरोधक) | JIA गठिया के लिए बीमा कवरेज उपलब्ध | यूवाइटिस के लिए साक्ष्य संचित हो रहे हैं |
| एटैनरसेप्ट | — | यूवाइटिस के लिए अप्रभावी (TNF रिसेप्टर अवरोधक होने के कारण) |
मेथोट्रेक्सेट (MTX) किशोर अज्ञातहेतुक गठिया से संबंधित यूवाइटिस के लिए प्रतिरक्षा-मॉड्यूलेटरी थेरेपी की पहली पसंद है। 5) प्रभाव प्रकट होने में 4-12 सप्ताह लगते हैं। 27-48% मामलों में, अकेले MTX से सूजन पर्याप्त रूप से नियंत्रित नहीं होती है, और 20% में दुष्प्रभाव (उल्टी, यकृत रोग) होते हैं। 2)
एडालिमुमैब MTX के प्रति अनुत्तरदायी मामलों में दूसरी पंक्ति के उपचार के रूप में स्थापित है। SYCAMORE परीक्षण (Ramanan 2017) एक डबल-ब्लाइंड RCT था, जिसमें MTX+एडालिमुमैब संयोजन समूह में उपचार विफलता दर 60% से घटकर 27% हो गई (P<0.0001)। 6) बच्चों में गैर-संक्रामक यूवाइटिस के लिए इसका बीमा कवरेज है। मोनोक्लोनल TNF एंटीबॉडी होने के कारण, यह TNF रिसेप्टर अवरोधक एटैनरसेप्ट के विपरीत यूवाइटिस के खिलाफ सुरक्षात्मक प्रभाव रखता है। 3)
ADJUVITE परीक्षण (Quartier 2018) प्रारंभिक क्रोनिक JIA-संबंधित पूर्वकाल यूवाइटिस पर एडालिमुमैब का डबल-ब्लाइंड RCT है। 7) इसे प्रारंभिक शुरुआत के लाभ को दर्शाने वाले अध्ययन के रूप में स्थापित किया गया है।
TNF अवरोधक शुरू करने से पहले, तपेदिक, HBV जांच और संक्रमण मूल्यांकन करना अनिवार्य है। नेत्र सूजन सोसायटी के सदस्य नेत्र रोग विशेषज्ञ के साथ समन्वय में प्रशासन और प्रबंधन आवश्यक है। 9)
जरूरी नहीं, लेकिन SYCAMORE परीक्षण (Ramanan 2017) में उपचार विफलता दर अकेले MTX के 60% से घटकर एडालिमुमैब के साथ 27% हो गई, जो मजबूत सबूत है। 6) वर्तमान मानक दृष्टिकोण पहले MTX का उपयोग करना है, और यदि पर्याप्त सूजन नियंत्रण नहीं होता है तो एडालिमुमैब जोड़ने पर विचार करना है। बच्चे की भविष्य की दृष्टि की रक्षा के लिए, आवश्यक समझे जाने पर आक्रामक उपचार की सिफारिश की जाती है।
JIA-संबंधित यूवाइटिस का रोगजनन पूरी तरह से समझा नहीं गया है, लेकिन मुख्य रूप से प्रतिरक्षाविज्ञानी तंत्र माना जाता है।
कोशिकीय प्रतिरक्षा: CD4+ T कोशिकाएँ (Th17 प्रमुख) यूवीयल ऊतक में घुसपैठ करती हैं और IL-17, IL-6, TNF-α का उत्पादन करती हैं। प्रो-इंफ्लेमेटरी साइटोकाइन्स का अत्यधिक उत्पादन संवहनी एंडोथेलियल पारगम्यता को बढ़ाता है, जिससे आइरिस और सिलिअरी बॉडी में एडिमा और सूजन कोशिका घुसपैठ बनी रहती है। जोड़ों के सिनोवियम में पैनस बनता है, जो उपास्थि और हड्डी के विनाश की ओर ले जाता है, लेकिन बुखार, थकान, एनीमिया और विकास मंदता जैसे प्रणालीगत लक्षण भी प्रेरित होते हैं।
ऑटोएंटीबॉडी से संबंध: एंटी-न्यूक्लियर एंटीबॉडी (ANA) पॉजिटिविटी यूवाइटिस से जुड़े लगभग 80% मामलों में पाई जाती है। ऑलिगोआर्टिकुलर प्रकार में HLA-DR5 (DRB1*1101) और HLA-DR11 से संबंध बताया गया है। ऑटोएंटीजन-विशिष्ट T कोशिका प्रतिक्रिया और कॉम्प्लीमेंट क्लासिकल मार्ग का सक्रियण भी शामिल है।
गठिया से पैथोफिजियोलॉजिकल पृथक्करण: गठिया के लक्षण शांत होने के बाद भी यूवाइटिस स्वतंत्र रूप से बना रह सकता है। चूंकि यह विभिन्न सूजन मार्गों से बना रहता है, गठिया शांत होने पर भी निरंतर नेत्र संबंधी निगरानी आवश्यक है।
पुरानी सूजन के परिणामस्वरूप होने वाले प्रमुख ऊतक परिवर्तन:
Ramanan एट अल. (2017) द्वारा डबल-ब्लाइंड RCT में, MTX+एडालिमुमैब समूह में उपचार विफलता दर 27% बनाम MTX अकेले समूह में 60% (P<0.0001) पाई गई। 6) यह परीक्षण बाल चिकित्सा गैर-संक्रामक यूवाइटिस के लिए एडालिमुमैब की स्वीकृति का आधार बना। परीक्षण रोक मानदंड निर्धारित करते हुए दीर्घकालिक अनुवर्ती डेटा भी संचित किया जा रहा है।
कैन एट अल. (2018) द्वारा ब्रिस्टल क्षेत्र में किए गए एक पूर्वव्यापी अध्ययन में, गैर-संक्रामक यूवाइटिस से पीड़ित 166 बच्चों में जैविक एजेंटों के उपयोग की दर 35% तक पहुंच गई, दृष्टि हानि की घटना दर (logMAR>0.3) 0.05/नेत्र-वर्ष और गंभीर दृष्टि हानि (logMAR≥1.0) 0.01/नेत्र-वर्ष थी। 2) यह जैविक एजेंटों की शुरुआत से पहले 0.10/नेत्र-वर्ष की दर से सुधार दर्शाता है, जो उपचार में प्रगति को दर्शाता है।
फोल्डवारी एट अल. (2023) द्वारा बहुराष्ट्रीय कार्य समूह (MIWGUC) की नवीनतम सिफारिशों में, MTX-अनुत्तरदायी JIA-संबंधित यूवाइटिस के लिए एडालिमुमैब की प्रारंभिक शुरुआत और यूवाइटिस उपचार के रूप में एटैनरसेप्ट का चयन न करने की स्पष्ट सिफारिश की गई है। 10)
रक्सोलिटिनिब और टोफैसिटिनिब जैसे JAK अवरोधकों की दुर्दम्य JIA-संबंधित यूवाइटिस में प्रभावकारिता केस रिपोर्ट और छोटी श्रृंखलाओं में रिपोर्ट की गई है, लेकिन वर्तमान में कोई निश्चित साक्ष्य उपलब्ध नहीं है।
नॉर्डिक कोहोर्ट में, 16 वर्ष की आयु के बाद वयस्कता में संक्रमण के बाद भी JIA रोगियों में नए मामले सामने आए हैं (434 में से 12 मामले 23 वर्ष की आयु में नए सिरे से शुरू हुए), जो बचपन से वयस्कता तक निर्बाध देखभाल की आवश्यकता को रेखांकित करता है। 3) MTX और MMF टेराटोजेनिक हैं, इसलिए प्रजनन आयु की महिलाओं में दवा चयन में एडालिमुमैब को अपेक्षाकृत सुरक्षित विकल्प माना जाता है।