Exposición escleral
bare sclera: Visible como un área blanca. Es el hallazgo más característico de esta enfermedad.
Ruptura coroidea: Implica defectos de espesor total de la coroides, la membrana de Bruch y la retina.

La coriorretinitis esclopetaria (chorioretinitis sclopetaria) es una lesión ocular cerrada causada por el impacto de un objeto de alta velocidad que pasa cerca del ojo. Se caracteriza por la ruptura de todo el espesor de la coroides, la membrana de Bruch y la retina, exponiendo la esclerótica desnuda (bare sclera).
Esta enfermedad fue descrita por primera vez por Herman Cohn en 1872. “Sclopetaria” deriva de la palabra latina “sclopetum” (pistola). En 1901, Goldzieher la describió como “chorioretinitis plastica sclopetaria”.
La lesión ocurre como una lesión directa (coup injury) en el sitio del impacto. Esto difiere de la rotura coroidea habitual (contrecoup injury), donde la onda de choque daña el lado opuesto.
La rotura coroidea habitual ocurre en el lado opuesto al impacto (contrecoup) y afecta solo a la coroides. En cambio, la coriorretinitis esclopetaria ocurre en el sitio del impacto (coup) e implica una rotura de espesor total de la coroides, la membrana de Bruch y la retina.
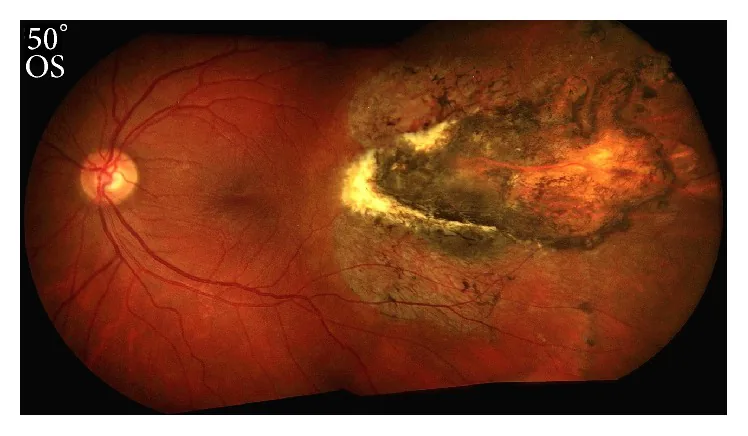
Después de la lesión aparecen los siguientes síntomas.
Los hallazgos cambian entre la fase aguda y la crónica.
Exposición escleral
bare sclera: Visible como un área blanca. Es el hallazgo más característico de esta enfermedad.
Ruptura coroidea: Implica defectos de espesor total de la coroides, la membrana de Bruch y la retina.
Hallazgos hemorrágicos
Hemorragia vítrea: Frecuentemente observada en la fase aguda. Puede obstaculizar la observación del fondo de ojo.
Hemorragia subretiniana e intraretiniana: Ocurren extensamente alrededor del sitio de ruptura.
Otros hallazgos de la fase aguda
Edema macular y edema del disco óptico: Aparecen asociados a la respuesta inflamatoria.
RAPD y parálisis de los músculos extraoculares: Hallazgos que sugieren daño al nervio óptico o a los músculos extraoculares.
Elevación de la presión intraocular: Puede ocurrir como glaucoma secundario debido al traumatismo.
Hallazgos en fase crónica
Cicatriz fibroglial: Se forma varias semanas después de la lesión.
Borde en forma de garra: Es característica una cicatriz con bordes irregulares.
Cuando una onda de choque pasa rápidamente alrededor del globo ocular, su fuerza compresiva destruye la coroides y la retina. Los hombres jóvenes son el grupo de pacientes más común.
Los principales objetos causantes se enumeran a continuación.
| Clasificación | Ejemplos |
|---|---|
| Proyectiles | Perdigones de aire comprimido, perdigones, balas |
| Equipamiento deportivo | Paintballs |
| Otros | Corcho, ramas de árbol, fragmentos metálicos |
Las gafas protectoras son un medio eficaz para reducir el riesgo de lesiones oculares por objetos voladores de alta velocidad. Sin embargo, es difícil prevenir completamente todas las lesiones, como las causadas por impacto directo. Es importante seleccionar gafas protectoras que cumplan con los estándares adecuados para trabajos o deportes de riesgo.
El diagnóstico se basa en la historia de traumatismo y los hallazgos del fondo de ojo. En la fase aguda, la observación del fondo puede estar limitada por hemorragia vítrea.
Los principales métodos de exploración se muestran a continuación.
| Método de exploración | Principales hallazgos |
|---|---|
| Examen de fondo de ojo con dilatación pupilar | Exposición escleral, hemorragia |
| OCT | Ruptura de coroides y epitelio pigmentario de la retina |
| TC | Cuerpo extraño intraorbitario |
El papel de cada examen es el siguiente.
Se requiere diferenciación de las siguientes enfermedades.
En muchos casos, la observación es el enfoque básico. La proliferación fibroglial extensa tiende a causar cicatrización y cierre espontáneos de las roturas retinianas.
Se requiere cirugía si se presentan las siguientes complicaciones:
Los principales procedimientos quirúrgicos son los siguientes.
Puede desarrollarse neovascularización coroidea a partir del tejido cicatricial después de la lesión. En ese caso, se realiza fotocoagulación con láser o inyección intravítrea de fármacos anti-VEGF.
El pronóstico visual es generalmente limitado. Se reporta que la tasa de alcanzar visión 20/20 es del 16.4%. Las rupturas que involucran la mácula o el nervio óptico tienen un pronóstico particularmente malo.
En muchos casos se puede esperar una curación espontánea por proliferación fibroglial, por lo que la observación es el enfoque básico. Sin embargo, la cirugía es necesaria cuando se complica con desprendimiento de retina, ruptura del globo ocular o cuerpo extraño intraocular. La evaluación periódica del fondo de ojo, como se describe en Diagnóstico y Métodos de Examen, es importante para la detección temprana de complicaciones.
La tasa de alcanzar una visión de 20/20 es solo del 16.4%. El pronóstico es particularmente malo cuando la mácula o el nervio óptico están involucrados en el sitio de la ruptura, o cuando se complica con fractura orbitaria o neuropatía óptica. Es difícil predecir el resultado final basándose únicamente en la agudeza visual inicial.
Cuando un objeto de alta velocidad pasa cerca del ojo, la onda de choque resultante deforma la pared ocular, desprendiendo y rompiendo la coroides y la retina neurosensorial de la esclerótica.
Las diferencias en las propiedades elásticas de cada capa tisular determinan el patrón de rotura.
Membrana de Bruch
Inelasticidad: Vulnerable a fuerzas de compresión, rompiéndose incluso con energía relativamente baja.
Inicio de la rotura: La rotura de la membrana de Bruch provoca una hemorragia subretiniana aguda desde la coriocapilar.
Epitelio pigmentario de la retina
Inelasticidad: Al igual que la membrana de Bruch, tiene poca elasticidad y es propensa a romperse.
Hiperplasia: En la fase crónica, se produce hiperplasia del epitelio pigmentario de la retina y contribuye a la formación de cicatrices.
Retina y Esclerótica
Elasticidad: Relativamente alta elasticidad, se daña solo con impactos de alta energía.
Preservación escleral: La esclerótica tiene la mayor elasticidad y generalmente se conserva (esclerótica desnuda).
La progresión patológica después de la lesión es la siguiente.
En un estudio histopatológico de Duboby en 1974, se confirmaron defectos en la membrana de Bruch y la coroides, pérdida de fotorreceptores e hiperplasia del epitelio pigmentario de la retina.
Tradicionalmente, se pensaba que la proliferación fibroglial sellaba el sitio de ruptura y prevenía el desprendimiento de retina. Sin embargo, Papakostas (2014) informó que en un caso de escleropetaria con lesión orbitaria se confirmó realmente el desprendimiento de retina, cuestionando el concepto convencional de que “la fibrosis previene el desprendimiento”.
En el estudio de Ludwig et al., las lesiones causadas por objetos de energía relativamente baja, como las pistolas de aire comprimido, tendieron a tener un peor pronóstico. Incluso cuando la energía de impacto era baja, la ruptura del lado temporal o de la mácula provocaba una mala agudeza visual, y la tasa de lograr una agudeza visual final de 20/20 fue solo del 16.4% en general.
Las lesiones por objetos de alta energía (como balas) se diagnostican y tratan tempranamente como ruptura del globo ocular, mientras que las lesiones por objetos de baja energía pueden dañar la mácula mientras se preserva la estructura ocular, lo que se considera un factor de mal pronóstico.