انكشاف الصلبة
الصلبة المكشوفة: يمكن رؤيتها كمنطقة بيضاء. وهي أكثر العلامات تميزًا لهذا المرض.
تمزق المشيمية: يصاحبه فقدان كامل لطبقات المشيمية وغشاء بروخ والشبكية.

التهاب المشيمية والشبكية الناتج عن الرضوض (chorioretinitis sclopetaria) هو إصابة عينية مغلقة تحدث نتيجة صدمة من جسم سريع الحركة يمر بالقرب من العين. يتميز بتمزق كامل الطبقات في المشيمية وغشاء بروك والشبكية، مما يؤدي إلى تعرض الصلبة (bare sclera).
تم وصف هذا المرض لأول مرة في عام 1872 بواسطة هيرمان كون. كلمة “sclopetaria” مشتقة من الكلمة اللاتينية “sclopetum” (مسدس يدوي). في عام 1901، وصفه غولدزيهر بأنه “التهاب المشيمية والشبكية اللدني الرصاصي”.
تحدث الإصابة كإصابة مباشرة (coup injury) تتوافق مع موقع الصدمة. وهذا يختلف عن تمزق المشيمية المعتاد (إصابة ارتدادية) حيث تسبب موجة الصدمة إصابة في الجانب المقابل.
يحدث تمزق المشيمية المعتاد في الجانب المقابل للصدمة (ارتجاجي)، ويتمزق المشيمية فقط. بينما يحدث تمزق المشيمية والشبكية الرصاصي في موقع الصدمة (مباشر)، ويتمزق فيه المشيمية وغشاء بروخ والشبكية بجميع طبقاتها.
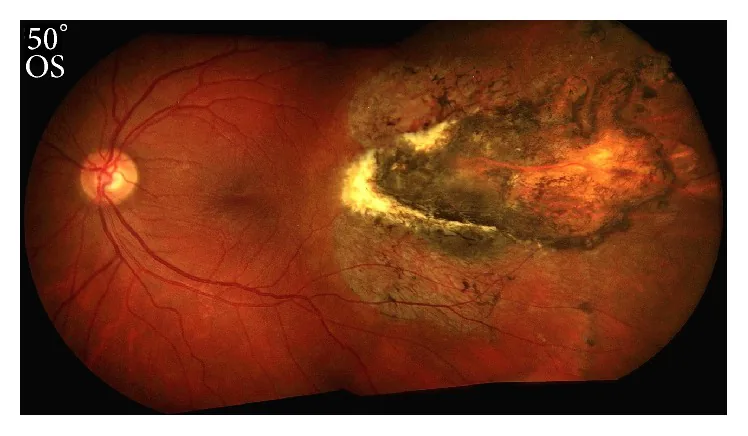
بعد الإصابة، تظهر الأعراض التالية.
تتغير النتائج بين المرحلة الحادة والمزمنة.
انكشاف الصلبة
الصلبة المكشوفة: يمكن رؤيتها كمنطقة بيضاء. وهي أكثر العلامات تميزًا لهذا المرض.
تمزق المشيمية: يصاحبه فقدان كامل لطبقات المشيمية وغشاء بروخ والشبكية.
علامات النزف
نزف زجاجي: يُلاحظ بشكل متكرر في المرحلة الحادة. قد يعيق فحص قاع العين.
نزف تحت الشبكية ونزف داخل الشبكية: يحدث بشكل واسع حول منطقة التمزق.
علامات المرحلة الحادة الأخرى
الوذمة البقعية والوذمة الحليمية: تظهر نتيجة للتفاعل الالتهابي.
خلل حدقة وارد نسبي (RAPD) وشلل العضلات الخارجية للعين: علامات تشير إلى تلف العصب البصري أو العضلات الخارجية للعين.
ارتفاع ضغط العين: قد يحدث كجلوكوما ثانوية نتيجة للإصابة.
العلامات في المرحلة المزمنة
الندبة الليفية الدبقية: تتشكل بعد عدة أسابيع من الإصابة.
الحدود الشبيهة بالمخلب: تتميز الندبة بحدود غير منتظمة.
عندما تمر الموجة الصادمة بسرعة عالية حول العين، تؤدي قوة الضغط إلى تدمير المشيمية والشبكية. الذكور الشباب هم الفئة العمرية الأكثر إصابة.
فيما يلي الأسباب الرئيسية:
| التصنيف | أمثلة محددة |
|---|---|
| الرصاص | كريات البنادق الهوائية، الخرطوش، الرصاص |
| المعدات الرياضية | كرات الطلاء |
| أخرى | الفلين، أغصان الأشجار، قطع معدنية |
تعتبر النظارات الواقية وسيلة فعالة لتقليل خطر إصابات العين الناتجة عن الأجسام الطائرة عالية السرعة. ومع ذلك، قد لا تمنع تمامًا جميع الإصابات، مثل تلك الناتجة عن الصدمات المباشرة. من المهم اختيار نظارات واقية مطابقة للمعايير المناسبة عند القيام بأعمال أو رياضات تنطوي على مخاطر.
يتم التشخيص بناءً على تاريخ الإصابة ونتائج فحص قاع العين. في المرحلة الحادة، قد يكون فحص قاع العين محدودًا بسبب وجود نزيف زجاجي.
فيما يلي طرق الفحص الرئيسية.
| طريقة الفحص | النتائج الرئيسية |
|---|---|
| فحص قاع العين تحت توسيع الحدقة | انكشاف الصلبة، نزيف |
| التصوير المقطعي التوافقي البصري (OCT) | تمزق المشيمية والشبكية |
| التصوير المقطعي المحوسب (CT) | جسم غريب داخل الحجاج |
دور كل اختبار هو كما يلي:
يجب التفريق بين الحالة والأمراض التالية:
في العديد من الحالات، تكون المتابعة هي الاستراتيجية الأساسية. نظرًا لتكون تكاثر الخلايا الدبقية الليفية الواسع، تميل تمزقات الشبكية إلى التندب والانغلاق تلقائيًا.
في حالة وجود المضاعفات التالية، تكون الجراحة ضرورية.
الطرق الجراحية الرئيسية هي كما يلي:
قد تنشأ أوعية دموية مشيمية جديدة من منطقة الندبة بعد الإصابة. في هذه الحالة، يتم إجراء تخثير ضوئي بالليزر أو حقن داخل الجسم الزجاجي لعقار مضاد لعامل نمو بطانة الأوعية الدموية.
الإنذار البصري محدود بشكل عام. تم الإبلاغ عن أن معدل الوصول إلى حدة البصر 20/20 يبلغ 16.4%. يكون الإنذار سيئًا بشكل خاص في التمزقات التي تشمل البقعة أو العصب البصري.
في معظم الحالات، يمكن توقع الشفاء الذاتي من خلال تكاثر الخلايا الليفية الدبقية، لذا فإن المتابعة هي النهج الأساسي. ومع ذلك، في حالات انفصال الشبكية أو تمزق العين أو وجود جسم غريب داخل العين، تكون الجراحة ضرورية. من المهم الكشف المبكر عن المضاعفات من خلال تقييم قاع العين المنتظم كما هو موضح في طرق التشخيص والفحص.
معدل الوصول إلى حدة الإبصار 20/20 يبلغ 16.4% فقط. يكون التشخيص سيئًا بشكل خاص عند إصابة البقعة أو العصب البصري في موقع التمزق، أو عند حدوث كسر في محجر العين أو اعتلال عصبي بصري. من الصعب التنبؤ بالنتيجة النهائية بناءً على حدة الإبصار فور الإصابة فقط.
عند مرور جسم سريع بالقرب من مقلة العين، تتولد موجة صادمة تؤدي إلى تشوه جدار العين، مما يسبب انفصال وتمزق المشيمية والشبكية الحسية العصبية عن الصلبة.
تحدد الاختلافات في الخصائص المرنة لطبقات الأنسجة المختلفة نمط التمزق.
غشاء بروك
عدم المرونة: ضعيف أمام قوى الضغط، وقد يتمزق حتى بطاقة منخفضة نسبيًا.
نقطة التمزق: يؤدي تمزق غشاء بروك إلى نزيف حاد تحت الشبكية من الصفيحة المشيمية الشعرية.
ظهارة الشبكية الصبغية
عدم المرونة: مثل غشاء بروخ، يفتقر إلى المرونة وسهل التمزق.
فرط التنسج: يحدث فرط تنسج في الظهارة الصباغية للشبكية في المرحلة المزمنة، ويساهم في تكوين الندبة.
الشبكية والصلبة
المرونة: مرتفع نسبيًا في المرونة، ولا يتضرر إلا بتأثيرات عالية الطاقة.
الحفاظ على الصلبة: الصلبة هي الأكثر مرونة وعادة ما يتم الحفاظ عليها (bare sclera).
تطور الحالة المرضية بعد الإصابة يكون كما يلي:
في دراسة نسيجية مرضية أجراها دوبوي عام 1974، تم تأكيد وجود عيوب في غشاء بروخ والمشيمية، وفقدان المستقبلات الضوئية، وفرط تنسج الظهارة الصباغية الشبكية.
تقليديًا، كان يُعتقد أن تكاثر الخلايا الليفية الدبقية يسد موقع التمزق ويمنع انفصال الشبكية. ومع ذلك، أبلغ Papakostas (2014) عن تأكيد انفصال الشبكية في حالة إصابة مدارية ناتجة عن نبات السكروبيلاريا، مما أثار تساؤلات حول المفهوم التقليدي بأن “التليف يمنع الانفصال”.
أظهرت دراسة لودفيغ أن الإصابات الناجمة عن أجسام منخفضة الطاقة نسبيًا، مثل بنادق الهواء، تميل إلى أن يكون تشخيصها أسوأ. حتى عندما تكون طاقة الصدمة صغيرة، فإن تمزق الجانب الصدغي أو البقعة يؤدي إلى ضعف البصر، وكان معدل تحقيق حدة البصر النهائية 20/20 فقط 16.4% بشكل عام.
في حالة الأجسام عالية الطاقة (مثل الرصاص)، يتم تشخيص وعلاج تمزق العين مبكرًا، بينما في الإصابات الناجمة عن الأجسام منخفضة الطاقة، يُعتقد أن الحفاظ على بنية العين مع تلف البقعة هو أحد أسباب سوء التشخيص.