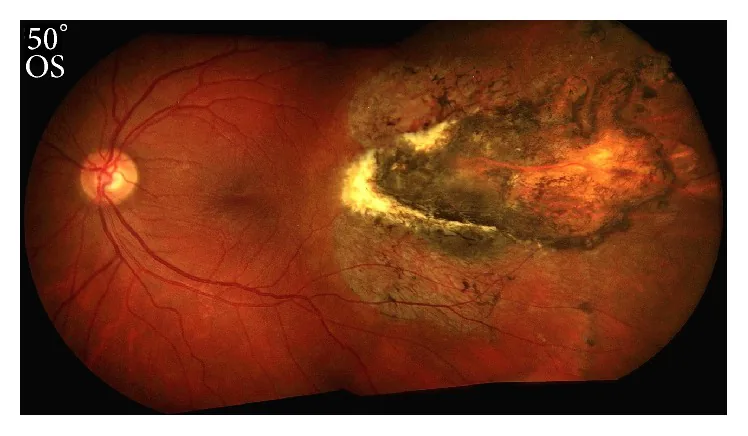
Esposizione della sclera
bare sclera : visibile come un’area bianca. È il reperto più caratteristico di questa malattia.
Rottura coroidale : accompagnata da un difetto a tutto spessore della coroide, della membrana di Bruch e della retina.

La corioretinite sclopetaria (chorioretinitis sclopetaria) è un trauma oculare chiuso causato dall’impatto di un oggetto in rapido movimento che passa vicino al bulbo oculare. È caratterizzata dalla rottura di tutti gli strati della coroide, della membrana di Bruch e della retina, con esposizione della sclera (bare sclera).
Questa malattia fu descritta per la prima volta nel 1872 da Herman Cohn. «Sclopetaria» deriva dal latino «sclopetum» (pistola). Nel 1901 Goldzieher la definì «chorioretinitis plastica sclopetaria».
La lesione si verifica come danno diretto (coup injury) in corrispondenza del sito d’impatto. Ciò differisce dalla rottura coroidale usuale (contrecoup injury), in cui l’onda d’urto danneggia il lato opposto.
Una tipica rottura coroidale si verifica sul lato opposto all’impatto (contrecoup) e interessa solo la coroide. Al contrario, la sclopetaria corioretinica si verifica nel sito dell’impatto (coup) e si differenzia perché provoca la rottura di tutti gli strati: coroide, membrana di Bruch e retina.
Dopo la lesione compaiono i seguenti sintomi.
I reperti cambiano tra la fase acuta e quella cronica.
Esposizione della sclera
bare sclera : visibile come un’area bianca. È il reperto più caratteristico di questa malattia.
Rottura coroidale : accompagnata da un difetto a tutto spessore della coroide, della membrana di Bruch e della retina.
Reperti emorragici
Emorragia del vitreo: frequente in fase acuta. Può ostacolare l’osservazione del fondo oculare.
Emorragia sottoretinica ed emorragia intraretinica: si verificano estesamente intorno all’area di rottura.
Altri reperti in fase acuta
Edema maculare ed edema papillare: compaiono in seguito alla reazione infiammatoria.
RAPD e paralisi dei muscoli extraoculari: reperti che suggeriscono un danno al nervo ottico o ai muscoli extraoculari.
Aumento della pressione intraoculare: può verificarsi come glaucoma secondario associato al trauma.
Segni della fase cronica
Cicatrice fibrogliale : si forma alcune settimane dopo la lesione.
Bordo ad uncino (claw-like) : cicatrice con bordi irregolari caratteristica.
Quando l’onda d’urto attraversa rapidamente l’area oculare, la sua forza di compressione distrugge la coroide e la retina. I giovani uomini costituiscono la popolazione più colpita.
I principali oggetti causali sono elencati di seguito.
| Classificazione | Esempi |
|---|---|
| Proiettili | Pallini per fucili ad aria, pallini, proiettili |
| Articoli sportivi | Vernice per paintball |
| Altro | Sughero, rami di alberi, frammenti metallici |
Gli occhiali protettivi sono un mezzo efficace per ridurre il rischio di traumi oculari da proiettili ad alta velocità. Tuttavia, è difficile prevenire completamente tutte le lesioni, ad esempio in caso di impatto diretto. È importante scegliere occhiali protettivi con standard appropriati per attività o sport a rischio.
La diagnosi si basa sulla storia di trauma e sui reperti del fondo oculare. Nella fase acuta, l’osservazione del fondo può essere limitata da un’emorragia vitreale.
I principali metodi di esame sono i seguenti:
| Metodo di esame | Principali reperti confermativi |
|---|---|
| Esame del fondo oculare in midriasi | Esposizione sclerale, emorragia |
| OCT | Rottura coroidale e dell’epitelio pigmentato retinico |
| TC | Corpo estraneo intraorbitario |
Il ruolo di ciascun esame è il seguente.
È necessaria una diagnosi differenziale con le seguenti malattie.
In molti casi, l’osservazione è la strategia di base. A causa dell’estesa proliferazione fibrogliale, le lacerazioni retiniche tendono a cicatrizzare e chiudersi spontaneamente.
L’intervento chirurgico è necessario in caso di seguenti complicanze:
Le principali tecniche chirurgiche sono:
Dalla cicatrice post-traumatica può svilupparsi neovascolarizzazione coroidale. In tal caso si esegue fotocoagulazione laser o iniezione intravitreale di farmaci anti-VEGF.
La prognosi visiva è generalmente limitata. Il tasso di raggiungimento dell’acuità visiva 20/20 è riportato al 16,4%. La prognosi è particolarmente sfavorevole nelle rotture che coinvolgono la macula o il nervo ottico.
In molti casi è prevista una guarigione spontanea per proliferazione fibrogliale, quindi la strategia di base è l’osservazione. Tuttavia, l’intervento chirurgico è necessario in caso di distacco di retina, rottura del globo o corpo estraneo intraoculare. La valutazione regolare del fondo oculare, come descritto in Diagnosi e metodi di esame, è importante per la diagnosi precoce delle complicanze.
Il tasso di raggiungimento di un’acuità visiva di 20/20 è solo del 16,4%. La prognosi è particolarmente sfavorevole quando la macula o il nervo ottico sono coinvolti nel sito di rottura, o in caso di frattura orbitaria o neuropatia ottica. È difficile prevedere l’esito finale basandosi solo sull’acuità visiva immediatamente dopo la lesione.
L’onda d’urto generata quando un oggetto ad alta velocità passa vicino al bulbo oculare deforma la parete oculare, staccando e rompendo la coroide e la retina neurosensoriale dalla sclera.
Le differenze nelle proprietà elastiche dei vari strati tissutali determinano il pattern di rottura.
Membrana di Bruch
Non elasticità : fragile alle forze di compressione, si rompe anche con energia relativamente bassa.
Punto di inizio della rottura : La rottura della membrana di Bruch provoca un’emorragia sottoretinica acuta dalla coriocapillare.
Epitelio pigmentato retinico
Non elasticità : Come la membrana di Bruch, è poco elastica e si rompe facilmente.
Iperplasia : Nella fase cronica si verifica iperplasia dell’epitelio pigmentato retinico, che contribuisce alla formazione di cicatrici.
Retina e sclera
Elasticità : Relativamente elastica, viene danneggiata solo da impatti ad alta energia.
Conservazione della sclera : La sclera è la più elastica e di solito viene preservata (bare sclera).
La progressione patologica dopo la lesione è la seguente.
L’esame istopatologico di Duboby del 1974 ha confermato difetti della membrana di Bruch e della coroide, perdita dei fotorecettori e iperplasia dell’epitelio pigmentato retinico.
Tradizionalmente, si riteneva che la proliferazione delle cellule gliali fibrose sigillasse il sito di rottura e prevenisse il distacco di retina. Tuttavia, Papakostas (2014) ha riportato un caso di scleropetalia con lesione orbitaria in cui è stato effettivamente confermato un distacco di retina, mettendo in dubbio il concetto tradizionale secondo cui la fibrosi previene il distacco.
Nello studio di Ludwig et al., le lesioni causate da oggetti a energia relativamente bassa, come le pistole ad aria compressa, hanno mostrato una tendenza a una prognosi peggiore. Anche con una bassa energia d’impatto, le rotture temporali o maculari portano a una scarsa acuità visiva, e il tasso di raggiungimento di un’acuità visiva finale di 20/20 è stato solo del 16,4% complessivamente.
Si ritiene che gli oggetti ad alta energia (come i proiettili) vengano diagnosticati e trattati precocemente come rotture oculari, mentre le lesioni da oggetti a bassa energia danneggiano la macula pur preservando la struttura oculare, contribuendo alla prognosi sfavorevole.