導致高頻率I-CNV的疾病

葡萄膜炎相關的脈絡膜新生血管(炎症性脈絡膜新生血管)
1. 什麼是發炎性脈絡膜新生血管(I-CNV)?
Section titled “1. 什麼是發炎性脈絡膜新生血管(I-CNV)?”脈絡膜新生血管(CNV)是一種源自脈絡膜的新生血管好發於黃斑部的疾病。新生血管在視網膜色素上皮(RPE)下(1型/經典型)或RPE上(2型/隱匿型)增殖。在脈絡膜炎或特發性病例中,炎症扮演重要角色,CNV被認為是RPE-Bruch膜-脈絡膜微血管層損傷後的反應性變化或傷口癒合過程。
炎症性脈絡膜新生血管(I-CNV)是由脈絡膜視網膜炎症引起的後葡萄膜炎的嚴重併發症。它可發生於感染性和非感染性葡萄膜炎1)。I-CNV被認為是繼AMD和病理性近視之後CNV的第三大原因1)。
後部葡萄膜炎患者中CNV發生率為2.7%,全葡萄膜炎患者中為0.8%,高於前部和中間部葡萄膜炎(0.1%)1)。特發性葡萄膜炎中13-20%出現CNV併發症3)。I-CNV大多表現為2型(經典型)CNV,突破Bruch膜後形成於RPE下(1型)或RPE上(2型)1)。
感染性疾病中的I-CNV
弓形蟲脈絡膜視網膜炎:0.3%~19%
眼組織胞漿菌病:5%~17.4%
眼結核:罕見病例報告
念珠菌脈絡膜視網膜炎:罕見(盛行率未知)
風疹視網膜病變:罕見病例報告
弓蛔蟲症:罕見病例報告
2. 主要症狀與臨床發現
Section titled “2. 主要症狀與臨床發現”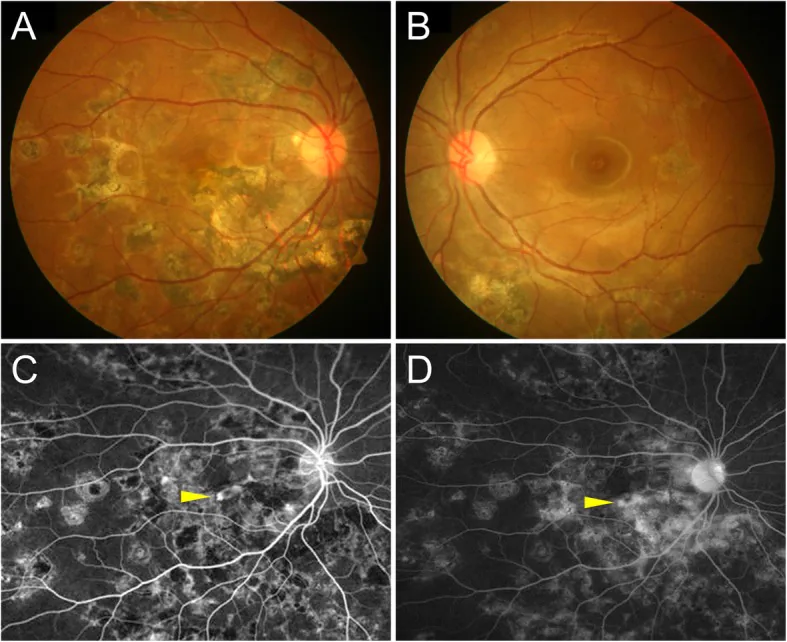
- 無痛性視力下降和暗點
- 視物變形症:直線看起來扭曲
- 閃光感:伴有活動性葡萄膜炎時
- 中心暗點:在進展期出現1)
位於中心凹外的活動性病變可能無症狀,並可能因發炎病變、疤痕、色素沉著或視網膜內外液體積聚而被忽略1)。
眼底檢查可見黃斑周圍有黃白色視網膜下病變。
- 視網膜色素上皮下CNV(典型型):表現為橙紅色隆起病灶
- 視網膜色素上皮上CNV(隱匿型):表現為灰白色斑塊,伴有邊緣性視網膜下出血和視網膜剝離
- I-CNV的黃斑內分布:中心凹下60%、中心凹旁35%、視乳頭周圍5%
- 纖維血管性疤痕(過去CNV活動的痕跡)可能殘留
CNV消退後,視網膜色素上皮-脈絡膜毛細血管層可形成萎縮病灶。視網膜色素上皮上CNV在視網膜下形成纖維組織,可能導致永久性視力下降、中心暗點和視物變形。
3. 原因與風險因素
Section titled “3. 原因與風險因素”病理生理:兩種機轉1)
活化的發炎細胞分泌細胞毒性酶,分解Bruch膜。釋放的促血管生成細胞因子(IL-6、IL-8、TNF-α)促進VEGF表現及CNV生長2)。在葡萄膜炎中,TNF-α、IL-6及IL-1等細胞因子損傷RPE,進一步放大VEGF表現,促進I-CNV形成3)。
根據葡萄膜炎診療指引(2019年),在PIC、多灶性脈絡膜炎、類肉瘤病、原田病、蛇行狀脈絡膜炎等後部葡萄膜炎中,需注意CNV的併發,建議結合抗發炎治療與抗VEGF療法3)。
風險因子5):
| 風險因子 | 內容 |
|---|---|
| 視網膜下新生血管的存在 | I-CNV發生風險增加3倍以上 |
| 活動性發炎 | 與非活動期相比,CNV風險顯著較高 |
| 前房發炎 grade 2+ | 與I-CNV有顯著關聯 |
| 對側眼CNV病史 | 數倍CNV發生風險 |
| 單側葡萄膜炎 | CNV風險高於雙側 |
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”I-CNV的診斷較為困難,建議採用多模態影像診斷1)。
螢光眼底血管攝影(FA):大多數I-CNV表現為經典型(第2型)CNV。CNV病灶顯示早期等螢光至強螢光,晚期有螢光滲漏。然而,活動性發炎病灶也呈現類似的FA表現,因此單獨使用FA進行診斷有其限制1)。特徵性表現為早期邊界清晰的強螢光(經典型)或晚期瀰漫性色素滲漏(潛伏型)。
靛青綠血管攝影(ICGA):能比FA更詳細評估脈絡膜血管結構。I-CNV早期即顯示強螢光,可與活動性發炎病灶(早期弱螢光)鑑別1)。ICGA對於鑑別視網膜色素上皮下CNV不可或缺,在多灶性脈絡膜炎中,有助於評估脈絡膜微血管板無灌流範圍及CNV發生風險1)。
光學同調斷層掃描(OCT):可非侵入性、快速檢查黃斑部斷面,評估CNV與中心凹的位置關係、CNV位於RPE上方或下方,以及伴隨的視網膜剝離、RPE剝離和囊樣黃斑水腫的狀態。
- 「乾草叉徵(pitchfork sign)」:從I-CNV向外層視網膜呈指狀延伸的高反射病灶。這是多灶性脈絡膜炎/PIC、眼內結核、急性梅毒性後極多形性脈絡膜視網膜炎中報告的I-CNV特徵性OCT表現1)
- 「海綿徵(sponge sign)」:I-CNV下方的脈絡膜厚度增加(治療後降低)。用於鑑別發炎性與近視性CNV的輔助徵象1)
- 中心視網膜厚度可作為I-CNV活動性的客觀指標1)
OCT血管攝影(OCTA):可非侵入性顯示CNV的血管結構。與單獨FA相比,在區分CNV和發炎病變方面具有更高的準確性,尤其有助於識別第1型新生血管網絡8)。
自發螢光眼底攝影(FAF):活動性I-CNV顯示正常螢光或高自發螢光。低自發螢光區域與光感受器和RPE喪失相關,有助於檢測周邊I-CNV1)。
5. 標準治療方法
Section titled “5. 標準治療方法”及時治療I-CNV可防止不可逆的視力喪失。治療需要結合兩種方法。
方法1:基礎葡萄膜炎的管理
Section titled “方法1:基礎葡萄膜炎的管理”首先排除感染性疾病(如弓形蟲病、結核、漢塞巴爾通體等),並進行適當的抗感染治療。排除後對基礎葡萄膜炎的治療:
- 短期:全身性類固醇治療(prednisolone 0.5–1 mg/kg/天)
- 復發性、慢性或進行性疾病(如多灶性脈絡膜炎、原田病、匐行性脈絡膜炎):為減少類固醇用量而使用免疫抑制治療
- 如果炎症持續存在:後部Tenon囊下類固醇注射(triamcinolone)也是一種選擇
方法2:中心凹CNV的抗VEGF藥物玻璃體內注射
Section titled “方法2:中心凹CNV的抗VEGF藥物玻璃體內注射”無論病因為何,對於中心凹CNV,均進行抗VEGF藥物的玻璃體內注射。由於VEGF與CNV的發生發展密切相關,抑制VEGF的藥物有助於促進CNV消退、防止出血和滲出。
| 藥物 | 概述 | 對發炎性CNV的適用 |
|---|---|---|
| 阿柏西普(艾力雅) | VEGF-A/VEGF-B/PlGF抑制 | 健保不給付(AMD和近視性黃斑病變已給付) |
| 雷珠單抗(Lucentis) | 抗VEGF-A單株抗體片段 | 健保不給付(AMD和近視性黃斑病變已給付) |
| 貝伐珠單抗(Avastin) | 抗VEGF-A全長單株抗體 | 健保不給付(仿單標示外使用),用於發炎性CNV |
阿柏西普和雷珠單抗的保險給付僅限於年齡相關性黃斑變性和近視性黃斑病變。對於發炎性CNV,貝伐珠單抗(1.25 mg/0.05 mL玻璃體內注射)可超適應症使用3)。
抗發炎治療與抗VEGF藥物合併使用可使80%的患者改善,15%的患者穩定4)。PIC患者單獨使用抗VEGF藥物治療的復發率為50%,顯示需要對基礎葡萄膜炎進行全身治療7)。
導入期(每月注射,持續3個月)與按需給藥(PRN)的比較顯示,設置導入期並不能帶來更好的預後1)。隨機對照試驗已證實抗VEGF藥物(雷珠單抗0.5 mg玻璃體內注射)對改善I-CNV的視力和消退新生血管有效6)。
中心凹外CNV的雷射光凝固術
Section titled “中心凹外CNV的雷射光凝固術”對於中心凹外CNV,採用熱雷射進行光凝固治療。光凝固可直接阻塞CNV,但照射部位會造成永久性視網膜損傷,因此需仔細評估與中心凹的距離以決定適應症。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”I-CNV的病理生理學與AMD、病理性近視等CNV相似,但特點是增加了發炎因子1)。
慢性發炎、氧化壓力和缺血等因素參與,CNV作為對RPE-Bruch膜-脈絡膜微血管板損傷的反應性變化或傷口癒合過程而發生。
分子機制:
- VEGF表現增加促進新生血管增生(與AMD和近視性CNV相同)
- CNV的血管外成分中存在表現CXCR4的纖維母細胞和白細胞
- RPE細胞產生TNF-α、IL-1、IL-2、IL-6和IL-10,作為發炎成分發揮作用1)
- 與血管新生抑制因子(血管靜止素、內皮靜止素、PEDF)之間的失衡是觸發因素1)
在葡萄膜炎中,TNF-α、IL-6、IL-1等細胞因子由發炎細胞分泌,損傷RPE並進一步放大VEGF的表現3)。這些細胞因子與VEGF的交互作用促進了I-CNV的形成。
I-CNV與AMD相關CNV的差異: 免疫組織化學研究報導,I-CNV血管網的CXCR4染色模式與AMD相關CNV不同,暗示微血管在膜形成中可能扮演不同角色9)。
部分「特發性」CNV可能作為後葡萄膜炎的前驅症狀出現1)。新生血管常從發炎病灶邊緣(發炎後萎縮性脈絡膜視網膜疤痕的邊緣)生長。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”OCTA提升診斷準確性:
OCTA在I-CNV的診斷和追蹤中扮演重要角色。與單獨使用FA/ICGA相比,OCTA的優勢證據正在累積,即使FA/ICGA結果不確定,OCTA也被證明對於識別第1型新生血管網絡至關重要8)。OCTA也可作為活動性CNV的監測指標,能夠定量評估治療後新生血管的消退情況8)。
「海綿徵」的臨床意義:
OCT上I-CNV下方的脈絡膜厚度增加(治療後下降的「海綿徵」)作為監測I-CNV活動性的新輔助指標而受到關注。它也可能用於區分發炎性CNV和近視性CNV1)。
抗VEGF治療的長期結果:
針對各種原因的後部葡萄膜炎,抗VEGF治療(1-5次注射)後,logMAR視力改善約0.3個單位的中長期數據已累積4)。PIC患者單獨使用抗VEGF藥物治療的復發率為50%,基礎疾病的管理決定長期預後7)。
治療並延長(T&E)方案:
在AMD和近視性CNV中確立的T&E方案(逐步延長治療間隔)正在被研究應用於I-CNV。它可能在減少治療負擔的同時維持視力,但需要累積針對炎症性CNV的證據。
Faricimab(抗VEGF-A/Ang-2雙重抑制劑):
同時抑制VEGF-A和血管生成素-2(Ang-2)的faricimab已獲批用於AMD和糖尿病黃斑水腫,其對炎症性CNV的應用正處於研究階段。由於Ang-2參與血管新生和炎症,預計對I-CNV有特異性效果。
多模態方法標準化:
I-CNV的診斷採用包括FAF、OCTA和近紅外自發螢光成像的多模態方法很有前景,尤其是FAF在檢測和監測周邊I-CNV方面非常有用1)。
8. 參考文獻
Section titled “8. 參考文獻”- Karska-Basta I, Pociej-Marciak W, Zuber-Laskawiec K, et al. Diagnostic challenges in inflammatory choroidal neovascularization. Medicina. 2024;60(3):465.
- Cheung CMG, Arnold JJ, Holz FG, et al. Myopic choroidal neovascularization: review, guidance, and consensus statement on management. Ophthalmology. 2017;124(11):1690-1711.
- 日本眼科学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
- D’Souza Y, Balasubramaniam S, Nair U. Anti-VEGF treatment for inflammatory choroidal neovascularization: a comprehensive review. Surv Ophthalmol. 2023;68(3):435-461.
- Baxter SL, Pistilli M, Pujari SS, et al. Risk of choroidal neovascularization among the uveitides. Am J Ophthalmol. 2013;156(3):468-477.e2.
- Rouvas A, Petrou P, Douvali M, et al. Intravitreal ranibizumab for the treatment of inflammatory choroidal neovascularization. Retina. 2011;31(5):871-879.
- Amer R, Lois N. Punctate inner choroidopathy. Surv Ophthalmol. 2011;56(1):36-53.
- Astroz P, Miere A, Mrejen S, et al. Optical coherence tomography angiography to distinguish choroidal neovascularization from macular inflammatory lesions in multifocal choroiditis. Retina. 2018;38(2):299-309.
- Neri P, Lettieri M, Fortuna C, et al. Inflammatory choroidal neovascularization. Middle East Afr J Ophthalmol. 2009;16(4):245-251.
