Các bệnh thường gây I-CNV
Bệnh hắc mạc điểm trong (PIC): 17–40%
Viêm màng mạch đa ổ (MFC): 32–50%
Viêm màng mạch hình rắn: 10–25%
Bệnh Harada (VKH): 9–15%
Hội chứng histoplasma mắt: 5–17,4%
Viêm hắc võng mạc Birdshot: 5%

Tân mạch hắc mạc (choroidal neovascularization; CNV) là bệnh lý trong đó các mạch máu tân sinh từ hắc mạc thường xuất hiện ở vùng hoàng điểm. Các mạch máu tân sinh phát triển dưới biểu mô sắc tố võng mạc (RPE) (type 1/classic) hoặc trên RPE (type 2/occult). Trong trường hợp viêm hắc mạc hoặc vô căn, yếu tố viêm đóng vai trò quan trọng, và CNV được coi là phản ứng thay đổi hoặc quá trình lành vết thương đối với tổn thương phức hợp RPE-màng Bruch-màng mao mạch hắc mạc.
Tân mạch hắc mạc viêm (I-CNV) là một biến chứng nghiêm trọng của viêm màng bồ đào sau do viêm hắc mạc võng mạc gây ra. Nó có thể xảy ra ở cả viêm màng bồ đào nhiễm trùng và không nhiễm trùng1). I-CNV được coi là nguyên nhân thứ ba gây CNV sau AMD và cận thị bệnh lý1).
CNV xảy ra ở 2,7% bệnh nhân viêm màng bồ đào sau và 0,8% bệnh nhân viêm màng bồ đào toàn bộ, cao hơn so với viêm màng bồ đào trước và trung gian (0,1%)1). Trong viêm màng bồ đào vô căn, CNV xảy ra như một biến chứng ở 13–20% trường hợp3). Phần lớn I-CNV biểu hiện dưới dạng CNV loại 2 (cổ điển), xuyên qua màng Bruch và hình thành dưới RPE (loại 1) hoặc trên RPE (loại 2)1).
Các bệnh thường gây I-CNV
Bệnh hắc mạc điểm trong (PIC): 17–40%
Viêm màng mạch đa ổ (MFC): 32–50%
Viêm màng mạch hình rắn: 10–25%
Bệnh Harada (VKH): 9–15%
Hội chứng histoplasma mắt: 5–17,4%
Viêm hắc võng mạc Birdshot: 5%
I-CNV trong bệnh truyền nhiễm
Viêm hắc võng mạc Toxoplasma: 0,3–19%
Bệnh histoplasma mắt: 5–17,4%
Lao mắt: Báo cáo ca bệnh hiếm gặp
Viêm võng mạc do nấm Candida: Hiếm gặp (tỷ lệ mắc không rõ)
Bệnh võng mạc do rubella: Báo cáo ca bệnh hiếm gặp
Bệnh toxocara: Báo cáo ca bệnh hiếm gặp
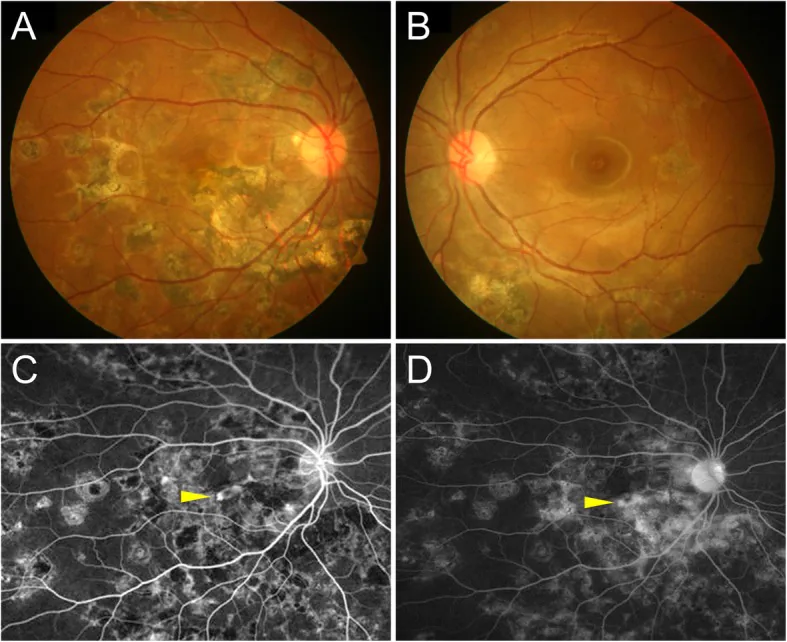
Triệu chứng khởi phát điển hình của I-CNV là suy giảm thị lực đột ngột và xuất hiện chứng méo hình 1).
Tổn thương hoạt động nằm ngoài trung tâm hoàng điểm có thể không có triệu chứng và có thể bị bỏ sót do tổn thương viêm, sẹo, lắng đọng sắc tố, hoặc tích tụ dịch trong và ngoài võng mạc1).
Khám đáy mắt thấy tổn thương dưới võng mạc màu trắng vàng quanh vùng hoàng điểm.
Ngay cả sau khi CNV khô, vẫn hình thành các ổ teo của biểu mô sắc tố võng mạc - màng mao mạch màng bồ đào. Trong CNV trên biểu mô sắc tố võng mạc, mô xơ hình thành dưới võng mạc, do đó thị lực giảm, ám điểm trung tâm và biến dạng thị giác có thể tồn tại vĩnh viễn.
Sinh lý bệnh: 2 cơ chế1)
Khi các tế bào viêm được hoạt hóa, chúng tiết ra các enzyme gây độc tế bào để phân hủy màng Bruch. Các cytokine tiền tạo mạch được giải phóng (IL-6, IL-8, TNF-α) thúc đẩy biểu hiện VEGF và kích thích tăng sinh CNV2). Trong viêm màng bồ đào, các cytokine như TNF-α, IL-6, IL-1 làm tổn thương RPE, khuếch đại thêm biểu hiện VEGF và thúc đẩy hình thành I-CNV3).
Theo hướng dẫn điều trị viêm màng bồ đào (2019), cần chú ý đến biến chứng CNV trong các trường hợp viêm màng bồ đào sau như PIC, viêm màng mạch đa ổ, sarcoidosis, bệnh Harada, viêm màng mạch hình rắn, và khuyến cáo kết hợp kiểm soát viêm với liệu pháp kháng VEGF3).
Yếu tố nguy cơ5):
| Yếu tố nguy cơ | Nội dung |
|---|---|
| Sự hiện diện của tân mạch dưới võng mạc biểu mô | Nguy cơ phát triển I-CNV tăng hơn 3 lần |
| Viêm hoạt động | Nguy cơ CNV cao hơn đáng kể so với giai đoạn không hoạt động |
| Viêm tiền phòng độ 2+ | Liên quan đáng kể với I-CNV |
| Tiền sử CNV mắt đối diện | Nguy cơ phát triển CNV cao gấp nhiều lần |
| Viêm màng bồ đào một bên | Nguy cơ CNV cao hơn so với viêm hai bên |
Chẩn đoán I-CNV rất khó khăn và nên sử dụng chẩn đoán hình ảnh đa phương thức 1).
Chụp mạch huỳnh quang (FA): Hầu hết I-CNV được hiển thị dưới dạng CNV cổ điển (loại 2). Tổn thương CNV cho thấy tăng huỳnh quang sớm và rò rỉ huỳnh quang muộn. Tuy nhiên, các tổn thương viêm hoạt động cũng có biểu hiện FA tương tự, do đó chẩn đoán chỉ dựa trên FA có hạn chế 1). Đặc điểm là tăng huỳnh quang ranh giới rõ sớm (loại Classic) hoặc rò rỉ sắc tố lan tỏa muộn (loại Occult).
Chụp mạch xanh indocyanine (ICGA): Đánh giá cấu trúc mạch mạc chi tiết hơn FA. I-CNV cho thấy tăng huỳnh quang sớm và có thể phân biệt với ổ viêm hoạt động (giảm huỳnh quang sớm) 1). ICGA rất cần thiết để phân biệt CNV dưới biểu mô sắc tố võng mạc; trong viêm màng mạch đa ổ, nó hữu ích để đánh giá vùng không tưới máu của mao mạch mạch và nguy cơ phát triển CNV 1).
Chụp cắt lớp quang học (OCT): Có thể kiểm tra mặt cắt của hoàng điểm một cách không xâm lấn trong thời gian ngắn, đánh giá mối quan hệ vị trí giữa CNV và hố trung tâm, CNV nằm trên hay dưới RPE, cũng như tình trạng bong võng mạc, bong RPE và phù hoàng điểm dạng nang kèm theo.
Chụp mạch OCT (OCTA): Có thể hình dung cấu trúc mạch máu của CNV một cách không xâm lấn. Có độ chính xác cao hơn so với FA đơn thuần trong việc phân biệt CNV với tổn thương viêm, đặc biệt hữu ích trong việc xác định mạng lưới tân mạch loại 18).
Chụp ảnh tự phát huỳnh quang đáy mắt (FAF): I-CNV hoạt động cho thấy huỳnh quang bình thường hoặc tăng tự phát huỳnh quang. Vùng giảm tự phát huỳnh quang tương quan với sự mất đi của tế bào cảm quang và RPE, hữu ích trong việc phát hiện I-CNV ngoại vi1).
OCT rất hữu ích trong đánh giá I-CNV, nhưng thường khó để chẩn đoán xác định chỉ dựa trên OCT. Các dấu hiệu OCT đặc trưng của I-CNV như “dấu hiệu pitchfork” có giá trị hỗ trợ, nhưng chẩn đoán hình ảnh đa phương thức kết hợp FA, ICGA, OCTA và FAF là cần thiết để chẩn đoán chính xác và phân biệt với tổn thương viêm1).
Điều trị nhanh chóng I-CNV giúp ngăn ngừa mất thị lực không thể phục hồi. Điều trị cần kết hợp hai phương pháp.
Trước tiên loại trừ các bệnh nhiễm trùng (như toxoplasma, lao, Bartonella henselae) và tiến hành điều trị kháng nhiễm thích hợp. Sau khi loại trừ, điều trị viêm màng bồ đào nền:
Bất kể bệnh nguyên nào, đối với CNV dưới hoàng điểm, cần tiêm nội nhãn thuốc ức chế VEGF. Vì VEGF liên quan mật thiết đến sự phát triển của CNV, các thuốc ức chế này có tác dụng làm thoái triển CNV và ngăn ngừa xuất huyết, rò rỉ dịch.
| Thuốc | Tổng quan | Áp dụng cho CNV do viêm |
|---|---|---|
| Aflibercept (Eylea) | Ức chế VEGF-A/VEGF-B/PlGF | Không được bảo hiểm chi trả (AMD và bệnh hoàng điểm cận thị được bảo hiểm chi trả) |
| Ranibizumab (Lucentis) | Mảnh kháng thể đơn dòng kháng VEGF-A | Không được bảo hiểm chi trả (AMD và bệnh hoàng điểm cận thị được bảo hiểm chi trả) |
| Bevacizumab (Avastin) | Kháng thể đơn dòng toàn phần kháng VEGF-A | Không được bảo hiểm chi trả (off-label), dùng cho CNV viêm |
Aflibercept và ranibizumab chỉ được bảo hiểm chi trả cho thoái hóa hoàng điểm do tuổi già và bệnh hoàng điểm cận thị. Đối với CNV viêm, bevacizumab (1,25 mg/0,05 mL tiêm nội nhãn) được sử dụng off-label 3).
Kết hợp liệu pháp chống viêm và thuốc kháng VEGF giúp 80% bệnh nhân cải thiện, 15% ổn định4). Điều trị đơn thuần bằng thuốc kháng VEGF ở bệnh nhân PIC ghi nhận tỷ lệ tái phát 50%, cho thấy cần điều trị toàn thân viêm màng bồ đào nền7).
So sánh giữa giai đoạn tấn công (tiêm hàng tháng trong 3 tháng) và điều trị theo nhu cầu (PRN) cho thấy giai đoạn tấn công không mang lại kết quả vượt trội1). Thử nghiệm ngẫu nhiên có đối chứng xác nhận thuốc kháng VEGF (ranibizumab 0,5 mg tiêm nội nhãn) có hiệu quả cải thiện thị lực và làm thoái triển mạch máu tân sinh trong I-CNV6).
Aflibercept (Eylea) và ranibizumab (Lucentis) chỉ được bảo hiểm chi trả cho thoái hóa hoàng điểm tuổi già và bệnh hoàng điểm cận thị. Đối với CNV viêm, bevacizumab (Avastin, ngoài bảo hiểm) đôi khi được sử dụng tại các cơ sở nhãn khoa. Việc lựa chọn điều trị cần được thảo luận kỹ với bác sĩ điều trị.
Đối với CNV ngoài trung tâm hoàng điểm, thực hiện quang đông bằng laser nhiệt. Quang đông làm tắc trực tiếp CNV, nhưng vùng chiếu xạ sẽ gây tổn thương võng mạc vĩnh viễn, do đó cần đánh giá cẩn thận khoảng cách từ trung tâm hoàng điểm để quyết định chỉ định.
Sinh lý bệnh của I-CNV tương tự như CNV trong AMD và cận thị bệnh lý, nhưng đặc điểm khác biệt là có sự tham gia của các yếu tố viêm1).
Viêm mạn tính, stress oxy hóa và thiếu máu cục bộ có liên quan, CNV xảy ra như một phản ứng thay đổi hoặc quá trình lành vết thương đối với tổn thương phức hợp RPE-màng Bruch-màng mao mạch mạch đệm.
Cơ chế phân tử:
Trong viêm màng bồ đào, các cytokine như TNF-α, IL-6, IL-1 được tiết ra từ tế bào viêm, gây tổn thương RPE và khuếch đại thêm biểu hiện VEGF 3). Sự tương tác giữa các cytokine này và VEGF thúc đẩy sự hình thành I-CNV.
Sự khác biệt giữa I-CNV và CNV liên quan đến AMD: Các nghiên cứu hóa mô miễn dịch báo cáo rằng mô hình nhuộm CXCR4 của mạng lưới mạch máu trong I-CNV khác với CNV liên quan đến AMD, cho thấy các mao mạch có thể có vai trò khác nhau trong quá trình hình thành màng 9).
Một số CNV “vô căn” có thể xuất hiện như triệu chứng báo trước của viêm màng bồ đào sau 1). Các mạch máu mới thường phát triển từ rìa của ổ viêm (rìa của sẹo hắc võng mạc teo sau viêm).
Cải thiện độ chính xác chẩn đoán bằng OCTA:
OCTA đóng vai trò quan trọng trong chẩn đoán và theo dõi I-CNV. Ưu thế của OCTA so với FA và ICGA đơn thuần đang được tích lũy, và được chứng minh là không thể thiếu trong việc xác định mạng lưới tân mạch loại 1 ngay cả khi kết quả FA và ICGA không rõ ràng8). OCTA cũng hữu ích như một chỉ số theo dõi CNV hoạt động, cho phép đánh giá định lượng sự thoái triển của tân mạch sau điều trị8).
Ý nghĩa lâm sàng của “dấu hiệu bọt biển”:
Sự gia tăng độ dày màng mạch dưới I-CNV trên OCT (“dấu hiệu bọt biển” giảm sau điều trị) đang được chú ý như một chỉ số hỗ trợ mới để theo dõi hoạt động của I-CNV. Nó cũng có thể được áp dụng để chẩn đoán phân biệt giữa CNV viêm và CNV cận thị 1).
Kết quả dài hạn của liệu pháp kháng VEGF:
Dữ liệu trung và dài hạn tích lũy cho thấy sau liệu pháp kháng VEGF (1-5 lần tiêm) cho viêm màng bồ đào sau do nhiều nguyên nhân, thị lực logMAR cải thiện khoảng 0,3 đơn vị 4). Ở bệnh nhân PIC điều trị đơn thuần bằng thuốc kháng VEGF, tỷ lệ tái phát 50% đã được báo cáo, và việc quản lý bệnh nền quyết định tiên lượng dài hạn 7).
Phác đồ Treat & Extend (T&E):
Việc áp dụng phác đồ T&E (phương pháp kéo dài dần khoảng cách điều trị) đã được thiết lập cho AMD và CNV do cận thị vào I-CNV đang được nghiên cứu. Có khả năng duy trì thị lực trong khi giảm gánh nặng điều trị, nhưng cần tích lũy thêm bằng chứng chuyên biệt cho CNV viêm.
Faricimab (thuốc ức chế kép kháng VEGF-A/Ang-2):
Faricimab ức chế đồng thời VEGF-A và angiopoietin-2 (Ang-2) đã được phê duyệt cho AMD và phù hoàng điểm do đái tháo đường, và đang trong giai đoạn nghiên cứu ứng dụng cho CNV viêm. Vì Ang-2 liên quan đến cả tân mạch và viêm, nên được kỳ vọng có tác dụng đặc hiệu đối với I-CNV.
Tiêu chuẩn hóa phương pháp tiếp cận đa phương thức:
Để chẩn đoán I-CNV, phương pháp tiếp cận đa chiều bao gồm FAF, OCTA và chụp huỳnh quang tự phát cận hồng ngoại rất hứa hẹn, đặc biệt FAF hữu ích trong việc phát hiện và theo dõi I-CNV ngoại vi 1).
Kiểm soát viêm màng bồ đào nền và điều trị sớm bằng thuốc kháng VEGF có thể duy trì và cải thiện thị lực. Tuy nhiên, ở PIC, tỷ lệ tái phát 50% đã được báo cáo khi điều trị đơn thuần bằng thuốc kháng VEGF, và việc quản lý bệnh nền quyết định tiên lượng lâu dài 7). Theo dõi định kỳ bằng OCT và OCTA hữu ích để phát hiện sớm tái phát.