โรคหลอดเลือดแดงอักเสบชนิดพอลีอาร์เทอไรติส โนโดซา (PAN) เป็นโรคหลอดเลือดอักเสบชนิดเนื้อตายทั่วร่างกายที่พบได้ยาก ซึ่งส่งผลต่อหลอดเลือดแดงขนาดกลาง มักพบในผู้ที่มีอายุ 40-50 ปี
การมีส่วนร่วมของดวงตาพบได้ในผู้ป่วย 10-20% และหลอดเลือดคอรอยด์ อักเสบเป็นอาการทางตาที่พบบ่อยที่สุด
อาจเกิดการมองเห็น ลดลงอย่างเฉียบพลันจากโรคเส้นประสาทตา ขาดเลือดหรือการอุดตันของหลอดเลือดแดงจอตา
โรคเส้นประสาทส่วนปลายพบได้ในผู้ป่วย 50-75% และในทางประสาทจักษุวิทยาอาจแสดงเป็นอัมพาตของเส้นประสาทสมองหรือตาบอดครึ่งซีกชนิดเดียวกัน
การรักษาในญี่ปุ่นขึ้นอยู่กับการใช้สเตียรอยด์ ชนิดชีพจรร่วมกับไซโคลฟอสฟาไมด์ โดยเพิ่มการรักษาเฉพาะที่สำหรับรอยโรคทางตาตามสภาพ
อัตราการรอดชีวิต 5 ปีโดยไม่ได้รับการรักษาคือ 13% แต่ดีขึ้นเป็น 83% เมื่อได้รับการรักษา
การวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ มีความสำคัญทั้งต่อการรักษาการทำงานของสายตาและการพยากรณ์โรคในระยะยาว
โรคหลอดเลือดแดงอักเสบชนิดพอลีอาร์เทอไรติส โนโดซา (Polyarteritis Nodosa; PAN) เป็นโรคหลอดเลือดอักเสบชนิดเนื้อตายทั่วร่างกายที่ส่งผลต่อหลอดเลือดแดงขนาดกลางเป็นหลัก เกิดการอักเสบทั่วทุกชั้นของผนังหลอดเลือดแดงและการแทรกซึมของเซลล์อักเสบรอบหลอดเลือด ทำให้เกิดเนื้อตายแบบไฟบรินอยด์
อุบัติการณ์ในผู้ป่วยที่ยืนยันโดยการตัดชิ้นเนื้อคือ 0.7 รายต่อ 100,000 คนต่อปี ความชุก 6.3 รายต่อ 100,000 คน ซึ่งเป็นโรคที่พบได้ยาก ในรายงานจากฝรั่งเศสในประชากรหลายเชื้อชาติ รายงานความชุก 33 รายต่อล้านคน และอุบัติการณ์ 0-1.6 รายต่อปี 1) มักเกิดในช่วงอายุ 40-60 ปี พบในผู้ชายมากกว่าเล็กน้อย (อัตราส่วน 1.5:1) 1)
ในบรรดาอาการทั่วร่างกาย อาการทางระบบประสาทพบได้บ่อย โดยพบใน 79% ของผู้ป่วย 348 รายในการศึกษาของ Pagnoux 2010 1) รอยโรคทางตาพบใน 9-20% ของผู้ป่วย โดยแสดงอาการทางประสาทจักษุวิทยาที่หลากหลาย เช่น หลอดเลือดคอรอยด์ อักเสบ การอุดตันของหลอดเลือดจอประสาทตา โรคเส้นประสาทตา ขาดเลือด และอัมพาตของเส้นประสาทสมอง การไม่มีรอยโรคที่ปอดเป็นลักษณะเฉพาะอย่างหนึ่งของโรคนี้
มีความสัมพันธ์กับไวรัสตับอักเสบบี (HBV) และปัจจุบัน PAN ที่เกี่ยวข้องกับ HBV คิดเป็น 7-10% ของผู้ป่วยทั้งหมด ก่อนที่วัคซีน HBV จะแพร่หลาย สัดส่วนอยู่ที่ 36% แต่ลดลงหลังการฉีดวัคซีน
Q
PAN ส่งผลต่อดวงตาบ่อยแค่ไหน?
A
รอยโรคที่ตาพบในผู้ป่วย 10-20% หลอดเลือดอักเสบของคอรอยด์ เป็นอาการทางตาที่พบบ่อยที่สุด และภาวะขาดเลือดเฉียบพลันหลายจุดของแผ่นเส้นเลือดฝอยคอรอยด์ บ่งชี้ถึงหลอดเลือดอักเสบอย่างมาก หากรวมอาการทางประสาทจักษุวิทยา (เช่น อัมพาตเส้นประสาทสมอง, ตาบอดครึ่งซีกชนิดเดียวกัน) ความถี่ของการมีส่วนร่วมจะสูงขึ้น
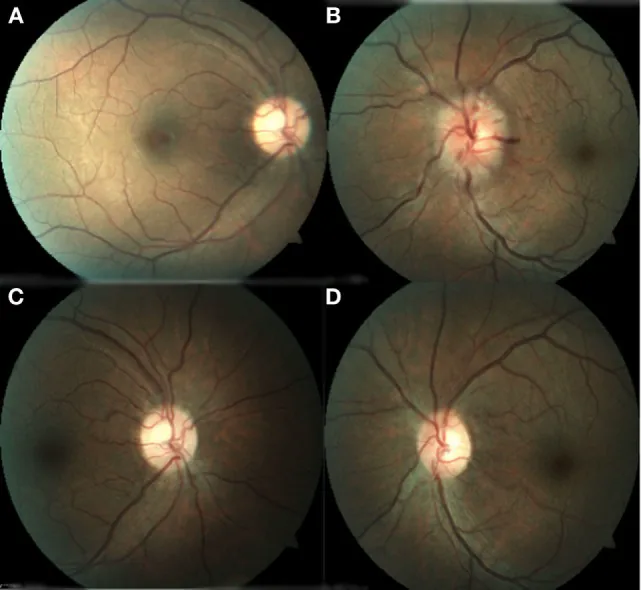
????????????????????? Kristian A Vazquez-Romo, Adrian Rodriguez-Hernandez, Jose A Paczka et al.
Optic Neuropathy Secondary to Polyarteritis Nodosa, Case Report, and Diagnostic Challenges. Frontiers in Neurology. 2017 Sep 20; 8:490. Figure 1. PM
CI D: PMC5611380. License: CC BY.
????????????????????????????????????????????????????????????
อาการทางระบบมักเกิดขึ้นก่อนอาการเริ่มแรก
ไข้ น้ำหนักลด และอ่อนเพลียทั่วไป : พบบ่อยในช่วงเริ่มต้นของ PAN ไข้สูงกว่า 38°C อาจนานกว่า 2 สัปดาห์ปวดกล้ามเนื้อและข้อ : พบในมากกว่าครึ่งหนึ่งของผู้ป่วยปวดอัณฑะ : อาการที่บ่งชี้ถึง PAN อย่างมาก พบประมาณ 20% ของผู้ป่วย5) โรคเส้นประสาทส่วนปลาย : พบใน 50-75% ของผู้ป่วย รับรู้ได้ว่าชาหรืออ่อนแรงที่มือและเท้า
อาการทางตาที่ผู้ป่วยรับรู้ได้มีดังนี้:
การมองเห็น ลดลงเส้นประสาทตา ขาดเลือดหรือการอุดตันของหลอดเลือดจอประสาทตา ไปจนถึงแบบเรื้อรังความผิดปกติทางการมองเห็น ชั่วคราว : เกิดจากภาวะขาดเลือดชั่วคราวของหลอดเลือดจอประสาทตา ความผิดปกติของลานสายตา : เช่น ภาวะเห็นภาพครึ่งซีกแบบเดียวกัน (homonymous hemianopia) เกิดข้อบกพร่องของลานสายตาตามตำแหน่งของหลอดเลือดอักเสบในระบบประสาทส่วนกลางภาพซ้อน (diplopia)กล้ามเนื้อนอกลูกตา อัมพาตหรือเส้นประสาทสมองอัมพาต
Q
PAN สามารถทำให้ตาบอดกะทันหันได้หรือไม่?
A
ภาวะเส้นประสาทตา ขาดเลือด (แบบส่วนหน้าหรือส่วนหลัง) หรือการอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง (CRAO ) อาจทำให้การมองเห็น ลดลงอย่างเฉียบพลัน ในหลอดเลือดอักเสบของระบบประสาทส่วนกลาง อาจเกิดภาวะเห็นภาพครึ่งซีกแบบเดียวกัน ความผิดปกติทางการมองเห็น เฉียบพลันเหล่านี้จำเป็นต้องได้รับการดูแลฉุกเฉิน
รอยโรคทางตามีความหลากหลายและแบ่งออกเป็นรอยโรคที่ส่วนหน้าของลูกตา ส่วนหลัง และทางประสาทจักษุวิทยา
รอยโรคที่ส่วนหน้าของลูกตา
เยื่อบุตาอักเสบ และบวมน้ำเลือดออกใต้เยื่อบุตา ร่วมด้วย
เยื่อบุตา และกระจกตา อักเสบแห้งตาแห้ง เนื่องจากขาดเลือดไปเลี้ยงต่อมน้ำตาและเยื่อบุตา
แผลที่กระจกตา ส่วนปลาย (PUK )กระจกตา -ตาขาว อาจทำให้เกิดการทะลุได้
เยื่อบุตาอักเสบ ชนิดเนื้อตาย
ม่านตาอักเสบ ร่วมกับซิลิอารีบอดี ย์
อาการทางจอประสาทตาส่วนหลังและประสาทตา
หลอดเลือดคอรอยด์ อักเสบ : อาการทางตาที่พบบ่อยที่สุด ทำให้เกิดภาวะขาดเลือดเฉียบพลันหลายจุดในชั้นเส้นเลือดฝอยคอรอยด์
หลอดเลือดจอประสาทตาอักเสบ จอประสาทตา บวมน้ำ สารคัดหลั่ง และความแตกต่างของเส้นผ่านศูนย์กลางหลอดเลือด
หลอดเลือดแดงจอประสาทตา อุดตัน : ทำให้การมองเห็น ลดลงอย่างเฉียบพลันจาก BRAO หรือ CRAO
จอประสาทตาเสื่อมจากความดันโลหิตสูง
โรคเส้นประสาทตา ขาดเลือดฝ่อของเส้นประสาทตา
อัมพาตของเส้นประสาทสมอง : อัมพาตของเส้นประสาทกล้ามเนื้อตาอาจเป็นอาการเริ่มแรกของ PAN กลุ่มอาการฮอร์เนอร์ และอาตา ก็อาจเกิดขึ้นได้
ตาบอดครึ่งซีกแบบเดียวกัน : ความบกพร่องของลานสายตา ตามตำแหน่งของหลอดเลือดอักเสบในระบบประสาทส่วนกลาง
ความชุกหลักของอวัยวะทั่วร่างกายแสดงไว้ด้านล่าง
อวัยวะ อาการหลัก ความชุก (%) เส้นประสาทส่วนปลาย ปลายประสาทอักเสบหลายเส้นแบบเดี่ยว 50-70 ไต โปรตีนในปัสสาวะ ความดันโลหิตสูง ไตวาย 70 ผิวหนัง จ้ำเลือด, แผล, ลายร่างแหสีน้ำเงิน, เนื้อตาย 50 กล้ามเนื้อ ปวดกล้ามเนื้อ 50-60 ระบบทางเดินอาหาร ปวดท้องและเลือดออกในทางเดินอาหาร 30-35 ข้อต่อ ข้ออักเสบ 20 อวัยวะสืบพันธุ์ กล้ามเนื้ออัณฑะตาย 20
พยาธิสรีรวิทยาของ PAN ยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ สันนิษฐานว่ามีปัจจัยทางพันธุกรรมร่วมกับสิ่งกระตุ้นจากสิ่งแวดล้อม
พยาธิสภาพพื้นฐานคือการสะสมของอิมมูนคอมเพล็กซ์ที่ผนังหลอดเลือดแดงขนาดกลาง ทำให้เกิดเนื้อตาย เกิดเนื้อตายแบบไฟบรินอยด์ในหลอดเลือดแดงขนาดเล็กและขนาดกลาง
ปัจจัยเสี่ยงและปัจจัยที่เกี่ยวข้องหลักมีดังนี้
การติดเชื้อ HBV : มีความสัมพันธ์ที่แน่นแฟ้นกับ PAN มักเกิดขึ้นภายใน 6 เดือนหลังการติดเชื้อ กลไกเกี่ยวข้องกับการสะสมของอิมมูนคอมเพล็กซ์ในซีรัมและการบริโภคคอมพลีเมนต์ หลังจากวัคซีน HBV แพร่หลาย PAN ที่เกี่ยวข้องกับ HBV ลดลงจาก 36% ในทศวรรษ 1970 เหลือ 7%การติดเชื้อ HCV : มีรายงานความสัมพันธ์ แต่ไม่รุนแรงเท่า HBVการกลายพันธุ์ CECR1 (DADA2) : ทำให้เกิดภาวะขาดเอนไซม์อะดีโนซีนดีอะมิเนส 2 (ADA2) โดยเริ่มมีอาการตั้งแต่อายุน้อย (มักก่อนอายุ 10 ปี) และมีความถี่ของโรคหลอดเลือดสมองสูงขึ้นยา : มีรายงาน PAN ที่ไตหลังการใช้ยา minocycline เป็นเวลานานกว่า 3 ปี มีกรณีที่หลอดเลือดโป่งพองหายไปเพียงแค่หยุดยา 3) วัคซีน mRNA COVID-19 : มีรายงาน 4 รายที่เกิดขึ้นภายใน 7-28 วันหลังฉีดวัคซีน 5) อื่นๆ : มีรายงานความสัมพันธ์กับพาร์โวไวรัส B19, CMV, EB V, การติดเชื้อ HIV, มะเร็งเม็ดเลือดขาวชนิดเซลล์ขน และกลุ่มอาการ VEXAS1) .
การฉีดวัคซีน HBV ช่วยป้องกัน PAN ที่เกี่ยวข้องกับ HBV แนะนำให้ตรวจสุขภาพเป็นประจำเพื่อตรวจหาการติดเชื้อ HBV ผู้ป่วยที่ใช้ยาระยะยาว (โดยเฉพาะ minocycline) ควรปรึกษาแพทย์ทันทีหากมีไข้ไม่ทราบสาเหตุ น้ำหนักลด หรือปวดกล้ามเนื้ออย่างต่อเนื่อง
ไม่มีการตรวจเพียงอย่างเดียวที่ยืนยัน PAN การวินิจฉัยทำโดยการรวมผลการตรวจทางคลินิก ห้องปฏิบัติการ ภาพถ่ายรังสี และพยาธิวิทยา
ตามเกณฑ์ของกลุ่มศึกษาหลอดเลือดอักเสบดื้อยาของกระทรวงสาธารณสุขและสวัสดิการ (พ.ศ. 2541) การวินิจฉัยกรณียืนยันจะทำเมื่อมีอาการหลัก 10 ข้อต่อไปนี้อย่างน้อย 2 ข้อ ร่วมกับผลการตรวจหลอดเลือดหรือพยาธิวิทยาของหลอดเลือดอักเสบ
ไข้ (≥38°C นาน ≥2 สัปดาห์) และน้ำหนักลด (≥6 กิโลกรัมใน 6 เดือน)
ความดันโลหิตสูง
ไตวายแบบลุกลาม
สมองขาดเลือด (เลือดออก)
โรคหัวใจขาดเลือด เยื่อหุ้มหัวใจอักเสบ หรือหัวใจล้มเหลว
เยื่อหุ้มปอดอักเสบ
เลือดออกในทางเดินอาหารหรือลำไส้อุดตัน
เส้นประสาทอักเสบหลายเส้นแบบเดี่ยว
อาการทางผิวหนัง (ก้อนใต้ผิวหนัง, แผลที่ผิวหนัง, เนื้อตายเน่า, จุดเลือดออก)
ข้ออักเสบหลายข้อหรือกล้ามเนื้ออักเสบ (ปวดกล้ามเนื้อ, กล้ามเนื้ออ่อนแรง)
แม้ไม่มีผลตรวจหลอดเลือดหรือพยาธิวิทยา หากเข้าเกณฑ์ 6 ข้อขึ้นไปรวมถึงข้อ (1) ให้ถือเป็นกรณีสงสัย
จำแนกได้หากมี ≥3 ใน 10 ข้อต่อไปนี้1) .
น้ำหนักลด >4 กก., livedo reticularis, ปวดอัณฑะ, ปวดกล้ามเนื้อกระจาย, เส้นประสาทอักเสบแบบเดี่ยว/หลายเส้น, ความดัน diastolic >90 มม.ปรอท, ไตวาย, HBV บวก, ความผิดปกติจากการตรวจหลอดเลือด (โป่งพอง/อุดตัน), การแทรกซึมของนิวโทรฟิลที่ผนังหลอดเลือดแดงจากการตัดชิ้นเนื้อ.
เครื่องหมายการอักเสบ : ESR สูง, CRP สูง, เม็ดเลือดขาวเพิ่มขึ้นเล็กน้อย, เกล็ดเลือดสูง, โลหิตจางเรื้อรัง.ANCA : PAN แบบคลาสสิกมักเป็นลบ 10% อาจมี MPO-ANCA บวก แต่กรณีบวกควรพิจารณา microscopic polyangiitis (MPA) ANCA สูงลดโอกาส PAN อย่างมาก.การตรวจไวรัส : ยืนยันทางซีรัมวิทยาของ HBV, HCV, HIVIL-6 : สัมพันธ์กับกิจกรรมของโรค ค่าสูงมักมีอาการปวดข้อและแผลที่ผิวหนัง2)
Q
มีการตรวจเลือดเฉพาะเพื่อวินิจฉัย PAN อย่างแน่ชัดหรือไม่?
A
ไม่มีการตรวจเดียวที่ยืนยัน PAN ได้ อาจพบการอักเสบที่ไม่จำเพาะ เช่น ESR และ CRP สูง ขณะที่ ANCA และครายโอโกลบูลินมักเป็นลบ ซึ่งเป็นข้อสังเกต การยืนยันทางซีรัมวิทยาของ HBV, HCV, HIV ก็จำเป็น การวินิจฉัยแน่ชัดต้องอาศัยการตรวจหลอดเลือดหรือการตัดชิ้นเนื้อ
ลักษณะเฉพาะคือเนื้อตายแบบไฟบรินอยด์ทะลุผนังเป็นหย่อมๆ ของหลอดเลือดแดงขนาดกลาง ร่วมกับการอักเสบที่มีนิวโทรฟิลเป็นหลัก
ในรอยโรคเรื้อรัง จะพบการเปลี่ยนไปเป็นลิมโฟไซต์และมาโครฟาจ รวมถึงการสร้างหลอดเลือดใหม่
การรวมกันของเนื้อตายและพังผืด ร่วมกับหลอดเลือดโป่งพองขนาดเล็ก ที่อยู่ติดกันและการเกิดลิ่มเลือด เป็นลักษณะทั่วไป
ในการตรวจชิ้นเนื้อร่วมของกล้ามเนื้อและเส้นประสาท จะพบหลักฐานของหลอดเลือดอักเสบในผู้ป่วย PAN ที่มีอาการ 80% (กล้ามเนื้อเพียงอย่างเดียว 65%)
หากการตรวจชิ้นเนื้อพบแกรนูโลมาหรือเซลล์ยักษ์ ให้พิจารณาหลอดเลือดอักเสบชนิดอื่นที่ไม่ใช่ PAN (เช่น GP A และ GCA)
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : มีประโยชน์ในการแสดงภาวะขาดเลือดเฉียบพลันหลายจุดของแผ่นเส้นเลือดฝอยคอรอยด์ พบว่ามีการยืดเวลาของการไหลเวียนจากแขนถึงจอประสาทตา และเวลาการไหลเวียนภายในจอประสาทตา MRI ศีรษะ : รอยโรคหลายจุดกระจายในคอร์เทกซ์และใต้คอร์เทกซ์ (เนื้อเทาและเนื้อขาว) ด้วยการฉีดสารทึบรังสีแกโดลิเนียมและภาพ FLAIR สามารถยืนยันการมีอยู่ร่วมกันของรอยโรคเลือดออกเล็กและภาวะสมองขาดเลือดหลายจุดได้MRA/CTA : แสดงหลอดเลือดโป่งพองขนาดเล็ก หลายจุด (1-5 มม.) ที่หลอดเลือดแดงมีเซนเทอริก ไต และตับ ร่วมกับการตีบตัน การสลับกันระหว่างการตีบของหลอดเลือดแดงและการขยายตัวของหลอดเลือดโป่งพองเป็นลักษณะเฉพาะ6) .การตรวจหลอดเลือดอวัยวะภายใน : ทำเมื่อผลชิ้นเนื้อเป็นลบหรือเมื่อมีอาการทางอวัยวะภายในเป็นหลัก พบโป่งพองของหลอดเลือดแบบปล้องเฉพาะที่ในหลอดเลือดมีเซนเทอริก ตับ และไต ได้มากถึง 90% ของกรณี1) .
PAN เป็นโรคที่คุกคามชีวิต หลังการวินิจฉัยควรเริ่มการรักษาทันทีโดยประสานงานกับแพทย์ผู้เชี่ยวชาญด้านโรคคอลลาเจน
พื้นฐานของการรักษาคือการผสมผสานระหว่างการให้สเตียรอยด์ แบบพัลส์ → การรับประทานสเตียรอยด์ → การให้ไซโคลฟอสฟาไมด์ทางหลอดเลือดดำ
การให้สเตียรอยด์ แบบพัลส์ : ดำเนินการเพื่อระงับการอักเสบอย่างรุนแรงในระยะเฉียบพลันการรับประทานสเตียรอยด์ : เริ่มหลังจากพัลส์ จากนั้นค่อยๆ ลดขนาดลงเหลือ 5-10 มก./วัน เพื่อการรักษาต่อเนื่องการให้ไซโคลฟอสฟาไมด์ (Endoxan®) ทางหลอดเลือดดำ : ดำเนินการพร้อมกับสเตียรอยด์ เพื่อชักนำให้โรคสงบ โดยทั่วไปจะสงบได้หลังการให้ทางหลอดเลือดดำ 1-3 ครั้งการรักษาต่อเนื่อง : หลังจากโรคสงบ ให้เปลี่ยนเป็น methotrexate หรือ azathioprine (Imuran®) หากมีข้อห้าม ให้ใช้ mycophenolate mofetil
การเลือกการรักษาตามชนิดย่อยของโรคก็มีความสำคัญเช่นกัน
HBV-PAN : ยาต้านไวรัส + การแลกเปลี่ยนพลาสมา (กำจัดอิมมูโนคอมเพล็กซ์) เป็นการรักษาพื้นฐานDADA2-PAN : ยายับยั้ง TNF มีประสิทธิผลPAN ที่เกิดจากยา (เช่น มิโนไซคลิน) : อาจหายได้โดยการหยุดยาที่เป็นสาเหตุเท่านั้น 3)
ทำการรักษาต่อไปนี้ตามชนิดของรอยโรคที่ตา
เยื่อบุตาอักเสบ แห้งเยื่อบุตาอักเสบ และม่านตาอักเสบ รอยโรคบริเวณส่วนหน้าของตาโดยทั่วไป : การรักษาตามอาการด้วยสเตียรอยด์ หรือน้ำตาเทียม หลอดเลือดจอประสาทตาอักเสบ ที่ยังดำเนินอยู่สเตียรอยด์ ทั้งร่างกาย หากดื้อต่อสเตียรอยด์ ให้เพิ่มยากดภูมิคุ้มกันการอุดตันของหลอดเลือดจอประสาทตา ที่ลุกลาม : การรักษาด้วยยาต้านการแข็งตัวของเลือด (warfarin 2-5 มก./วัน ค่า PT-INR เป้าหมาย 1.5-2)เส้นเลือดใหม่ในจอประสาทตา : ทำการจี้แสงจอประสาทตา ทันที นอกจากนี้ยังทำเพื่อป้องกันในกรณีที่มีการอุดตันของหลอดเลือดจอประสาทตา อย่างกว้างขวางจอประสาทตา ผิดปกติชนิดมี proliferationการผ่าตัดน้ำวุ้นตา
ระหว่างการรักษาด้วยยากดภูมิคุ้มกัน ต้องระวังการติดเชื้อฉวยโอกาส เช่น จอประสาทตาอักเสบจาก CMV จำเป็นต้องตรวจอวัยวะตาเป็นประจำ
การใช้สเตียรอยด์ ชนิดรับประทานเป็นเวลานานอาจทำให้เกิดโรคคอริโอเรติโนพาทีชนิดเซรุ่มกลางจุดรับภาพ (central serous chorioretinopathy)
หากบริเวณจอประสาทตา ที่ไม่มีเลือดไปเลี้ยงลุกลามถึงจุดรับภาพ การฟื้นฟูการมองเห็น จะทำได้ยาก การตรวจพบและรักษาตั้งแต่เนิ่นๆ มีความสำคัญ
การใช้ไซโคลฟอสฟาไมด์เป็นเวลานานต้องระวังผลข้างเคียง เช่น กระเพาะปัสสาวะอักเสบและการกดไขกระดูก
Q
ข้อควรระวังในการติดตามทางจักษุวิทยาของผู้ป่วย PAN คืออะไร?
A
ต้องระวังการติดเชื้อฉวยโอกาส เช่น จอประสาทตาอักเสบจาก CMV ระหว่างการรักษาด้วยยากดภูมิคุ้มกัน จอประสาทตา คอรอยด์ อักเสบชนิดเซรุ่มส่วนกลางจากสเตียรอยด์ และการเกิดเส้นเลือดใหม่จากบริเวณจอประสาทตา ที่ขาดเลือด แนะนำให้ตรวจอวัยวะภายในตารวมถึงการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน เป็นประจำ
รอยโรคพื้นฐานของ PAN คือการอักเสบทั่วทุกชั้นของผนังหลอดเลือดแดงขนาดกลาง
เชื่อว่ากระบวนการอักเสบดำเนินไปดังนี้
การเริ่มต้นของความเสียหายของเยื่อบุผนังหลอดเลือด : ความเสียหายของเยื่อบุผนังหลอดเลือดโดยตรงหรือผ่านไซโตไคน์/แอนติบอดีเกิดขึ้นจากสิ่งกระตุ้นจากสิ่งแวดล้อม (การติดเชื้อ ยา ฯลฯ)การปล่อยไซโตไคน์ที่ก่อให้เกิดการอักเสบ : IL-2, IL-8 และ IFN-γ สูงขึ้น ทำให้เกิดการดึงดูดเม็ดเลือดขาวเข้าสู่ชั้นกลางของหลอดเลือดแดงการทำลายเยื่อยืดหยุ่นชั้นใน : การแทรกซึมของนิวโทรฟิลทำลายเยื่อยืดหยุ่นชั้นใน ทำให้เกิดการหนาตัวของชั้นอินทิมา อาการบวมน้ำ และลิ่มเลือดอุดตันการอุดตันของหลอดเลือดแดงและการเกิดโป่งพอง : การอุดตันจากลิ่มเลือดและการเกิดโป่งพองจากผนังหลอดเลือดที่อ่อนแอเกิดขึ้นร่วมกัน การพบทั้งสองอย่างในการตรวจหลอดเลือดเป็นลักษณะเฉพาะของ PAN
ใน PAN ที่สัมพันธ์กับ HBV การสะสมของอิมมูโนคอมเพล็กซ์และการใช้คอมพลีเมนต์ เป็นกลไกหลักของหลอดเลือดแดงอักเสบ
ความอ่อนแอของหลอดเลือดแดงในระบบประสาทส่วนกลางทำให้เกิดโป่งพอง ซึ่งอาจแตกและทำให้เกิดภาวะกล้ามเนื้อตายจากเลือดออก การอักเสบเรื้อรังทำให้เกิดการตีบและลิ่มเลือดอุดตัน นำไปสู่รอยโรคขาดเลือด ในดวงตา การไหลเวียนเลือดที่บกพร่องไปยังคอรอยด์ จอประสาทตา และเส้นประสาทตา ทำให้เกิดอาการทางตาต่างๆ
ใน DADA2 (การกลายพันธุ์ CECR1) การขาด ADA2 เชื่อว่าทำให้แมคโครฟาจชนิด M1 ถูกกระตุ้นมากเกินไป ส่งเสริมการอักเสบและการทำลายผนังหลอดเลือด
รายงานของ Boistault และคณะ (2021) พบว่าในเด็ก PAN ที่ดื้อต่อการรักษา มี IL-6 สูงอย่างชัดเจนที่ 106.43 pg/mL (ปกติ 0–4.3 pg/mL)2) กลุ่มที่มี IL-6 สูงพบในเพศชายมากกว่า และมีแนวโน้มที่จะมีอาการปวดข้อและแผลที่ผิวหนังมากกว่าอย่างมีนัยสำคัญ
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
มีการรายงานการประยุกต์ใช้โทซิลิซูแมบ (TCZ) ซึ่งเป็นยาที่ยับยั้งตัวรับ IL-6 ใน PAN ที่ดื้อต่อการรักษา
Boistault และคณะ (2021) สรุปรายงานผู้ป่วย PAN ดื้อต่อการรักษา 11 ราย (อายุเฉลี่ย 35 ปี, IQR 23.5–57.5 ปี, หญิง 5 ราย) ที่ได้รับ TCZ 2) ขนาดยาคือ TCZ 8 มก./กก. ฉีดเข้าหลอดเลือดดำทุก 2–4 สัปดาห์ หรือ TCZ 162 มก. ฉีดใต้ผิวหนังทุกสัปดาห์ และผู้ป่วยส่วนใหญ่บรรลุภาวะสงบของโรค
ในผู้ป่วย PAN ในเด็ก 1 ราย เด็กหญิงอายุ 4 ปีที่ไม่ตอบสนองต่อสเตียรอยด์ ขนาดสูงและไซโคลฟอสฟาไมด์ ได้เริ่มรับ TCZ 8 มก./กก. ทุก 2 สัปดาห์ ภายในไม่กี่วันมีการปรับปรุงทางคลินิกและชีวภาพ และภาวะสงบสมบูรณ์คงอยู่นาน 21 เดือน 2) เหตุผลในการเลือก TCZ คือระดับ IL-6 ที่สูงเมื่อเทียบกับ TNF -α
มีรายงานผู้ป่วย PAN 4 รายหลังการฉีดวัคซีนโควิด-19 mRNA
Ohkubo และคณะ (2022) สรุปกรณี PAN ที่เกิดขึ้นภายใน 7–28 วันหลังการฉีดวัคซีน 5) ส่วนใหญ่เกิดขึ้นหลังเข็มแรก และทุกรายดีขึ้นด้วยสเตียรอยด์ และยากดภูมิคุ้มกัน กลไกที่สันนิษฐานคือปฏิกิริยาการอักเสบจากการฉีดอนุภาคนาโนไขมัน ทำให้เกิดการแทรกซึมของนิวโทรฟิลและการผลิตไซโตไคน์อักเสบ
ยังไม่มีการพิสูจน์ความสัมพันธ์เชิงสาเหตุ และเชื่อว่าประโยชน์ของวัคซีนมีมากกว่าความเสี่ยงอย่างมาก
Yokota และคณะ (2022) รายงานเป็นครั้งแรกในวรรณกรรมภาษาอังกฤษถึงกรณี PAN ที่ไตหลังจากรับประทาน minocycline ตั้งแต่ 3 ปีขึ้นไป ซึ่งสามารถบรรลุการทุเลาทั้งทางหน้าที่และทางสัณฐานวิทยาได้เพียงแค่หยุดยา 3) การตรวจหลอดเลือดซ้ำหลังจาก 7.5 ปี ยืนยันว่าหลอดเลือดแดงโป่งพองที่ไตหายไป และสามารถจัดการได้โดยไม่ต้องใช้สเตียรอยด์ หรือยากดภูมิคุ้มกัน
ใน PAN ที่เกิดจากยา การหยุดยาที่เป็นสาเหตุเป็นสิ่งสำคัญที่สุด และนี่คือข้อค้นพบที่สำคัญที่บ่งชี้ถึงความเป็นไปได้ในการบรรลุการทุเลาโดยไม่ต้องใช้การรักษาด้วยการกดภูมิคุ้มกัน .
Ambrogetti R, Taha O, Awan B, et al. Pericarditis of Polyarteritis Nodosa. Cureus. 2023;15(10):e46717.
Boistault M, Lopez Corbeto M, Quartier P, et al. A young girl with severe polyarteritis nodosa successfully treated with tocilizumab: a case report. Pediatr Rheumatol Online J. 2021;19:168.
Yokota K, Kurihara I, Nakamura T, et al. Remission of Angiographically Confirmed Minocycline-induced Renal Polyarteritis Nodosa: A Case Report and Literature Review. Intern Med. 2022;61:103-110.
Waisayarat J, Niyasom C, Vilaiyuk S, et al. Polyarteritis Nodosa with Cytomegalovirus Enteritis and Jejunoileal Perforation: Report of a Case with a Literature Review. Vasc Health Risk Manag. 2022;18:595-601.
Ohkubo Y, Ohmura S, Ishihara R, et al. Possible case of polyarteritis nodosa with epididymitis following COVID-19 vaccination: A case report and review of the literature. Mod Rheumatol Case Rep. 2022;(epub).
Robinson C, Yasin Z, Patel P, et al. A Rare Presentation of Polyarteritis Nodosa. Cureus. 2022;14(2):e21925.