มะเร็งไขกระดูกหลายตำแหน่ง (MM) เป็นเนื้องอกในเลือดที่เกิดจากการเพิ่มจำนวนของพลาสมาเซลล์ชนิดร้าย คิดเป็นประมาณ 10% ของมะเร็งทางโลหิตวิทยา
อาการทางตาถูกแบ่งออกเป็นสองประเภทหลัก: ① การแทรกซึมโดยตรงของเซลล์เนื้องอก, ② ภาวะหนืดเลือดสูงจากภาวะอิมมูโนโกลบูลินในเลือดสูง
อาการทางประสาทจักษุพบได้บ่อยที่สุด โดยเกิดขึ้นในประมาณ 50% ของผู้ป่วย MM
การแทรกซึมในเบ้าตา อาจเป็นอาการแรกของ MM และการวินิจฉัยทางจักษุอาจนำไปสู่การวินิจฉัยโรคทั่วร่างกาย
ในจอประสาทตา จากภาวะหนืดเลือดสูง ลักษณะที่พบได้แก่ การขยายและคดเคี้ยวของหลอดเลือดดำจอประสาทตา ทั้งสองข้าง และเลือดออกในจอประสาทตา หลายแห่ง
การรักษาหลักคือเคมีบำบัดและการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดโดยอายุรแพทย์โลหิตวิทยา ร่วมกับการฉายรังสีและการจี้จอตาด้วยเลเซอร์ เฉพาะที่บริเวณดวงตา
อายุร median การรอดชีวิตภายใต้การรักษาสมัยใหม่อยู่ที่ประมาณ 7-8 ปี และจะสั้นลงในกรณีที่มีภาวะเลือดข้นหนืดร่วมด้วย
Multiple myeloma (MM) เป็นโรคมะเร็งที่พลาสมาเซลล์ซึ่งผลิตอิมมูโนโกลบูลิน (Ig) เจริญเติบโตอย่างไม่สามารถควบคุมได้ คิดเป็นประมาณ 10% ของมะเร็งทางโลหิตวิทยา อายุเฉลี่ยเมื่อวินิจฉัยคือ 65-70 ปี พบมากในผู้ชายอายุมากกว่า 50 ปี
MM เป็นโรคทั่วร่างกายที่แสดงอาการทางตาได้หลากหลาย รวมถึงเปลือกตา ม่านตา กระจกตา จอประสาทตา เส้นประสาทตา และสมอง มีกลไกหลักสองประการที่ทำให้เกิดอาการทางตา
การแทรกซึมโดยตรง : การกดทับและทำลายโครงสร้างภายในและรอบดวงตาจากก้อนเซลล์พลาสมาภาวะเลือดหนืด : ความหนืดของเลือดเพิ่มขึ้นเนื่องจากอิมมูโนโกลบูลินที่ผิดปกติเพิ่มขึ้น ทำให้เกิดการหยุดชะงักและการอุดตันของการไหลเวียนเลือดในหลอดเลือดจอประสาทตา
อาการทางประสาทจักษุวิทยาพบได้บ่อยที่สุด โดยพบในผู้ป่วย MM ประมาณ 50% การแทรกซึมในเบ้าตา อาจเป็นอาการเริ่มแรกของ MM ดังนั้นจักษุแพทย์อาจเป็นผู้ค้นพบโรคทางระบบได้ อายุร median survival ภายใต้การรักษาสมัยใหม่อยู่ที่ประมาณ 7-8 ปี แต่ในกรณีที่มีภาวะ hyperviscosity syndrome ร่วมด้วย มีรายงานว่าอายุร survival ลดลงเหลือประมาณ 3.6 ปี
Q
อาการทางตาที่เกิดจากมะเร็งไขกระดูกหลายตำแหน่ง (multiple myeloma) พบบ่อยแค่ไหน?
A
อาการทางประสาทจักษุวิทยาเป็นภาวะแทรกซ้อนทางตาที่พบบ่อยที่สุดของ MM โดยพบในผู้ป่วยประมาณ 50% การแทรกซึมในเบ้าตา อาจเป็นอาการเริ่มแรกของ MM ดังนั้นการตรวจร่างกายอย่างละเอียดจึงมีความสำคัญในกรณีที่มีอาการทางตาโดยไม่ทราบสาเหตุ
?????????????????? Monica Malaescu, Bogdana Tabacaru, Simona Stanca et al. Bilateral Central Retinal Vein Occlusion, multiple dental implants and severe glomerulonephtitis – Any connection?. Romanian Journal of Ophthalmology. 2019 Jul-Sep; 63(3):287. Figure 2. PM
CI D: PMC6820500. License: CC BY.
การศึกษาแบบหลายศูนย์ที่ครอบคลุมเกี่ยวกับเนื้องอกตาในญี่ปุ่น ปี 2013-2018
ผู้ป่วยจำนวนมากไม่มีอาการในระยะแรก และแม้ไม่มีอาการ ก็อาจมีภาวะแทรกซ้อนทางตาที่ซ่อนอยู่ มากมาย เมื่อมีอาการเกิดขึ้น อาการที่พบบ่อยได้แก่:
ภาพซ้อน (diplopia)ปวดตา หรือรู้สึกกดดันเบ้าตา หรือการทำลายกระดูกหนังตาตก (ptosis)ตาโปน (proptosis) : การเคลื่อนไปข้างหน้าจากก้อนในเบ้าตา การมองเห็น ลดลงเส้นประสาทตา หรือภาวะขาดเลือดของจอประสาทตา ตามัว : เกิดจากเลือดออกในวุ้นตา หรือจอประสาทตา บวมที่จุดรับภาพความผิดปกติของลานสายตา : เช่น จุดบอดกลาง จากเลือดออกที่จุดรับภาพ
อาการทางตาจะเข้าใจได้ง่ายขึ้นเมื่อแบ่งเป็นสองกลไก: การแทรกซึมโดยตรงและภาวะเลือดข้นหนืด
อาการแสดงจากการลุกลามโดยตรง
เบ้าตา ความดันลูกตา สูง, จานประสาทตา บวม, อัมพาตเส้นประสาทแอบดูเซนส์ อาจมีอาการปวดจากการทำลายกระดูก
เส้นประสาทตา , เส้นประสาทกล้ามเนื้อตา, เส้นประสาทแอบดูเซนส์เห็นภาพซ้อน , หนังตาตก , และสายตาพร่า มัว
ช่องหน้าม่านตา : การลุกลามของเซลล์เนื้องอกอาจทำให้เกิดลักษณะคล้ายหนองเทียมในช่องหน้าม่านตา
เปลือกตา : เลือดออกเป็นจุดสองข้างที่เปลือกตา (รอยช้ำ), ไขมันในหนังตาสีเหลือง
เยื่อบุตา
กระจกตา กระจกตา , ตะกอนไม่มีรูปร่างใต้เยื่อบุผิว. อาจมีรูปแบบการย้อมเป็นเกลียวด้วยฟลูออเรสซีน .
ม่านตา และซิลิอารีบอดี ซิลิอารีบอดี , การเกิดถุงน้ำที่เยื่อบุผิวแบบแบนของซิลิอารีบอดี .
อาการจากความหนืดสูง
หลอดเลือดดำจอตา : โป่งพองและคดเคี้ยว (ลักษณะคล้ายไส้กรอก). แสดงอาการคล้าย CRVO หรือ BRVO .
เลือดออกในจอตา : เลือดออกแบบ flame หรือ blot, เป็นสองข้างและหลายจุด.
ไมโครอะนิวริซึม จอตาไมโครอะนิวริซึม จากการเปลี่ยนแปลงของเส้นเลือดฝอย.
จุดฝ้าย (Cotton-wool spots) : ภาวะกล้ามเนื้อตายจากการขาดเลือดของชั้นเส้นใยประสาทจอตาเนื่องจากการอุดตันของหลอดเลือดฝอย
จอตาลอกชนิดมีน้ำใต้จอตา (Serous retinal detachment) : เนื่องจากการซึมผ่านของหลอดเลือดที่เพิ่มขึ้น
เลือดออกในน้ำวุ้นตา (Vitreous hemorrhage) : เนื่องจากการแตกของเส้นเลือดใหม่ที่จอตา
จานประสาทตา บวม (Optic disc swelling)
การตรวจหลอดเลือดด้วยสีฟลูออเรสซีน (Fluorescein angiography) : แสดงการขยายของหลอดเลือดดำจอตาและการรั่วซึมจากหลอดเลือดส่วนปลาย
ลักษณะเด่นคือเป็นทั้งสองข้างเสมอ
CRVO
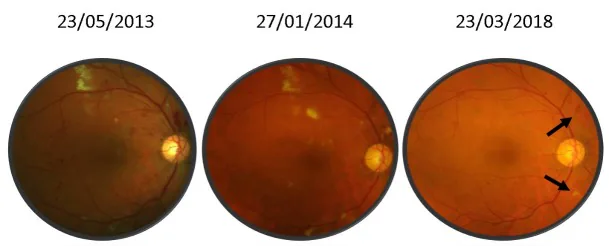
เมื่อระดับ IgM ในเลือดสูงถึง 3 กรัม/เดซิลิตรขึ้นไป มักเกิดภาวะกลุ่มอาการหนืดเลือดสูง หากพบการขยายตัว คดเคี้ยว และเลือดออกของหลอดเลือดดำจอประสาทตา ที่ดูเหมือน CRVO สิ่งสำคัญคือต้องตรวจเลือดเพื่อหาสาเหตุทางระบบ
Q
ลักษณะของภาพจอประสาทตาในจอประสาทตาจากภาวะหนืดเลือดสูงมีอะไรบ้าง?
A
ลักษณะเด่นคือ: เป็นทั้งสองข้าง หลอดเลือดดำจอประสาทตา ขยายและคดเคี้ยว (คล้ายไส้กรอก) และมีเลือดออกแบบจุดและแบบเปลวไฟกระจายหลายจุด ในรายที่รุนแรงอาจมีอาการบวมของหัวประสาทตาและจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา สิ่งสำคัญคือต้องแยกจากจอประสาทตา จากเบาหวาน (ที่มีสารคัดหลั่งแข็ง) และจอประสาทตา จากความดันโลหิตสูง (ที่มีเลือดออกแบบเส้นเป็นหลัก)
สาเหตุหลักของมะเร็งไขกระดูกหลายตำแหน่งคือการเพิ่มจำนวนของพลาสมาเซลล์อย่างไม่สามารถควบคุมได้ และกลไกหลักสองประการทำให้เกิดอาการทางตา
การแทรกซึมโดยตรง : ก้อนเซลล์พลาสมากดทับและทำลายโครงสร้างรอบข้างภาวะเลือดหนืดเกิน : การเพิ่มขึ้นของอิมมูโนโกลบูลินที่ผิดปกติทำให้ความหนืดของเลือดสูงขึ้น เมื่อความหนืดของเลือดเกิน 4 เซนติพอยซ์ อาจเกิดเหตุการณ์ลิ่มเลือดในลูกตา
ปัจจัยเสี่ยงของ MM ได้แก่ การได้รับรังสีไอออไนซ์ เบนซิน และสารกำจัดวัชพืช ภาวะก่อนเกิดคือ MGUS (ภาวะแกมมาโกลบูลินชนิดเดียวที่ไม่ทราบความสำคัญ) ซึ่งเปลี่ยนเป็น MM ในอัตราประมาณ 1% ต่อปี
อาการทั่วร่างกายรวมถึงสามอาการหลัก: โลหิตจาง ปวดหลัง และโปรตีนในปัสสาวะ รวมถึงแคลเซียมในเลือดสูง การทำงานของไตบกพร่อง การติดเชื้อง่าย ภาพกระดูกถูกทำลาย และกระดูกหักทางพยาธิวิทยา
เมื่อพบอาการทางตาที่ไม่ทราบสาเหตุ โดยเฉพาะเลือดออกในจอประสาทตา ทั้งสองข้างและการขยายของหลอดเลือดดำ การตรวจร่างกายทั่วรวมถึงการตรวจเลือดเป็นสิ่งสำคัญ มีกรณีที่ตรวจพบ MM ครั้งแรกเมื่อมาพบจักษุแพทย์
Q
อาการทางตาสามารถเป็นสัญญาณแรกของมะเร็งไขกระดูกหลายตำแหน่งได้หรือไม่?
A
การแทรกซึมในเบ้าตา อาจเป็นอาการแรกของ MM และการวินิจฉัยทางจักษุอาจนำไปสู่การค้นพบโรคทั่วร่างกาย ในกรณีที่พบการเปลี่ยนแปลงของจอประสาทตา ทั้งสองข้างหรือตาโปนซึ่งบ่งชี้ถึงโรคทั่วร่างกาย ควรพิจารณาการทำงานร่วมกับแผนกโลหิตวิทยาอย่างจริงจัง
การตรวจและถ่ายภาพจอประสาทตา : ตรวจหาความผิดปกติที่จำเพาะต่อ MM เช่น เลือดออกในจอประสาทตา เส้นเลือดดำขยาย และบวมน้ำที่หัวประสาทตาการฉีดสีฟลูออเรสซีน เพื่อตรวจหลอดเลือดจอประสาทตา (FA ) : ตรวจหาบริเวณที่ไม่มีหลอดเลือดเนื่องจากการอุดตันของเส้นเลือดฝอย การไหลของสีช้า และการวินิจฉัยเชิงคุณภาพของความผิดปกติของการไหลเวียนเลือด นอกจากนี้ยังสามารถยืนยันการขยายของเส้นเลือดดำจอประสาทตา และการรั่วซึมจากหลอดเลือดส่วนปลายได้
การวินิจฉัย MM ส่วนใหญ่ดำเนินการโดยแพทย์โลหิตวิทยา แต่จักษุแพทย์ก็ควรเข้าใจระบบการตรวจพื้นฐานด้วย
การตรวจปัสสาวะ : การมีโปรตีนเบนซ์โจนส์มีความสำคัญต่อการวินิจฉัย ทำการตรวจอิเล็กโทรโฟรีซิสโปรตีนในปัสสาวะ (UPEP) และอิมมูโนฟิกเซชันในปัสสาวะ 24 ชั่วโมงการตรวจเลือด : การตรวจหาเม็ดเลือดแดงมากเกินไป, โปรตีน M, และภาวะแกมมาโกลบูลินในเลือดสูง รวมถึงการนับเม็ดเลือดสมบูรณ์, การย้อมเลือดปลาย, และแผงเมตาบอลิกพื้นฐานการตรวจอิเล็กโทรโฟรีซิสโปรตีนในซีรัม (SPEP) และอิมมูโนฟิกเซชัน : ตรวจหาโปรตีน M จากอิมมูโนโกลบูลินที่ผิดปกติการเจาะไขกระดูก : ยืนยันการเพิ่มจำนวนผิดปกติของพลาสมาเซลล์ จำเป็นสำหรับการวินิจฉัยที่แน่นอนการตรวจระบบกระดูก : ค้นหารอยโรคกระดูกสลายทั่วร่างกายด้วยเอกซเรย์
สำหรับการวินิจฉัย MM จะใช้ผลการตรวจดังต่อไปนี้
รายการเกณฑ์ ค่าขีดแบ่ง/เนื้อหา พลาสมาเซลล์ชนิดโคลนอลในไขกระดูก ≥10% (หรือการตรวจชิ้นเนื้อยืนยันพลาสมาไซโตมา) ความเสียหายของอวัยวะเป้าหมาย (เกณฑ์ CRAB) Ca >11.5 มก./ดล., Cr >2 มก./ดล., Hb <10 ก./ดล., รอยโรคกระดูกสลาย ความเสี่ยงสูงมาก (ไม่มีความเสียหายต่ออวัยวะเป้าหมาย) เซลล์พลาสมาแบบโคลนอล ≥60%
การแยกโรคทางระบบ : มัลติเพิล มัยอีโลมาแบบคั่งค้าง, MGUS, POEMS syndrome, พลาสมาไซโตมาเดี่ยว, มะเร็งเม็ดเลือดขาวชนิดพลาสมาเซลล์, อะไมลอยโดซิสชนิด AL.การแยกภาวะเลือดออกในจอตา : แยกจากจอตาเสื่อมจากเบาหวาน (มีจุดขาวแบบสำลีและจุดแข็ง) และจอตาเสื่อมจากความดันโลหิตสูง (เลือดออกแบบเส้นเป็นหลัก) การเป็นทั้งสองตาและการเปลี่ยนแปลงของหลอดเลือดดำแบบไส้กรอกบ่งชี้ MM
การรักษา MM ส่วนใหญ่ดำเนินการโดยอายุรศาสตร์โลหิตวิทยา แต่การร่วมมือกับจักษุแพทย์มีความสำคัญ
เคมีบำบัด : โดยทั่วไปใช้เมลฟาแลน ปัจจุบันการใช้ร่วมกับสเตียรอยด์ หรือการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดเป็นมาตรฐานยามุ่งเป้าระดับโมเลกุล : ใช้บอร์ทีโซมิบ (ยายับยั้งโปรตีเอโซม), ธาลิโดไมด์ (มีฤทธิ์ยับยั้งการสร้างเส้นเลือดใหม่) และเลนาลิโดไมด์ (อนุพันธ์ของธาลิโดไมด์ที่ลดผลข้างเคียง)ตัวอย่างการรวมยาหลัก:
เลนาลิโดไมด์ + เด็กซาเมทาโซนขนาดต่ำ
บอร์ทีโซมิบ + เด็กซาเมทาโซน
บอร์ทีโซมิบ + ธาลิโดไมด์ + เด็กซาเมทาโซน
วินคริสทีน + ด็อกโซรูบิซิน + เด็กซาเมทาโซน
ผู้ป่วยที่ไม่มีความเสี่ยงสูง: เมลฟาแลน + เพรดนิโซน + ธาลิโดไมด์ 12 รอบ แล้วติดตามผลผู้ป่วยที่มีความเสี่ยงสูง : หลังจากได้รับการรักษาเหนี่ยวนำด้วยยาที่ไม่ใช่อัลคิเลต 2-4 รอบ ให้ประเมินความเหมาะสมในการปลูกถ่ายไขกระดูกMM ที่ไม่มีอาการ : อาจไม่จำเป็นต้องรักษาเชิงรุกพลาสมาเฟเรซิส (การฟอกเลือด) : ดำเนินการสำหรับกลุ่มอาการเลือดข้นหนืดการรักษาประคับประคองอื่นๆ : รวมถึงการรักษาเชิงป้องกันสำหรับภาวะแคลเซียมในเลือดสูง โรคกระดูก และการติดเชื้อ
เนื่องจากเคมีบำบัดทั่วร่างกายเข้าถึงบริเวณดวงตาได้ยาก จึงมักจำเป็นต้องใช้การรักษาทางจักษุวิทยาร่วมด้วย
แนวทางการให้ปริมาณรังสีรักษาในเบ้าตา และภายในตาดังนี้
รอยโรคเป้าหมาย ปริมาณรังสี การแทรกซึมในเบ้าตา 20–40 เกรย์ การแทรกซึมของม่านตา จอประสาทตาอักเสบจากมะเร็งเม็ดเลือดขาว ต้อหินทุติยภูมิ 2.5 เกรย์ × 5 วัน การมองเห็น ลดลงเนื่องจากการแทรกซึมของเส้นประสาทตา 7–20 เกรย์ (การฉายรังสีปริมาณสูง)
การแทรกซึมของเซลล์เข้าไปในเยื่อบุตา : การให้เคมีบำบัดทั่วร่างกายได้ผลดีบริเวณจอประสาทตา ที่ไม่มีหลอดเลือดและจอประสาทตา ขาดเลือด : ทำการจี้ด้วยเลเซอร์แบบจุด (ภายใต้การขยายม่านตา ) เพื่อป้องกันการเกิดหลอดเลือดใหม่ในจอประสาทตา และเลือดออกในน้ำวุ้นตา การรักษาด้วยยาต้านเกล็ดเลือดและยาต้านการแข็งตัวของเลือด : พิจารณาเมื่อมีหลอดเลือดดำจอประสาทตา ขยายและคดเคี้ยว หรือลักษณะคล้าย CRVO การผ่าตัดน้ำวุ้นตา วุ้นตา ไม่ถูกดูดซึมเองการจัดการร่วมกัน : จักษุแพทย์ที่สงสัย MM ควรส่งต่อให้แพทย์โลหิตวิทยา จักษุแพทย์ควรประเมินอาการทางตาอย่างสม่ำเสมอและติดต่ออย่างใกล้ชิดกับแพทย์อายุรกรรม
Q
จักษุแพทย์ให้การรักษาอาการทางตาของมะเร็งไขกระดูกหลายตำแหน่งอย่างไร?
A
การฉายรังสี (20-40 เกรย์) ใช้สำหรับการแทรกซึมในเบ้าตา การจี้จอประสาทตา ด้วยเลเซอร์ทำในบริเวณจอประสาทตา ที่ไม่มีหลอดเลือดซึ่งสัมพันธ์กับจอประสาทตา ผิดปกติจากความหนืดสูงเพื่อป้องกันเส้นเลือดใหม่และเลือดออกในน้ำวุ้นตา หากเลือดออกในน้ำวุ้นตา ไม่หายเอง ให้ทำการผ่าตัดน้ำวุ้นตา ในกรณีที่คล้ายการอุดตันของหลอดเลือดดำจอประสาทตา ให้พิจารณาการรักษาด้วยยาต้านการแข็งตัวของเลือด การรักษาทั้งหมดต้องประสานงานกับแพทย์โลหิตวิทยา
พลาสมาเซลล์แยกตัวจากบีลิมโฟไซต์และผลิตอิมมูโนโกลบูลิน อิมมูโนโกลบูลินประกอบด้วยสายหนักสองเส้น (IgG, IgM, IgA, IgE, IgD) และสายเบาสองเส้น (κ หรือ λ) ใน MM มักพบระดับ IgG หรือ IgA สูงขึ้น
เมื่อโรคดำเนินไป สายเบาจะถูกผลิตมากเกินเมื่อเทียบกับสายหนัก การติดตามอัตราส่วน κ/λ สามารถประเมินความรุนแรงได้
การรวมกันของความผิดปกติทางพันธุกรรมต่อไปนี้เป็นสาเหตุประมาณ 90% ของผู้ป่วย MM
การกระตุ้นของไซคลิน D1 (11q13), ไซคลิน D3 (6q21) และ maf-B (20q11)
การโยกย้ายไปยังตำแหน่งยีนสายหนักอิมมูโนโกลบูลิน (โครโมโซมที่ 14)
อัตราการตายของเซลล์แบบอะพอพโทซิส ลดลงเนื่องจากการแสดงออกเกินของ BCL-2
การแทรกซึมโดยตรง : การเกิดก้อนเนื้องอกกดทับและทำลายโครงสร้างรอบข้าง ทำให้เกิดตาโปนจากการทำลายกระดูกเบ้าตา ตาเหล่ ซ้อนจากการกดทับเส้นประสาท และการมองเห็น ลดลงภาวะเลือดหนืดเกิน : ตามกฎของปัวซีย์ ความต้านทานการไหลในหลอดเลือดเพิ่มขึ้นตามสัดส่วนของความหนืด เมื่อความหนืดของเลือดเกิน 4 เซนติพอยซ์ อาจเกิดเหตุการณ์ลิ่มเลือดอุดตันภายในลูกตา การเพิ่มขึ้นของความหนืดในซีรัมและความเสียหายของเซลล์บุผนังหลอดเลือดจากโปรตีนที่ผิดปกติเป็นสาเหตุหลักของรอยโรคที่จอตา
Ripa M, Schipa C, Aceto P, Shah NA. Exploring the ocular involvement in multiple myeloma: a comprehensive review of 70-year clinical studies. Int Ophthalmol . 2025;45(1):89. PMID: 40085267
Chin KJ, Kempin S, Milman T, Finger PT. Ocular manifestations of multiple myeloma: three cases and a review of the literature. Optometry . 2011;82(4):224-230. PMID: 21193351
Kuo HH, Shen EP. Hyperviscosity retinopathy as the initial presentation of aggressive multiple myeloma. Tzu Chi Med J . 2020;32(4):401-403. PMID: 33163389
Tandlich MA, Williamson K. Bilateral Central Retinal Vein Occlusion as a First Presentation of Multiple Myeloma: A Case Report. Clin Pract Cases Emerg Med . 2022;6(3):232-235. PMID: 36049195
Wang SSY, Lee MB, George A, et al. Five cases of orbital extramedullary plasmacytoma: diagnosis and management of an aggressive malignancy. Orbit . 2019;38(3):218-225. PMID: 29985709
Debureaux PE, Harel S, Parquet N, et al. Prognosis of hyperviscosity syndrome in newly diagnosed multiple myeloma in modern-era therapy: A real-life study. Front Immunol . 2022;13:1069360. PMID: 36569885
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต