直接浸润所致表现

多发性骨髓瘤的眼部症状
一目了然的要点
Section titled “一目了然的要点”1. 多发性骨髓瘤的眼部症状
Section titled “1. 多发性骨髓瘤的眼部症状”多发性骨髓瘤(MM)是一种浆细胞失控增殖产生免疫球蛋白(Ig)的恶性疾病。约占血液系统恶性肿瘤的10%,诊断时中位年龄为65至70岁。多见于50岁以上男性。
MM是一种全身性疾病,可表现为眼睑、虹膜、角膜、视网膜、视神经和脑部等多种眼部症状。眼部症状的主要机制有两种。
- 直接浸润:浆细胞瘤肿块对眼内及眼周结构的压迫和破坏。
- 高粘滞度:异常免疫球蛋白增多导致血液粘稠度升高。引起视网膜血管血流停滞和闭塞。
神经眼科表现最常见,约50%的MM患者出现。眼眶浸润可能是MM的早期表现,因此眼科医生可能成为发现全身疾病的线索。现代治疗下中位生存期约7-8年,但合并高粘滞综合征的病例生存期缩短至约3.6年。
神经眼科表现是MM最常见的眼部并发症,约50%的患者出现。眼眶浸润可能是MM的首发症状,因此对于原因不明的眼部症状,全身检查很重要。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”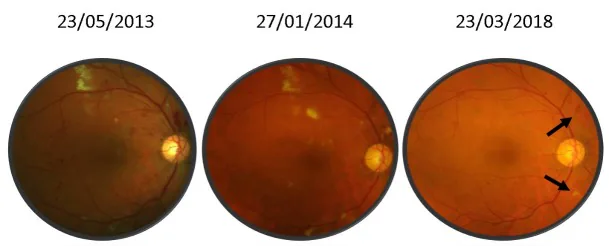
许多患者在早期无症状,即使无症状也可能潜藏许多眼部并发症。当出现症状时,以下情况较为常见。
- 复视:由外展神经或动眼神经损伤导致的眼球运动障碍引起。
- 眼痛或压迫感:由眶内肿块或骨破坏引起的疼痛。
- 上睑下垂:由动眼神经损伤引起。
- 眼球突出(proptosis):因眶内肿瘤导致眼球向前移位。
- 视力下降:由视神经受压/浸润或视网膜缺血引起。
- 视物模糊:由玻璃体出血或黄斑部视网膜水肿引起。
- 视野异常:如黄斑部出血导致的中心暗点。
眼部症状可分为直接浸润和血液高黏滞度两类,便于理解。
高黏滞血症相关表现
3. 病因与危险因素
Section titled “3. 病因与危险因素”MM的根本原因是浆细胞的失控增殖,以下两种机制导致眼部症状。
- 直接浸润:浆细胞瘤肿块压迫并破坏周围结构。
- 高粘滞度:异常免疫球蛋白增加导致血液粘滞度升高。当血液粘滞度超过4厘泊时,可能发生眼内血栓事件。
MM发病的危险因素包括电离辐射、苯和除草剂暴露。此外,存在前驱状态MGUS(意义未明的单克隆丙种球蛋白病),每年约1%进展为MM。
全身症状包括贫血、腰痛、蛋白尿三大症状,以及高钙血症、肾功能障碍、易感染性、骨质溶解和病理性骨折。
眼眶浸润可作为多发性骨髓瘤的首发症状,眼科诊断有时可发现全身性疾病。对于提示全身性疾病的眼部表现,如双眼视网膜改变或眼球突出,应积极考虑与血液科协作。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”- 眼底检查和眼底照相:检测多发性骨髓瘤的特征性表现,如视网膜出血、静脉扩张和视乳头水肿。
- 荧光素眼底血管造影(FA):定性诊断毛细血管闭塞所致的无灌注区、染料流入延迟和灌注障碍。还可确认视网膜静脉扩张和周边血管渗漏。
MM的诊断主要由血液科负责,但眼科医生了解基本检查体系也很重要。
- 尿液检查:本-周蛋白的有无对诊断很重要。进行24小时尿液收集的尿蛋白电泳(UPEP)和免疫固定法。
- 血液检查:检测红细胞增多、M蛋白和高γ球蛋白血症。全血细胞计数、外周血涂片和基础代谢面板。
- 血清蛋白电泳(SPEP)和免疫固定法:检测异常免疫球蛋白的M蛋白。
- 骨髓活检:确认浆细胞的异常增殖。对确诊必不可少。
- 骨骼系统检查:通过X线检查全身骨骼的溶骨性病变。
MM的诊断采用以下发现。
| 标准项目 | 阈值/内容 |
|---|---|
| 骨髓克隆性浆细胞 | ≥10%(或活检证实的浆细胞瘤) |
| 靶器官损害(CRAB标准) | Ca >11.5 mg/dL、Cr >2 mg/dL、Hb <10 g/dL、溶骨性病变 |
| 超高危(无靶器官损害) | 克隆性浆细胞≥60% |
- 全身性疾病的鉴别:冒烟型骨髓瘤、MGUS、POEMS综合征、孤立性浆细胞瘤、浆细胞白血病、AL淀粉样变性。
- 眼底出血的鉴别:需与糖尿病视网膜病变(伴有棉絮状白斑和硬性白斑)和高血压视网膜病变(以线状出血为主)区分。双眼发病和香肠样静脉改变提示MM。
5. 标准治疗方法
Section titled “5. 标准治疗方法”MM的治疗主要由血液科负责,但与眼科医生的协作很重要。
- 化疗:传统上使用美法仑。目前,联合类固醇和造血干细胞移植是标准方案。
- 分子靶向药物:使用硼替佐米(蛋白酶体抑制剂)、沙利度胺(具有抗血管生成作用)和来那度胺(沙利度胺衍生物,副作用减少)。
- 主要药物组合示例:
- 来那度胺 + 低剂量地塞米松
- 硼替佐米 + 地塞米松
- 硼替佐米 + 沙利度胺 + 地塞米松
- 长春新碱 + 多柔比星 + 地塞米松
- 非高危患者: 美法仑 + 泼尼松 + 沙利度胺治疗12个周期后观察。
- 高风险患者:在非烷化剂为基础的诱导治疗2-4个周期后,评估骨髓移植的适用性。
- 无症状MM:可能不需要积极治疗。
- 血浆置换(血液净化):用于高粘滞综合征。
- 其他支持治疗:还需要针对高钙血症、骨病和感染的预防性治疗。
全身化疗难以到达眼部局部,因此可能需要联合眼科治疗。
眼眶及眼内放射治疗的剂量标准如下所示。
| 目标病变 | 放射剂量 |
|---|---|
| 眼眶浸润 | 20–40 Gy |
| 虹膜浸润、白血病视网膜病变、继发性青光眼 | 2.5 Gy × 5天 |
| 视神经浸润导致的视力下降 | 7–20 Gray(大范围照射) |
- 结膜细胞浸润:全身化疗有效。
- 视网膜无血管区/视网膜缺血:进行散瞳下播散性激光光凝术,以预防视网膜新生血管和玻璃体出血。
- 抗血小板治疗/抗凝治疗:当存在视网膜静脉扩张、迂曲或CRVO样表现时考虑使用。
- 玻璃体手术:当玻璃体出血不能自行吸收时进行。
- 共同管理:怀疑MM的眼科医生应转诊至血液科医生。眼科医生定期评估眼部症状并与内科医生密切沟通非常重要。
眼眶内浸润采用放射治疗(20~40戈瑞)。对于高黏滞血症视网膜病变相关的视网膜无血管区,进行激光光凝术以预防新生血管和玻璃体积血。玻璃体积血不能自然吸收时进行玻璃体手术。对于类似视网膜静脉阻塞的表现,考虑抗凝治疗。所有治疗均以与血液科合作为前提。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”浆细胞和免疫球蛋白异常
Section titled “浆细胞和免疫球蛋白异常”浆细胞由B淋巴细胞分化而来,产生免疫球蛋白。免疫球蛋白由两条重链(IgG、IgM、IgA、IgE、IgD)和两条轻链(κ或λ)组成。在多发性骨髓瘤中,通常IgG或IgA水平升高。
随着病情进展,轻链相对于重链过度产生。通过监测κ/λ比值可以评估疾病严重程度。
细胞遗传学异常
Section titled “细胞遗传学异常”以下遗传异常的组合约占多发性骨髓瘤病例的90%。
- 细胞周期蛋白D1(11q13)、细胞周期蛋白D3(6q21)和maf-B(20q11)的激活。
- 免疫球蛋白重链基因座(第14号染色体)的易位。
- BCL-2过表达导致凋亡率降低。
眼部症状的两大机制
Section titled “眼部症状的两大机制”- 直接浸润:肿瘤形成压迫并破坏周围结构。导致眶骨破坏引起的眼球突出、神经压迫引起的复视和视力下降。
- 高粘滞度:根据泊肃叶定律,血管内血流阻力随粘滞度成比例增加。当血液粘滞度超过4厘泊时,可能发生眼内血栓事件。血清粘滞度增高和病理性蛋白引起的血管内皮细胞损伤是眼底病变的主要原因。
7. 参考文献
Section titled “7. 参考文献”- Ripa M, Schipa C, Aceto P, Shah NA. Exploring the ocular involvement in multiple myeloma: a comprehensive review of 70-year clinical studies. Int Ophthalmol. 2025;45(1):89. PMID: 40085267
- Chin KJ, Kempin S, Milman T, Finger PT. Ocular manifestations of multiple myeloma: three cases and a review of the literature. Optometry. 2011;82(4):224-230. PMID: 21193351
- Kuo HH, Shen EP. Hyperviscosity retinopathy as the initial presentation of aggressive multiple myeloma. Tzu Chi Med J. 2020;32(4):401-403. PMID: 33163389
- Tandlich MA, Williamson K. Bilateral Central Retinal Vein Occlusion as a First Presentation of Multiple Myeloma: A Case Report. Clin Pract Cases Emerg Med. 2022;6(3):232-235. PMID: 36049195
- Wang SSY, Lee MB, George A, et al. Five cases of orbital extramedullary plasmacytoma: diagnosis and management of an aggressive malignancy. Orbit. 2019;38(3):218-225. PMID: 29985709
- Debureaux PE, Harel S, Parquet N, et al. Prognosis of hyperviscosity syndrome in newly diagnosed multiple myeloma in modern-era therapy: A real-life study. Front Immunol. 2022;13:1069360. PMID: 36569885
