眼前节

眼囊虫病
一目了然的要点
Section titled “一目了然的要点”1. 什么是眼囊尾蚴病?
Section titled “1. 什么是眼囊尾蚴病?”囊虫病(Cysticercosis)是由猪带绦虫(Taenia solium,猪肉绦虫)的幼虫——猪囊尾蚴(Cysticercus cellulosae)寄生于组织引起的感染性疾病。人类通常是终宿主,但若误食虫卵,则成为中间宿主并发生囊虫病。
当寄生虫侵犯中枢神经系统时,称为脑囊虫病(Neurocysticercosis; NCC)。NCC是全球成人癫痫的主要病因,WHO将其列为重大公共卫生问题。CDC将其指定为被忽视的寄生虫感染。
当寄生虫侵犯眼或眼眶时,称为眼囊虫病(Ocular/Orbital Cysticercosis; OOC)。OOC被认为是可预防的致盲原因之一。
流行地区包括东南亚、印度次大陆、中美洲、南美洲和非洲等卫生条件较差的地区。在美国,每年约有1000例因NCC新住院的患者,西南部因癫痫发作就诊的急诊病例中10%由囊虫病引起。美国的大多数病例来自中美洲和南美洲的移民。
囊虫寄生部位的分布报告如下:
- 视网膜下腔:35%
- 玻璃体:22%
- 结膜下腔:22%
- 眼前段:5%
- 眼眶:1%
在印度,眼附属器(眼眶附属组织)是最常见的发病部位。在欧美,眼球后极部是主要感染部位。
在东南亚、印度次大陆、中南美洲、非洲等卫生条件差的地区流行。在美国,来自中南美洲的移民中病例呈增加趋势,每年约有1000例NCC新住院患者。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”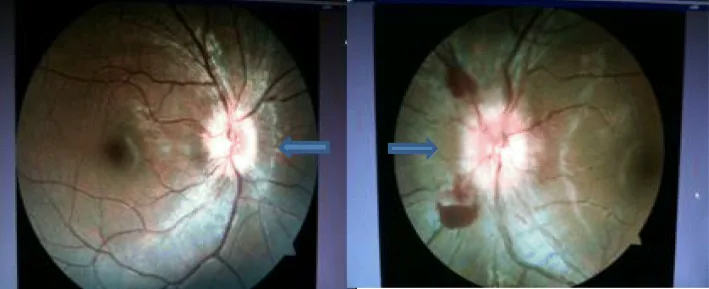
症状因囊虫寄生部位不同而多样。
- 视力下降:由后段或前段的囊虫引起。
- 疼痛:取决于炎症反应的程度。
- 充血:出现在结膜和巩膜。
- 畏光:前段病变常见。
- 飞蚊症:由玻璃体内囊虫引起。
- 眼周肿胀和眼睑水肿:见于眼眶囊虫病。
- 复视:由于眼外肌运动受限。
- 眼球突出:由眼眶内囊虫引起。
- 上睑下垂:由眼外肌或眼睑囊虫病引起。
合并NCC时,可能出现癫痫发作、脑梗死所致卒中、认知功能下降及神经精神功能障碍。
眼外肌囊虫病表现为反复肿胀、眼睑水肿和眼球运动障碍等非特异性症状,可能被误诊为假瘤而使用类固醇治疗1)。
临床所见(医生通过检查确认的发现)
Section titled “临床所见(医生通过检查确认的发现)”根据寄生部位不同,所见也有所不同。
后眼部
结膜下及眼眶
如果出现提示脑病变的症状,需要进行完整的神经学检查。可能出现视乳头水肿、脑神经麻痹、卒中征象和脑膜刺激征。
3. 病因和风险因素
Section titled “3. 病因和风险因素”囊尾蚴病是由于人类摄入猪带绦虫虫卵而发病。感染途径有三种。
- 异体感染:摄入被虫卵污染的食物或水。
- 自身感染:自行摄入从现有寄生虫排出的虫卵。
- 内源性自身感染:通过逆蠕动,成熟节片从肠道被运至胃部,释放虫卵。
摄入的虫卵在胃酸作用下保护囊消失。发育为幼虫后,随血流到达脑、眼、横纹肌等组织。
风险因素如下1)。
- 卫生环境不良:上下水道设施不完善。
- 猪的饲养环境:流行地区的放养。
- 食用未充分加热的肉类:尤其是猪肉。
- 流行地区的旅行或居住史:东南亚、印度、中南美洲、非洲。
- 家庭寄生虫感染史:存在家庭内传播的风险。
感染途径不仅限于食用猪肉。摄入被虫卵污染的水、蔬菜或水果也可能导致感染。因此,即使是严格的素食主义者,在流行地区也存在感染风险。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”NCC和OOC的诊断需要结合临床、血清学和放射学检查。
- 全血细胞计数(CBC):可能出现白细胞增多伴嗜酸性粒细胞增多。
- 血清学检查:CDC推荐酶联免疫电转移印迹法(EITB)。市售ELISA法也可用,但敏感性较低。
- 脑脊液分析:对于NCC引起的新发发作患者,与影像学检查同时进行。
影像学检查对确诊最有用。各模态的特点如下所示。
| 模态 | 所见 | 特点 |
|---|---|---|
| 超声(B超) | 边界清晰的囊虫 + 高回声头节 | 价格低廉、无辐射、对治疗监测有用 |
| CT | 低密度肿块 + 中心高密度区(头节) | 对钙化病变的检测效果优异 |
| MRI | 低信号囊肿+高信号头节 | 对NCC评估最有用。头节检出率高于CT |
超声检查推荐用于初步评估。每两周重复检查有助于评估治疗效果1)。一项161例的研究显示,MRI在检测头节方面优于CT1)。当囊虫死亡时,可能出现增强效应,但头节可能无法确认。
- 眼眶囊虫病:特发性眼眶肌炎、肿瘤或转移引起的压迫性视神经病变、肌肉脓肿、血肿、包虫囊肿
- NCC:中枢神经系统病变,如脓肿、肿瘤等。
- 眼内囊虫病:有报道一例4岁患儿表现为类似视网膜母细胞瘤的影像学特征,摘除后确诊为囊虫病。儿童眼内肿物需纳入鉴别诊断。
5. 标准治疗方法
Section titled “5. 标准治疗方法”内科治疗(药物治疗)
Section titled “内科治疗(药物治疗)”眼眶囊虫病和NCC的标准治疗如下:
- 阿苯达唑:15 mg/kg口服,疗程4周。疗效优于吡喹酮,尤其对巨大蛛网膜下囊虫效果更佳。
- 肾上腺皮质激素:从1.5 mg/kg开始逐渐减量给药。为抑制抗寄生虫药物导致囊虫死亡引起的炎症反应,必须联合使用。
- 头节无法确认或ELISA阴性时:推荐单独口服类固醇。
- 复发案例:再次给予阿苯达唑和类固醇。
根据寄生部位进行外科干预。
- 结膜下或眼睑囊虫:推荐手术摘除。
- 玻璃体内和视网膜下囊尾蚴:在药物治疗开始前考虑玻璃体切除术。这是因为囊尾蚴死亡时,囊内容物会释放,导致严重的玻璃体炎、PVR、青光眼和白内障。
- 眼前节囊尾蚴:通过前房穿刺或囊膜镊进行摘除。
- 合并脑积水的NCC:在放置脑室腹腔分流管后,进行手术摘除和药物治疗。
- 激光光凝:不推荐用于视网膜下或玻璃体内囊尾蚴,因为存在严重炎症反应的风险。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”当人类摄入猪带绦虫的虫卵时,胃酸会溶解卵的保护胶囊。释放出的幼虫穿过肠壁,通过血流到达全身组织。在眼部区域,它们被认为通过短睫状动脉到达后段。
囊尾蚴寄生后的进展分为三个阶段1)。
- 水疱期:囊尾蚴存活,头节清晰可见。周围炎症反应轻微或不存在。
- 胶样水疱期:幼虫开始死亡,囊壁完整性丧失。毒素释放导致周围组织发生炎症性改变。
- 钙化结节期:幼虫残骸被吸收或钙化形成结节。
在后眼部,囊尾蚴从脉络膜循环穿过视网膜进入玻璃体腔。此过程可导致视网膜裂孔,引起孔源性视网膜脱离。渗出性视网膜脱离由囊尾蚴存在引起的炎症反应所致。
关于进入前房的途径仍有争议,但有一种学说认为是通过前房角进入。
寄生虫死亡时的炎症反应是眼部并发症的主要原因,控制这种反应是治疗策略的关键。
Soman等人(2021)报告了一例25岁女性左上直肌囊尾蚴病,该患者因复发性蜂窝织炎接受了2年保守治疗。超声B超识别出囊尾蚴和头节,MRI确诊。阿苯达唑15 mg/kg治疗4周后症状完全缓解。未观察到NCC1)。
并发症与预后
Section titled “并发症与预后”当后眼部存在囊虫时,可能出现以下并发症。
- 视网膜脱离:由囊虫移动和炎症反应引起。
- 视网膜出血:由视网膜血管损伤引起。
- 增生性玻璃体视网膜病变(PVR):继发于长期炎症。
- 继发性青光眼:由前房病变或炎症引起。
早期开始治疗且初次感染后影像学检查结果恢复正常的患者预后最好。
因NCC出现癫痫发作的患者,癫痫复发率在4年时达49%,6年时达68%。通常需要长期抗癫痫药物治疗。
在美国某些州,囊虫病需向卫生部门报告。
7. 参考文献
Section titled “7. 参考文献”- Soman N, Khandelwal R, Maheshwari S. Case of Orbital Cysticercosis Presenting as Recurrent Cellulitis Diagnosed on Multi-Modality Imaging. Cureus. 2021;13(9):e18242.
- Pujari A, Bhaskaran K, Modaboyina S, Das D, Saluja G, Samdani A, et al. Cysticercosis in ophthalmology. Surv Ophthalmol. 2022;67(2):544-569. PMID: 34339720.
- Bajaj MS, Pushker N. Optic nerve cysticercosis. Clin Exp Ophthalmol. 2002;30(2):140-3. PMID: 11886420.
