眼前節

眼囊蟲症
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是眼囊尾蚴病?
Section titled “1. 什麼是眼囊尾蚴病?”囊蟲病(Cysticercosis)是由有鉤絛蟲(Taenia solium,豬肉絛蟲)的幼蟲——有鉤囊蟲(Cysticercus cellulosae)寄生於組織所引起的感染症。人類通常是終宿主,但若誤食蟲卵,則成為中間宿主而發生囊蟲病。
當寄生於中樞神經系統時,稱為腦囊蟲病(Neurocysticercosis; NCC)。NCC是全球成人癲癇的主要原因,WHO將其視為重要的公共衛生問題。CDC將其指定為被忽視的寄生蟲感染。
當寄生於眼或眼眶時,稱為眼囊蟲病(Ocular/Orbital Cysticercosis; OOC)。OOC被認為是可預防的失明原因之一。
流行地區包括東南亞、印度次大陸、中美洲、南美洲和非洲等衛生條件較差的地區。在美國,每年約有1000例因NCC新住院的患者,西南部因癲癇發作就診的急診病例中10%由囊蟲病引起。美國的大多數病例來自中美洲和南美洲的移民。
囊蟲寄生部位的分布報告如下:
- 視網膜下腔:35%
- 玻璃體:22%
- 結膜下腔:22%
- 眼前段:5%
- 眼眶:1%
在印度,眼附屬器(眼眶附屬組織)是最常見的發病部位。在歐美,眼球後極部是主要感染部位。
在東南亞、印度次大陸、中南美洲、非洲等衛生條件差的地區流行。在美國,來自中南美洲的移民中病例呈增加趨勢,每年約有1000例NCC新住院患者。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”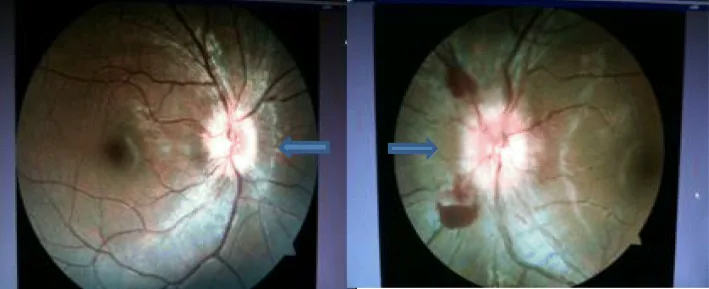
症狀因囊蟲寄生部位不同而多樣。
- 視力下降:由後段或前段的囊蟲引起。
- 疼痛:取決於發炎反應的程度。
- 充血:出現在結膜和鞏膜。
- 畏光:前段病變常見。
- 飛蚊症:由玻璃體內囊蟲引起。
- 眼周腫脹和眼瞼水腫:見於眼眶囊蟲病。
- 複視:由於眼外肌運動受限。
- 眼球突出:由眼眶內囊蟲引起。
- 眼瞼下垂:由眼外肌或眼瞼囊蟲病引起。
合併NCC時,可能出現癲癇發作、腦梗塞所致中風、認知功能下降及神經精神功能障礙。
眼外肌囊蟲病表現為反覆腫脹、眼瞼水腫和眼球運動障礙等非特異性症狀,可能被誤診為假瘤而使用類固醇治療1)。
臨床所見(醫師透過檢查確認的發現)
Section titled “臨床所見(醫師透過檢查確認的發現)”根據寄生部位不同,所見也有所不同。
後眼部
結膜下及眼眶
如果出現提示腦病變的症狀,需要進行完整的神經學檢查。可能出現視乳頭水腫、腦神經麻痺、中風徵象和腦膜刺激徵。
3. 原因與風險因素
Section titled “3. 原因與風險因素”囊蟲症是由於人類攝入豬帶絛蟲蟲卵而發病。感染途徑有三種。
- 異體感染:攝入被蟲卵污染的食物或水。
- 自體感染:自行攝入從現有寄生蟲排出的蟲卵。
- 內源性自體感染:透過逆蠕動,成熟節片從腸道被運至胃部,釋放蟲卵。
攝入的蟲卵在胃酸作用下保護囊消失。發育為幼蟲後,隨血流到達腦、眼、橫紋肌等組織。
風險因素如下1)。
- 衛生環境不良:上下水道設施不完善。
- 豬的飼養環境:流行地區的放養。
- 食用未充分加熱的肉類:尤其是豬肉。
- 流行地區的旅行或居住史:東南亞、印度、中南美洲、非洲。
- 家庭寄生蟲感染史:存在家庭內傳播的風險。
感染途徑不僅限於食用豬肉。攝入被蟲卵污染的水、蔬菜或水果也可能導致感染。因此,即使是嚴格的素食主義者,在流行地區也存在感染風險。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”NCC和OOC的診斷需要結合臨床、血清學和放射學檢查。
- 全血細胞計數(CBC):可能出現白血球增多伴嗜酸性粒細胞增多。
- 血清學檢查:CDC推薦酶聯免疫電轉移印跡法(EITB)。市售ELISA法也可用,但敏感性較低。
- 腦脊髓液分析:對於NCC引起的新發作患者,與影像檢查同時進行。
影像檢查對確診最為有用。各模態的特點如下所示。
| 模態 | 所見 | 特點 |
|---|---|---|
| 超音波(B-scan) | 邊界清晰的囊蟲 + 高回音頭節 | 便宜、無輻射、對治療監測有用 |
| CT | 低密度腫塊 + 中心高密度區(頭節) | 對鈣化病變的檢測效果優異 |
| MRI | 低訊號囊腫+高訊號頭節 | 對NCC評估最有用。頭節檢出率高於CT |
超音波建議用於初步評估。每兩週重複檢查有助於評估治療效果1)。一項161例的研究顯示,MRI在檢測頭節方面優於CT1)。當囊蟲死亡時,可能出現增強效應,但頭節可能無法確認。
- 眼眶囊蟲症:特發性眼眶肌炎、腫瘤或轉移引起的壓迫性視神經病變、肌肉膿瘍、血腫、包蟲囊腫
- NCC:中樞神經系統病變,如膿瘍、腫瘤等。
- 眼內囊蟲症:有報告指出一名4歲兒童病例呈現類似視網膜母細胞瘤的影像學表現,摘除後確診為囊蟲症。兒童眼內腫瘤需納入鑑別診斷。
5. 標準治療方法
Section titled “5. 標準治療方法”內科治療(藥物治療)
Section titled “內科治療(藥物治療)”眼眶囊蟲症和NCC的標準治療如下:
- 阿苯達唑:15 mg/kg口服,療程4週。療效優於吡喹酮,尤其對巨大蜘蛛膜下囊蟲效果更佳。
- 腎上腺皮質類固醇:從1.5 mg/kg開始逐漸減量給藥。為抑制抗寄生蟲藥物導致囊蟲死亡引起的發炎反應,必須合併使用。
- 頭節無法確認或ELISA陰性時:建議單獨口服類固醇。
- 復發案例:再次給予阿苯達唑和類固醇。
根據寄生部位進行外科介入。
- 結膜下或眼瞼囊蟲:建議手術摘除。
- 玻璃體內和視網膜下囊尾蚴:在藥物治療開始前考慮玻璃體切除術。這是因為囊尾蚴死亡時,囊內容物會釋放,導致嚴重的玻璃體炎、PVR、青光眼和白內障。
- 眼前節囊尾蚴:通過前房穿刺或囊膜鑷進行摘除。
- 合併水腦症的NCC:在放置腦室腹腔分流管後,進行手術摘除和藥物治療。
- 雷射光凝:不推薦用於視網膜下或玻璃體內囊尾蚴,因為存在嚴重炎症反應的風險。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”當人類攝入豬帶絛蟲的蟲卵時,胃酸會溶解卵的保護膠囊。釋放出的幼蟲穿過腸壁,通過血流到達全身組織。在眼部區域,它們被認為通過短睫狀動脈到達後段。
囊尾蚴寄生後的進展分為三個階段1)。
- 水疱期:囊尾蚴存活,頭節清晰可見。周圍發炎反應輕微或不存在。
- 膠樣水疱期:幼蟲開始死亡,囊壁完整性喪失。毒素釋放導致周圍組織發生發炎性變化。
- 鈣化結節期:幼蟲殘骸被吸收或鈣化形成結節。
在後眼部,囊蟲從脈絡膜循環穿過視網膜進入玻璃體腔。此過程可能導致視網膜裂孔,引起裂孔源性視網膜剝離。滲出性視網膜剝離由囊蟲存在引起的發炎反應所致。
關於進入前房的途徑仍有爭議,但有一種學說認為是經由前房角進入。
寄生蟲死亡時的發炎反應是眼部併發症的主因,控制此反應是治療策略的關鍵。
Soman等人(2021)報告了一例25歲女性左上直肌囊蟲症,該患者因復發性蜂窩性組織炎接受了2年保守治療。超音波B掃描識別出囊蟲和頭節,MRI確診。阿苯達唑15 mg/kg治療4週後症狀完全緩解。未觀察到NCC1)。
併發症與預後
Section titled “併發症與預後”當後眼部有囊蟲時,可能發生以下併發症。
- 視網膜剝離:由囊蟲移動和發炎反應引起。
- 視網膜出血:由視網膜血管損傷引起。
- 增生性玻璃體視網膜病變(PVR):繼發於長期發炎。
- 續發性青光眼:由前房病變或發炎引起。
早期開始治療且初次感染後影像學檢查結果恢復正常的患者預後最好。
因NCC出現癲癇發作的患者,癲癇復發率在4年時達49%,6年時達68%。通常需要長期抗癲癇藥物治療。
在美國某些州,囊蟲病需向衛生部門報告。
7. 參考文獻
Section titled “7. 參考文獻”- Soman N, Khandelwal R, Maheshwari S. Case of Orbital Cysticercosis Presenting as Recurrent Cellulitis Diagnosed on Multi-Modality Imaging. Cureus. 2021;13(9):e18242.
- Pujari A, Bhaskaran K, Modaboyina S, Das D, Saluja G, Samdani A, et al. Cysticercosis in ophthalmology. Surv Ophthalmol. 2022;67(2):544-569. PMID: 34339720.
- Bajaj MS, Pushker N. Optic nerve cysticercosis. Clin Exp Ophthalmol. 2002;30(2):140-3. PMID: 11886420.
