โรคซีสติเซอร์โคซิสทางตา (ocular cysticercosis) คือการติดเชื้อในลูกตา หรือเบ้าตา จากตัวอ่อนของพยาธิตัวตืดหมู (Taenia solium)
พบได้บ่อยในพื้นที่ที่มีสุขอนามัยไม่ดี เช่น เอเชียตะวันออกเฉียงใต้ อนุทวีปอินเดีย อเมริกากลางและอเมริกาใต้ และแอฟริกา
อาการแสดงที่หลากหลาย เช่น การมองเห็น ลดลง เห็นภาพซ้อน และตาโปน ขึ้นอยู่กับตำแหน่งของพยาธิ
การตรวจภาพด้วยอัลตราซาวนด์ ซีที และเอ็มอาร์ไอ มีประโยชน์ในการวินิจฉัยที่แน่นอน
การรักษามาตรฐานคือการให้ยา albendazole ทางปากร่วมกับการลดขนาดยาสเตียรอยด์ แบบค่อยเป็นค่อยไป
สำหรับซีสต์ในน้ำวุ้นตา หรือใต้จอประสาทตา ควรพิจารณาผ่าตัดน้ำวุ้นตา ก่อนการรักษาด้วยยา
การวินิจฉัยและรักษาตั้งแต่เนิ่นๆ ให้ผลลัพธ์ที่ดี ในขณะที่การรักษาที่ล่าช้าทำให้เกิดความบกพร่องทางการมองเห็น อย่างรุนแรง
โรคซีสติเซอร์โคซิส (Cysticercosis) คือการติดเชื้อที่เกิดจากตัวอ่อนของพยาธิตัวตืดหมู (Taenia solium) ที่เรียกว่า Cysticercus cellulosae ซึ่งอาศัยอยู่ในเนื้อเยื่อ โดยปกติมนุษย์เป็นโฮสต์สุดท้าย แต่หากกลืนไข่พยาธิเข้าไปโดยไม่ได้ตั้งใจ มนุษย์จะกลายเป็นโฮสต์ตัวกลางและเกิดโรคซีสติเซอร์โคซิส
เมื่ออาศัยในระบบประสาทส่วนกลาง เรียกว่าโรคซีสติเซอร์โคซิสของระบบประสาท (Neurocysticercosis; NCC) NCC เป็นสาเหตุหลักของโรคลมชักในผู้ใหญ่ทั่วโลก และองค์การอนามัยโลกจัดให้เป็นปัญหาสาธารณสุขที่สำคัญ CDC จัดให้เป็นการติดเชื้อปรสิตที่ถูกละเลย
เมื่ออาศัยในตาหรือเบ้าตา เรียกว่าโรคซีสติเซอร์โคซิสทางตาหรือเบ้าตา (Ocular/Orbital Cysticercosis; OOC) OOC ถือเป็นสาเหตุหนึ่งของภาวะตาบอดที่ป้องกันได้
พื้นที่ระบาดคือเอเชียตะวันออกเฉียงใต้ อนุทวีปอินเดีย อเมริกากลางและอเมริกาใต้ และแอฟริกา ซึ่งมีสภาพสุขอนามัยไม่ดี ในสหรัฐอเมริกา มีผู้ป่วยเข้ารับการรักษาในโรงพยาบาลรายใหม่จาก NCC ประมาณ 1,000 รายต่อปี และ 10% ของการมาแผนกฉุกเฉินด้วยอาการชักในภาคตะวันตกเฉียงใต้เกิดจากโรคซีสติเซอร์โคซิส ผู้ป่วยส่วนใหญ่ในสหรัฐฯ เป็นผู้อพยพจากอเมริกากลางและอเมริกาใต้
รายงานตำแหน่งที่อาศัยของซีสติเซอร์คัสมีการกระจายดังนี้:
ใต้จอประสาทตา : 35%วุ้นตา ใต้เยื่อบุตา : 22%ส่วนหน้าของลูกตา : 5%เบ้าตา
ในอินเดีย อวัยวะรอบดวงตา (เนื้อเยื่อรอบเบ้าตา ) เป็นตำแหน่งที่พบบ่อยที่สุด ในยุโรปและอเมริกา ขั้วหลังของลูกตาเป็นตำแหน่งหลักของการติดเชื้อ
Q
โรคพยาธิตัวตืดในตาพบมากในภูมิภาคใด?
A
โรคนี้ระบาดในพื้นที่ที่มีสุขอนามัยไม่ดี เช่น เอเชียตะวันออกเฉียงใต้ อนุทวีปอินเดีย อเมริกากลางและอเมริกาใต้ และแอฟริกา ในสหรัฐอเมริกา จำนวนผู้ป่วยเพิ่มขึ้น โดยเฉพาะในผู้อพยพจากละตินอเมริกา โดยมีผู้ป่วยใหม่เข้ารับการรักษาในโรงพยาบาลด้วยโรค NCC ประมาณ 1,000 รายต่อปี
????????????????? Ruchi Shrestha, Amin Kumar Shrestha. Disseminated neurocysticercosis with bilateral papilledema: a case report. Journal of Medical Case Reports. 2019 Sep 18; 13:295. Figure 2. PM
CI D: PMC6749648. License: CC BY.
?????????????????????????????????????????????????????????????????????????
อาการจะแตกต่างกันไปตามตำแหน่งที่พยาธิอาศัยอยู่
สายตาลดลง : เกิดจากพยาธิในส่วนหลังหรือส่วนหน้าของลูกตาปวด : ขึ้นอยู่กับระดับของการอักเสบตาแดง เยื่อบุตา และตาขาว กลัวแสง : พบมากในรอยโรคที่ส่วนหน้าของลูกตาเห็นจุดลอย : เกิดจากพยาธิในวุ้นตา อาการบวมรอบดวงตาและหนังตาบวมน้ำ : พบในโรคซีสติเซอร์โคซิสของเบ้าตา ภาพซ้อน (เห็นภาพซ้อน )กล้ามเนื้อนอกลูกตา ตาโปน : เนื่องจากซีสติเซอร์คัสในเบ้าตา หนังตาตก กล้ามเนื้อนอกลูกตา หรือหนังตา
เมื่อมี NCC (โรคซีสติเซอร์โคซิสของระบบประสาท) ร่วมด้วย อาจมีอาการชัก/ลมบ้าหมู โรคหลอดเลือดสมองจากสมองขาดเลือด การรู้คิดลดลง และความผิดปกติทางจิตประสาท
โรคซีสติเซอร์โคซิสของกล้ามเนื้อนอกลูกตา แสดงอาการไม่จำเพาะ เช่น บวมซ้ำ หนังตาบวมน้ำ และการเคลื่อนไหวลูกตาผิดปกติ มักถูกวินิจฉัยผิดเป็นเนื้องอกเทียมและได้รับสเตียรอยด์ 1)
อาการแสดงแตกต่างกันไปตามตำแหน่งที่พยาธิอาศัยอยู่
ส่วนหน้าของลูกตา
ซีสต์ตัวตืดในช่องหน้าลูกตา : พบได้น้อย สันนิษฐานว่าเข้าทางมุมช่องหน้าลูกตา
การอุดตันของรูม่านตา : การอุดตันของช่องหน้าลูกตา โดยซีสต์ตัวตืดอาจทำให้เกิดต้อหิน
ผลการตรวจด้วย slit-lamp : ซีสต์ตัวตืดขนาด 1.5–6 เท่าของเส้นผ่านศูนย์กลางหัวประสาทตา แสดงการเคลื่อนไหวแบบคลื่นเมื่อกระตุ้นด้วยแสง
ส่วนหลังของลูกตา
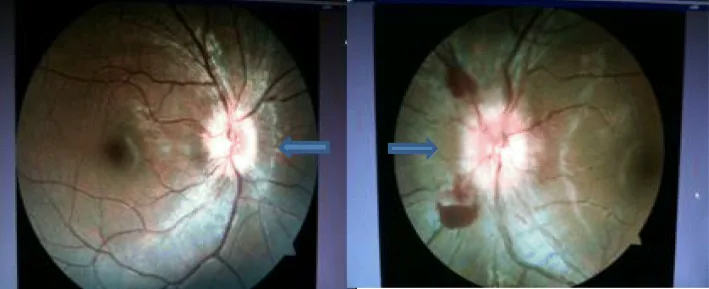
ซีสต์ตัวตืดใต้จอตา : พบบ่อยที่สุดในจตุภาคขมับด้านล่าง สันนิษฐานว่ามาผ่านหลอดเลือดแดงซิลิอารีสั้น
ซีสต์ตัวตืดในน้ำวุ้นตา : เคลื่อนผ่านจอตาจากระบบไหลเวียนคอรอยด์ เข้าสู่ช่องวุ้นตา
จอตาลอก : เกิดจอตาลอกชนิดมีน้ำใต้จอตาหรือชนิดมีรูฉีกขาดเนื่องจากการเคลื่อนที่ของซีสต์ตัวตืด
บวมของหัวประสาทตา : เนื่องจากการกดทับเส้นประสาทตา พบได้น้อย
ใต้เยื่อบุตาและเบ้าตา
ซีสต์ใต้เยื่อบุตา : พบเป็นก้อนนูนสีแดงถึงเหลือง
ตาโปนและเปลือกตาบวม : เป็นอาการของซีสต์ในเบ้าตา อาจมีอัมพาตของกล้ามเนื้อตาร่วมด้วย
กล้ามเนื้อนอกตาหนาตัว : กล้ามเนื้อเรกตัสบนพบได้บ่อยที่สุด สามารถเห็นซีสต์และหัวตัวอ่อนได้ด้วยอัลตราซาวนด์1)
หากมีอาการที่บ่งชี้ถึงรอยโรคในสมอง จำเป็นต้องตรวจระบบประสาทอย่างสมบูรณ์ อาจพบ papilledema, อัมพาตเส้นประสาทสมอง, อาการของโรคหลอดเลือดสมอง และอาการระคายเคืองเยื่อหุ้มสมอง
โรคซีสต์เกิดจากมนุษย์กินไข่ของพยาธิตัวตืด Taenia solium มีเส้นทางการติดเชื้อ 3 ทาง
การติดเชื้อจากภายนอก : เกิดจากการรับประทานอาหารหรือน้ำที่ปนเปื้อนไข่พยาธิการติดเชื้อในตัวเอง : การรับประทานไข่ที่ถูกขับออกจากพยาธิที่มีอยู่แล้วการติดเชื้อในตัวเองจากภายใน : ปล้องที่โตเต็มที่ถูกเคลื่อนย้ายจากลำไส้ไปยังกระเพาะอาหารโดยการบีบตัวแบบย้อนกลับ ทำให้ไข่ถูกปล่อยออกมา
ไข่ที่กินเข้าไปจะสูญเสียแคปซูลป้องกันเนื่องจากกรดในกระเพาะอาหาร หลังจากเจริญเป็นตัวอ่อนแล้ว จะเดินทางผ่านกระแสเลือดไปยังเนื้อเยื่อต่างๆ เช่น สมอง ตา และกล้ามเนื้อลาย
ปัจจัยเสี่ยงมีดังนี้ 1)
สภาพสุขอนามัยที่ไม่ดี : โครงสร้างพื้นฐานด้านน้ำและระบบบำบัดน้ำเสียที่ไม่เพียงพอการเลี้ยงสุกร : การปล่อยเลี้ยงในพื้นที่ระบาดการบริโภคเนื้อสัตว์ที่ปรุงไม่สุก : โดยเฉพาะเนื้อหมูประวัติการเดินทางหรืออาศัยในพื้นที่ระบาด : เอเชียตะวันออกเฉียงใต้ อินเดีย อเมริกากลางและอเมริกาใต้ แอฟริกาประวัติการติดเชื้อพยาธิในครอบครัว : ความเสี่ยงในการแพร่เชื้อภายในบ้าน
ผู้เดินทางไปยังพื้นที่ระบาดควรระวังประเด็นต่อไปนี้
ล้างมือด้วยสบู่และน้ำหลังใช้ห้องน้ำและก่อนจับต้องอาหาร (น้ำยาฆ่าเชื้อมือเพียงอย่างเดียวไม่เพียงพอ)
ล้างผักและผลไม้ด้วยน้ำที่ปลอดภัย และปอกเปลือกก่อนรับประทาน
เลือกอาหารที่ปรุงสุกอย่างดี หลีกเลี่ยงอาหารดิบหรือปรุงไม่สุก
ใช้น้ำดื่มบรรจุขวดหรือน้ำต้มสุกเท่านั้น
แม้แต่มังสวิรัติที่เคร่งครัดก็มีความเสี่ยงติดเชื้อจากน้ำหรืออาหารที่ปนเปื้อน การหลีกเลี่ยงเนื้อหมูดิบเพียงอย่างเดียวไม่เพียงพอ
Q
มังสวิรัติสามารถติดโรคพยาธิตัวตืด (cysticercosis) ได้หรือไม่?
A
เส้นทางการติดเชื้อไม่ได้จำกัดเพียงการบริโภคเนื้อหมู การบริโภคน้ำหรือผักผลไม้ที่ปนเปื้อนไข่พยาธิก็สามารถทำให้เกิดการติดเชื้อได้ ดังนั้นแม้แต่ผู้ที่รับประทานมังสวิรัติอย่างเคร่งครัดก็มีความเสี่ยงต่อการติดเชื้อในพื้นที่ที่มีการระบาด
การวินิจฉัย NCC และ OOC จำเป็นต้องใช้การตรวจทางคลินิก ทางซีรัมวิทยา และทางรังสีวิทยาร่วมกัน
การนับเม็ดเลือดสมบูรณ์ (CBC) : อาจพบเม็ดเลือดขาวสูงร่วมกับ eosinophiliaการตรวจทางซีรัมวิทยา : CDC แนะนำการตรวจ enzyme-linked immunoelectrotransfer blot (EITB) นอกจากนี้ยังมีชุดตรวจ ELISA เชิงพาณิชย์ แต่มีความไวต่ำการวิเคราะห์น้ำไขสันหลัง : ทำร่วมกับการตรวจภาพในผู้ป่วยที่มีอาการชักครั้งใหม่จาก NCC
การตรวจภาพมีประโยชน์มากที่สุดในการวินิจฉัยที่แน่นอน ลักษณะของแต่ละวิธีแสดงไว้ด้านล่าง
วิธีการ ผลการตรวจ ลักษณะ อัลตราซาวนด์ (B-scan) ซีสต์ขอบเขตชัดเจน + หัวตัวอ่อนสะท้อนเสียงสูง ราคาถูก ไม่มีรังสี มีประโยชน์ในการติดตามการรักษา ซีทีสแกน ก้อนความหนาแน่นต่ำ + บริเวณกลางความหนาแน่นสูง (หัวตัวอ่อน) ดีเยี่ยมในการตรวจหารอยโรคที่กลายเป็นปูน MRI ซีสต์สัญญาณต่ำ + ปุ่มสัญญาณสูง มีประโยชน์มากที่สุดในการประเมิน NCC ความสามารถในการตรวจพบปุ่มสูงกว่า CT
แนะนำให้ใช้อัลตราซาวนด์เป็นการประเมินเบื้องต้น การตรวจซ้ำทุก 2 สัปดาห์มีประโยชน์ในการประเมินประสิทธิภาพการรักษา1) MRI ในการศึกษา 161 รายแสดงให้เห็นว่าดีกว่า CT ในการตรวจหาปุ่ม1) เมื่อพยาธิตัวตาย อาจมีการเพิ่มความเข้มของสัญญาณแต่ไม่สามารถยืนยันปุ่มได้
โรคพยาธิตัวตืดในเบ้าตา : กล้ามเนื้อเบ้าตา อักเสบไม่ทราบสาเหตุ, โรคเส้นประสาทตา ถูกกดจากเนื้องอก/การแพร่กระจาย, ฝีในกล้ามเนื้อ, ก้อนเลือด, ถุงน้ำไฮดาติดNCC : รอยโรคของระบบประสาทส่วนกลาง เช่น ฝี เนื้องอกโรคพยาธิตัวตืดในลูกตา : มีรายงานผู้ป่วยเด็กอายุ 4 ปี ที่มีภาพถ่ายคล้ายเรติโนบลาสโตมา หลังผ่าตัดนำออกพบว่าเป็นโรคพยาธิตัวตืด ควรนำมาแยกโรคในก้อนเนื้อในลูกตาเด็ก
การรักษามาตรฐานสำหรับโรคพยาธิตัวตืดในเบ้าตา และ NCC มีดังนี้:
อัลเบนดาโซล : 15 มก./กก. รับประทานนาน 4 สัปดาห์ มีประสิทธิภาพดีกว่าแพรซิควอนเทล โดยเฉพาะในพยาธิตัวตืดใต้เยื่อหุ้มสมองขนาดใหญ่คอร์ติโคสเตียรอยด์ หากไม่สามารถยืนยันหัวพยาธิหรือ ELISA เป็นลบ : แนะนำให้รับประทานสเตียรอยด์ เพียงอย่างเดียวกรณีกลับเป็นซ้ำ : ให้ยา albendazole และสเตียรอยด์ ซ้ำ
ทำการผ่าตัดตามตำแหน่งที่พยาธิอาศัยอยู่
ถุงพยาธิใต้เยื่อบุตา หรือเปลือกตา : แนะนำให้ผ่าตัดเอาออกซีสต์ในน้ำวุ้นตา และใต้จอประสาทตา : ควรพิจารณาการผ่าตัดน้ำวุ้นตา (vitrectomy) ก่อนเริ่มการรักษาด้วยยา เนื่องจากการตายของซีสต์จะทำให้สารภายในซีสต์ถูกปล่อยออกมา ซึ่งนำไปสู่ภาวะน้ำวุ้นตา อักเสบรุนแรง PVR ต้อหิน และต้อกระจก ซีสต์ตัวตืดในส่วนหน้าของลูกตา : ทำการเจาะช่องหน้าม่านตา หรือนำออกด้วยคีมจับแคปซูลกรณี NCC ร่วมกับภาวะโพรงสมองคั่งน้ำ : ทำการผ่าตัดเอาออกและให้ยาเคมีบำบัดหลังการใส่ท่อระบายน้ำในโพรงสมองไปยังช่องท้อง (VP shunt)การจี้ด้วยเลเซอร์ : ไม่แนะนำสำหรับซีสต์พยาธิตัวตืดใต้จอประสาทตา หรือในวุ้นตา เนื่องจากเสี่ยงต่อการเกิดปฏิกิริยาอักเสบรุนแรง
Q
ไม่สามารถให้ยาโดยตรงกับซีสต์เซอร์คัสในน้ำวุ้นตาได้หรือ?
A
หากซีสต์เซอร์คัสตายจากยา เนื้อหาของซีสต์จะถูกปล่อยเข้าสู่ช่องวุ้นตา ทำให้เกิดปฏิกิริยาการอักเสบรุนแรง เนื่องจากความเสี่ยงต่อ PVR ต้อหิน ต้อกระจก และลูกตาฝ่อ จำเป็นต้องผ่าตัดนำออกโดยการตัดน้ำวุ้นตา ก่อน ดูรายละเอียดในหัวข้อ “การรักษามาตรฐาน”
เมื่อมนุษย์กลืนไข่ของพยาธิตัวตืดมีอาวุธ แคปซูลป้องกันของไข่จะละลายโดยกรดในกระเพาะ ตัวอ่อนที่ถูกปล่อยออกมาจะผ่านผนังลำไส้และเดินทางผ่านกระแสเลือดไปยังเนื้อเยื่อทั่วร่างกาย ในบริเวณดวงตา เชื่อกันว่ามาถึงส่วนหลังผ่านทางหลอดเลือดแดงซิลิอารีสั้น
การดำเนินไปหลังการติดเชื้อซีสต์เซอร์คัสแบ่งออกเป็นสามระยะ1)
ระยะตุ่มน้ำ : ซีสต์เซอร์คัสยังมีชีวิตอยู่และมองเห็นสโคเล็กซ์ได้ชัดเจน ปฏิกิริยาการอักเสบรอบข้างมีน้อยหรือไม่มีเลยระยะถุงน้ำคอลลอยด์ (colloid vesicular stage) : ตัวอ่อนเริ่มตายและความสมบูรณ์ของผนังซีสต์สูญเสียไป การปล่อยสารพิษทำให้เกิดการเปลี่ยนแปลงการอักเสบในเนื้อเยื่อรอบข้างระยะปมแคลเซียม (calcified nodular stage) : ซากของตัวอ่อนถูกดูดซึมหรือกลายเป็นปูนก่อตัวเป็นปม.
ในส่วนหลังของตา ตัวอ่อนพยาธิตัวตืดจะเคลื่อนที่จากระบบไหลเวียนเลือดคอรอยด์ ผ่านจอประสาทตา ไปยังช่องว่างน้ำวุ้นตา ในกระบวนการนี้ อาจเกิดการฉีกขาดของจอประสาทตา ซึ่งนำไปสู่จอประสาทตาลอก ชนิดมีรอยฉีกขาด จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา เกิดจากปฏิกิริยาการอักเสบที่มาพร้อมกับการมีตัวอ่อนพยาธิตัวตืด
เส้นทางการเข้าสู่ช่องหน้าม่านตา ยังคงเป็นที่ถกเถียงกันอยู่ แต่มีทฤษฎีที่ว่ามันผ่านทางมุมของช่องหน้าม่านตา
ปฏิกิริยาการอักเสบเมื่อปรสิตตายเป็นสาเหตุหลักของภาวะแทรกซ้อนทางตา และการควบคุมปฏิกิริยานี้เป็นหัวใจสำคัญของกลยุทธ์การรักษา.
Soman และคณะ (2021) รายงานผู้ป่วยหญิงอายุ 25 ปีที่มีพยาธิตัวตืดในกล้ามเนื้อเรกตัสซุพีเรียร์ซ้าย ซึ่งได้รับการรักษาแบบประคับประคองเป็นเวลา 2 ปีในฐานะเซลลูไลติสซ้ำ พบซีสต์และสโคเล็กซ์ด้วยอัลตราซาวนด์ชนิด B-scan และยืนยันการวินิจฉัยด้วย MRI การให้ albendazole 15 มก./กก. เป็นเวลา 4 สัปดาห์ทำให้อาการทุเลาลงอย่างสมบูรณ์ ไม่พบภาวะแทรกซ้อนของ NCC1) .
เมื่อมีพยาธิตัวตืดในส่วนหลังของลูกตา อาจเกิดภาวะแทรกซ้อนดังต่อไปนี้
จอประสาทตาลอก เลือดออกในจอประสาทตา : เนื่องจากการบาดเจ็บของหลอดเลือดจอประสาทตา จอประสาทตา และวุ้นตา เจริญผิดปกติ (PVR )ต้อหินทุติยภูมิ
การพยากรณ์โรคดีที่สุดในผู้ป่วยที่เริ่มการรักษาตั้งแต่เนิ่นๆ และผลการตรวจภาพเป็นปกติหลังการติดเชื้อครั้งแรก
ในผู้ป่วยที่มีอาการชักจาก NCC อัตราการกลับเป็นซ้ำของอาการชักสูงถึง 49% ใน 4 ปี และ 68% ใน 6 ปี มักจำเป็นต้องจัดการด้วยยาต้านโรคลมชัก ในระยะยาว
ในบางรัฐ (สหรัฐอเมริกา) โรคพยาธิตัวตืดต้องรายงานต่อกรมอนามัย
Soman N, Khandelwal R, Maheshwari S. Case of Orbital Cysticercosis Presenting as Recurrent Cellulitis Diagnosed on Multi-Modality Imaging. Cureus. 2021;13(9):e18242.
Pujari A, Bhaskaran K, Modaboyina S, Das D, Saluja G, Samdani A, et al. Cysticercosis in ophthalmology. Surv Ophthalmol. 2022;67(2):544-569. PMID: 34339720.
Bajaj MS , Pushker N. Optic nerve cysticercosis. Clin Exp Ophthalmol. 2002;30(2):140-3. PMID: 11886420.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต