直接浸潤所致表現

多發性骨髓瘤的眼部症狀
一目瞭然的要點
Section titled “一目瞭然的要點”1. 多發性骨髓瘤的眼部症狀
Section titled “1. 多發性骨髓瘤的眼部症狀”多發性骨髓瘤(MM)是一種漿細胞失控增生產生免疫球蛋白(Ig)的惡性疾病。約占血液系統惡性腫瘤的10%,診斷時中位年齡為65至70歲。多見於50歲以上男性。
MM是一種全身性疾病,可表現為眼瞼、虹膜、角膜、視網膜、視神經和腦部等多種眼部症狀。眼部症狀的主要機制有兩種。
- 直接浸潤:漿細胞瘤腫塊對眼內及眼周結構的壓迫和破壞。
- 高黏滯度:異常免疫球蛋白增加導致血液黏稠度升高。引起視網膜血管血流停滯和阻塞。
神經眼科表現最常見,約50%的MM患者出現。眼眶浸潤可能是MM的早期表現,因此眼科醫師可能成為發現全身疾病的線索。現代治療下中位存活期約7-8年,但合併高黏滯症候群的病例存活期縮短至約3.6年。
神經眼科表現是MM最常見的眼部併發症,約50%的患者出現。眼眶浸潤可能是MM的首發症狀,因此對於原因不明的眼部症狀,全身檢查很重要。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”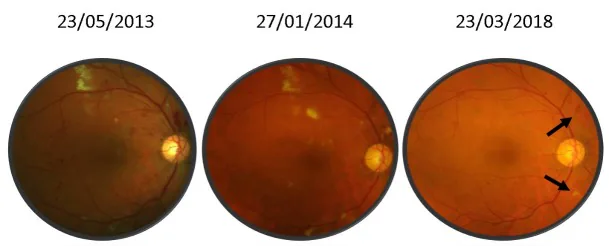
許多患者在早期無症狀,即使無症狀也可能潛藏許多眼部併發症。當出現症狀時,以下情況較為常見。
- 複視:由外展神經或動眼神經損傷導致的眼球運動障礙引起。
- 眼痛或壓迫感:由眶內腫塊或骨破壞引起的疼痛。
- 眼瞼下垂:由動眼神經損傷引起。
- 眼球突出(proptosis):因眼眶內腫瘤導致眼球向前移位。
- 視力下降:由視神經受壓/浸潤或視網膜缺血引起。
- 視物模糊:由玻璃體出血或黃斑部視網膜水腫引起。
- 視野異常:如黃斑部出血導致的中心暗點。
眼部症狀可分為直接浸潤和血液高黏滯度兩類,便於理解。
高黏滯度相關表現
雙眼受累、視網膜靜脈擴張和迂曲(香腸樣變化)、以及多發性點狀和火焰狀出血散在分布是特徵性表現。在進展期,可能出現視神經盤腫脹和漿液性視網膜剝離。與糖尿病視網膜病變(伴有硬性滲出)和高血壓視網膜病變(以線狀出血為主)的鑑別很重要。
3. 原因與風險因素
Section titled “3. 原因與風險因素”MM的根本原因是漿細胞的失控增殖,以下兩種機制導致眼部症狀。
- 直接浸潤:漿細胞瘤腫塊壓迫並破壞周圍結構。
- 高黏稠度:異常免疫球蛋白增加導致血液黏稠度升高。當血液黏稠度超過4釐泊時,可能發生眼內血栓事件。
MM發病的危險因子包括電離輻射、苯和除草劑暴露。此外,存在前驅狀態MGUS(意義未明的單株丙種球蛋白病),每年約1%進展為MM。
全身症狀包括貧血、腰痛、蛋白尿三大症狀,以及高鈣血症、腎功能障礙、易感染性、骨溶解和病理性骨折。
眼眶浸潤可作為多發性骨髓瘤的首發症狀,眼科診斷有時可發現全身性疾病。對於提示全身性疾病的眼部表現,如雙眼視網膜變化或眼球突出,應積極考慮與血液科協作。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”- 眼底檢查和眼底照相:檢測多發性骨髓瘤的特徵性表現,如視網膜出血、靜脈擴張和視乳頭水腫。
- 螢光素眼底血管造影(FA):定性診斷毛細血管閉塞所致的無灌注區、染料流入延遲和灌注障礙。還可確認視網膜靜脈擴張和周邊血管滲漏。
MM的診斷主要由血液科負責,但眼科醫師了解基本檢查體系也很重要。
- 尿液檢查:本-周蛋白的有無對診斷很重要。進行24小時尿液收集的尿蛋白電泳(UPEP)和免疫固定法。
- 血液檢查:檢測紅血球增多、M蛋白和高γ球蛋白血症。全血細胞計數、周邊血液抹片和基礎代謝面板。
- 血清蛋白電泳(SPEP)和免疫固定法:檢測異常免疫球蛋白的M蛋白。
- 骨髓活檢:確認漿細胞的異常增殖。對確診必不可少。
- 骨骼系統檢查:透過X光檢查全身骨骼的溶骨性病變。
MM的診斷採用以下發現。
| 標準項目 | 閾值/內容 |
|---|---|
| 骨髓克隆性漿細胞 | ≥10%(或切片證實的漿細胞瘤) |
| 標的器官損害(CRAB標準) | Ca >11.5 mg/dL、Cr >2 mg/dL、Hb <10 g/dL、溶骨性病變 |
| 超高風險(無標的器官損害) | 克隆性漿細胞≥60% |
- 全身性疾病的鑑別:冒煙型骨髓瘤、MGUS、POEMS症候群、孤立性漿細胞瘤、漿細胞白血病、AL類澱粉沉積症。
- 眼底出血的鑑別:需與糖尿病視網膜病變(伴有棉絮狀白斑和硬性白斑)和高血壓視網膜病變(以線狀出血為主)區分。雙眼發病和香腸樣靜脈變化提示MM。
5. 標準治療方法
Section titled “5. 標準治療方法”MM的治療主要由血液科負責,但與眼科醫師的協作很重要。
- 化療:傳統上使用美法侖。目前,聯合類固醇和造血幹細胞移植是標準方案。
- 分子標靶藥物:使用硼替佐米(蛋白酶體抑制劑)、沙利竇邁(具有抗血管生成作用)和來那度胺(沙利竇邁衍生物,副作用減少)。
- 主要藥物組合範例:
- 來那度胺 + 低劑量地塞米松
- 硼替佐米 + 地塞米松
- 硼替佐米 + 沙利度胺 + 地塞米松
- 長春新鹼 + 多柔比星 + 地塞米松
- 非高風險患者: 美法侖 + 潑尼松 + 沙利度胺治療12個療程後觀察。
- 高風險患者:在非烷化劑為基礎的誘導治療2-4個療程後,評估骨髓移植的適應性。
- 無症狀MM:可能不需要積極治療。
- 血漿置換(血液淨化):用於高黏滯血症候群。
- 其他支持療法:也需要針對高鈣血症、骨骼疾病和感染的預防性治療。
全身性化療難以到達眼部局部,因此可能需要併用眼科治療。
眼眶及眼內放射治療的劑量標準如下所示。
| 目標病變 | 放射劑量 |
|---|---|
| 眼眶浸潤 | 20–40 Gy |
| 虹膜浸潤、白血病視網膜病變、續發性青光眼 | 2.5 Gy × 5天 |
| 視神經浸潤導致的視力下降 | 7–20 Gray(大範圍照射) |
- 結膜細胞浸潤:全身化療有效。
- 視網膜無血管區/視網膜缺血:進行散瞳下播散性雷射光凝術,以預防視網膜新生血管和玻璃體出血。
- 抗血小板治療/抗凝治療:當存在視網膜靜脈擴張、迂曲或CRVO樣表現時考慮使用。
- 玻璃體手術:當玻璃體出血不能自行吸收時進行。
- 共同管理:懷疑MM的眼科醫師應轉診至血液科醫師。眼科醫師定期評估眼部症狀並與內科醫師密切溝通非常重要。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”漿細胞與免疫球蛋白異常
Section titled “漿細胞與免疫球蛋白異常”漿細胞由B淋巴球分化而來,產生免疫球蛋白。免疫球蛋白由兩條重鏈(IgG、IgM、IgA、IgE、IgD)和兩條輕鏈(κ或λ)組成。在多發性骨髓瘤中,通常IgG或IgA水平升高。
隨著疾病進展,輕鏈相對於重鏈過度產生。通過監測κ/λ比值可以評估疾病嚴重程度。
細胞遺傳學異常
Section titled “細胞遺傳學異常”以下遺傳異常的組合約佔多發性骨髓瘤病例的90%。
- 細胞週期蛋白D1(11q13)、細胞週期蛋白D3(6q21)和maf-B(20q11)的活化。
- 免疫球蛋白重鏈基因座(第14號染色體)的轉位。
- BCL-2過度表現導致凋亡率降低。
眼部症狀的兩大機轉
Section titled “眼部症狀的兩大機轉”- 直接浸潤:腫瘤形成壓迫並破壞周圍結構。導致眼眶骨破壞引起的眼球突出、神經壓迫引起的複視和視力下降。
- 高黏滯度:根據泊肅葉定律,血管內血流阻力隨黏滯度成比例增加。當血液黏滯度超過4釐泊時,可能發生眼內血栓事件。血清黏滯度增高和病理性蛋白引起的血管內皮細胞損傷是眼底病變的主要原因。
7. 參考文獻
Section titled “7. 參考文獻”- Ripa M, Schipa C, Aceto P, Shah NA. Exploring the ocular involvement in multiple myeloma: a comprehensive review of 70-year clinical studies. Int Ophthalmol. 2025;45(1):89. PMID: 40085267
- Chin KJ, Kempin S, Milman T, Finger PT. Ocular manifestations of multiple myeloma: three cases and a review of the literature. Optometry. 2011;82(4):224-230. PMID: 21193351
- Kuo HH, Shen EP. Hyperviscosity retinopathy as the initial presentation of aggressive multiple myeloma. Tzu Chi Med J. 2020;32(4):401-403. PMID: 33163389
- Tandlich MA, Williamson K. Bilateral Central Retinal Vein Occlusion as a First Presentation of Multiple Myeloma: A Case Report. Clin Pract Cases Emerg Med. 2022;6(3):232-235. PMID: 36049195
- Wang SSY, Lee MB, George A, et al. Five cases of orbital extramedullary plasmacytoma: diagnosis and management of an aggressive malignancy. Orbit. 2019;38(3):218-225. PMID: 29985709
- Debureaux PE, Harel S, Parquet N, et al. Prognosis of hyperviscosity syndrome in newly diagnosed multiple myeloma in modern-era therapy: A real-life study. Front Immunol. 2022;13:1069360. PMID: 36569885
