Paso 1: Prepare la corrección visual
Realice la revisión usando sus gafas o lentes de contacto habituales. Hacerlo a simple vista puede mezclar dificultades para ver debido a errores de refracción, impidiendo una evaluación precisa.

Entre los métodos de autoexamen para detectar la pérdida de visión, el más importante es revisar cada ojo individualmente (examen monocular).
En la visión binocular diaria (ver con ambos ojos abiertos), el ojo mejor compensa al peor. Por lo tanto, las enfermedades que progresan unilateralmente a menudo no se notan, lo que retrasa la consulta. El glaucoma, la degeneración macular asociada a la edad y el desprendimiento de retina a menudo comienzan y progresan en un ojo, y son fácilmente pasados por alto debido al efecto compensatorio de la visión binocular.
Según un estudio de encuesta completa sobre las causas de nuevas certificaciones de discapacidad visual en Japón (Morizane 2019), el glaucoma, la retinopatía diabética y la degeneración macular asociada a la edad son las principales causas de ceguera adquirida1). Todas ellas tienen pocos síntomas subjetivos en las etapas temprana a media, y la detección temprana mediante autoexámenes y revisiones oftalmológicas regulares es clave para preservar la función visual.
El Estudio Tajimi (Iwase 2004) informó que la prevalencia de glaucoma primario de ángulo abierto en personas japonesas de 40 años o más es de aproximadamente el 5%2). De estos, el glaucoma de tensión normal representa aproximadamente el 72%, y los defectos del campo visual progresan incluso cuando la presión intraocular está dentro del rango normal estadístico2). La mayoría de los afectados permanecen sin diagnosticar ni tratar, y son necesarios exámenes regulares que incluyan evaluación del nervio óptico y del campo visual, no solo la medición de la presión intraocular.
Es recomendable adquirir el hábito de hacerlo aproximadamente una vez por semana. Por ejemplo, es más fácil mantenerlo si se acostumbra a revisar cada ojo al mirar un calendario o antes de acostarse. Para los mayores de 40 años, también se recomienda un examen ocular anual3). Si hay antecedentes familiares de glaucoma o degeneración macular asociada a la edad, considere autoexámenes más frecuentes y visitas al oftalmólogo más tempranas.
La revisión de un ojo se puede realizar sin equipo especial. Siga estos 4 pasos.
Paso 1: Prepare la corrección visual
Realice la revisión usando sus gafas o lentes de contacto habituales. Hacerlo a simple vista puede mezclar dificultades para ver debido a errores de refracción, impidiendo una evaluación precisa.
Paso 2: Cubra suavemente un ojo
Cubra suavemente un ojo con la palma de la mano. Tenga cuidado de no presionar el globo ocular. Revise cada ojo alternativamente.
Paso 3: Revise la visión de lejos y de cerca
Lejos: Verifique el texto en una pantalla de TV, calendario o reloj de pared con cada ojo individualmente. Cerca: Verifique el texto en un libro o teléfono inteligente con cada ojo individualmente.
Paso 4: Evalúe las diferencias entre los ojos
Verifique si hay diferencias obvias en agudeza visual, campo visual o distorsión entre los ojos izquierdo y derecho. Preste atención a cambios como “el texto parece faltar cuando se ve con un ojo”, “las líneas rectas se ven distorsionadas” o “el borde del campo visual está oscuro”.
Se recomienda revisar con su corrección habitual (usando gafas o lentes de contacto). Revisar a simple vista no permite distinguir entre la dificultad para ver debida a errores refractivos (miopía, hipermetropía, astigmatismo) y la debida a enfermedades oculares. Al revisar con visión corregida, se puede evaluar la diferencia entre los ojos basándose en la visión real.
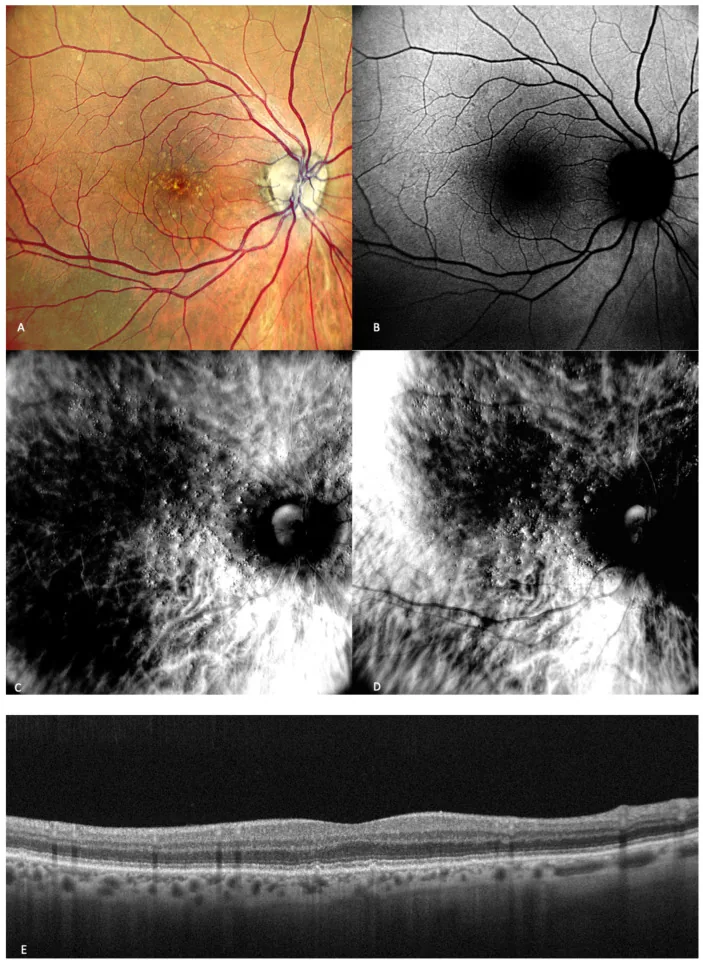
La rejilla de Amsler es una herramienta de autoevaluación estandarizada que consiste en líneas de cuadrícula y un punto central. Se utiliza para detectar anomalías en la mácula (la parte central de la retina).
| Hallazgo en Amsler | Condición sospechada | Guía de acción |
|---|---|---|
| Todas las líneas de la cuadrícula se ven rectas | Posible normalidad | Continuar con controles regulares |
| Las líneas cerca del centro se ven onduladas o distorsionadas | Posible enfermedad macular (p. ej., degeneración macular relacionada con la edad, membrana epirretiniana)4) | Consultar a un oftalmólogo en pocos días |
| Un punto oscuro (área ciega) en el centro | Posible lesión macular | Consultar a un oftalmólogo pronto |
| Parte de la cuadrícula falta o no se ve | Posible enfermedad retiniana o glaucoma | Consultar a un oftalmólogo pronto |
| Las líneas se ven borrosas o nubladas | Posible catarata o error refractivo | Realizarse un examen ocular completo |
Una revisión sistemática de la rejilla de Amsler para el cribado de la degeneración macular asociada a la edad (DMAE) (Faes 2014) informó una sensibilidad de aproximadamente el 70% para la detección de metamorfopsia dentro de los 5 grados centrales 4). Aunque es útil para detectar metamorfopsia (visión distorsionada), pueden ocurrir falsos negativos en lesiones pequeñas o DMAE atípica 5).
La rejilla de Amsler no es perfecta, y es importante tener en cuenta que un resultado negativo no descarta problemas 5). Especialmente en personas de alto riesgo (antecedentes familiares de DMAE, antecedentes de drusas, etc.), es importante combinarla con exámenes oculares regulares.
Para la evaluación cuantitativa de la metamorfopsia, las M-CHARTS (gráficos de cuantificación de metamorfopsia) son útiles, permitiendo medir objetivamente la metamorfopsia en la membrana epirretiniana, el agujero macular y la degeneración macular asociada a la edad 6).
A menudo se distribuyen en las consultas de oftalmología. También hay plantillas imprimibles disponibles en los sitios web oficiales de la Asociación Japonesa de Oftalmólogos, las sociedades de oftalmología y los sitios de concienciación sobre enfermedades oculares. Algunas aplicaciones para teléfonos inteligentes incluyen rejillas de Amsler para el autocontrol. Sin embargo, dado que la resolución y el tamaño de la pantalla pueden afectar la precisión de la prueba, es preferible utilizar una gráfica estándar impresa en papel.
A continuación se muestran las principales enfermedades oculares que pueden detectarse mediante la comprobación monocular y la rejilla de Amsler.
| Síntomas/Hallazgos | Enfermedad principal sospechada | Urgencia |
|---|---|---|
| Visión borrosa (nublada) / deslumbramiento | Catarata | Baja (revisión periódica) |
| Defecto del campo visual (gradual) | Glaucoma 2) | Moderada (visita temprana) |
| El centro se ve distorsionado u oscuro | Degeneración macular asociada a la edad, membrana epirretiniana4) | Moderada (visita temprana) |
| Aumento repentino de moscas volantes | Desprendimiento vítreo posterior, desgarro retiniano | Moderada a alta (visita temprana o el mismo día) |
| Sombra tipo cortina o defecto del campo visual | Desprendimiento de retina | Alta (visita el mismo día) |
| Pérdida repentina de la visión | Oclusión de la arteria central de la retina, neuropatía óptica isquémica, etc. | Alta (visita el mismo día) |
| Pérdida de visión + moscas volantes (pacientes diabéticos) | Retinopatía diabética, hemorragia vítrea7) | Moderada a alta |
| Miopía fuerte con defectos del campo visual | Glaucoma miópico / degeneración macular miópica8) | Moderado (visita temprana recomendada) |
Catarata: Causa más frecuente de pérdida de visión en mayores de 50 años. La opacidad del cristalino se percibe como visión borrosa o deslumbramiento. A menudo bilateral pero puede tener asimetría.
Glaucoma: Los defectos del campo visual progresan gradualmente. La visión central se conserva hasta etapas tardías, por lo que sin una prueba monocular el diagnóstico se retrasa2). Alrededor del 72% de los glaucomas en japoneses son de tensión normal, que puede aparecer y progresar incluso con presión ocular normal.
Degeneración macular asociada a la edad: Los síntomas principales son metamorfopsia (las líneas rectas se ven onduladas) y escotoma central. A menudo unilateral, lo que dificulta notar la metamorfopsia con visión binocular4). La rejilla de Amsler es eficaz para la detección temprana.
Retinopatía diabética: Los exámenes de fondo de ojo regulares son esenciales para pacientes diabéticos7). Inicialmente asintomática; cuando se nota la pérdida de visión, la enfermedad suele estar avanzada.
Desprendimiento de retina: Los síntomas típicos incluyen aumento repentino de moscas volantes, fotopsias (destellos de luz), sombra tipo cortina y defecto del campo visual. Puede requerir cirugía de emergencia; es necesaria una consulta el mismo día.
A continuación se presentan los criterios para decidir cuándo buscar atención médica según los resultados del autoexamen.
| Nivel de urgencia | Ejemplos de síntomas y hallazgos | Acción recomendada |
|---|---|---|
| Consulta el mismo día | Pérdida repentina de visión, sombra tipo cortina, aumento rápido de moscas volantes, fotopsia, dolor ocular intenso | Acudir a urgencias oftalmológicas o consulta especializada el mismo día |
| Consulta temprana (en pocos días) | Diferencia de visión entre ambos ojos, distorsión o área faltante en la rejilla de Amsler, empeoramiento de visión borrosa crónica o deslumbramiento | Acudir al oftalmólogo en pocos días |
| Consulta regular (planificada) | Sin síntomas subjetivos pero mayor de 40 años, factores de riesgo o antecedentes familiares | Examen ocular al menos una vez al año1)2) |
Incluso sin dolor, una diferencia en la agudeza visual o el campo visual entre los ojos es una señal importante. El glaucoma, la degeneración macular asociada a la edad y las enfermedades de la retina progresan sin dolor. Si nota una diferencia entre los ojos, recomendamos encarecidamente consultar a un oftalmólogo en unos días. No asuma que “sin dolor no hay problema”: la detección temprana está directamente relacionada con mejores resultados del tratamiento.
La importancia de la revisión monocular se deriva del mecanismo compensatorio neurofisiológico de la visión binocular.
El sistema visual humano integra la información de ambos ojos en el cerebro (corteza visual primaria y superior). Incluso si la agudeza visual o el campo visual de un ojo disminuye, la entrada del otro ojo compensa, por lo que las anomalías monoculares leves a moderadas a menudo pasan desapercibidas durante la visión binocular diaria.
Esta compensación conduce a una falta de detección especialmente en las siguientes situaciones:
Según el Estudio Tajimi, aproximadamente el 72% del glaucoma en japoneses es glaucoma de presión normal (progresión incluso con presión intraocular ≤21 mmHg)1). La detección es difícil solo con la medición de la presión intraocular; se necesitan exámenes regulares que combinen la observación del disco óptico, la evaluación de la capa de fibras nerviosas de la retina con OCT y las pruebas de campo visual. Incluso si la presión intraocular es normal, los defectos del campo visual progresan, lo que lleva a una falsa sensación de seguridad de que “la presión es normal, así que no hay problema”. La revisión monocular regular para notar diferencias o cambios en el campo visual entre los ojos puede desencadenar una visita al médico.
La AMD exudativa generalmente comienza en un ojo, y el ojo afectado puede preceder al ojo contralateral. Dado que ambos ojos rara vez se desarrollan simultáneamente, se recomienda la revisión monocular con la rejilla de Amsler para detectar tempranamente metamorfopsia o escotoma en un ojo3).
Se está avanzando en el desarrollo y validación de una aplicación de prueba de agudeza visual (Peek Acuity) mediante teléfonos inteligentes. Se ha informado su utilidad como herramienta de detección oftalmológica en áreas rurales o con recursos médicos limitados, y la validación clínica muestra una buena correlación con los métodos convencionales6). Sin embargo, es difícil controlar la resolución, el brillo y la distancia de medición de la pantalla del teléfono inteligente, y la precisión es inferior a las pruebas en instalaciones. La recomendación actual es utilizarlo solo como herramienta de referencia complementaria.
ForeseeHome es un dispositivo de monitoreo visual en el hogar para pacientes con degeneración macular asociada a la edad. En el ECA del estudio HOME (Chew 2014), el grupo que usó ForeseeHome detectó la conversión a AMD exudativa más temprano y suprimió significativamente la pérdida de visión en comparación con el monitoreo ambulatorio convencional7). Está aprobado por la FDA y continúa la investigación para su adopción en Japón.
El diagnóstico automatizado de imágenes de fondo de ojo mediante aprendizaje profundo está avanzando rápidamente hacia la fase práctica. En un estudio de Google de 2016 realizado por Gulshan, se demostró que una red neuronal convolucional profunda puede detectar la retinopatía diabética con una sensibilidad y especificidad iguales o superiores a las de los oftalmólogos 8). En el futuro, se espera que se implementen sistemas simples de fotografía de fondo de ojo combinados con cámaras de teléfonos inteligentes y el autoexamen mediante interpretación de IA.
La Asociación Japonesa de Oftalmólogos lleva a cabo actividades de concienciación centradas en el “Día del Cuidado de los Ojos” (10 de octubre), recomendando exámenes oculares periódicos para personas mayores de 40 años 9). Para fomentar las visitas al oftalmólogo incluso cuando los pacientes no son conscientes de la pérdida de visión, es esencial la educación continua del paciente y las actividades de concienciación social.