Passo 1: Prepare a condição de correção
Realize a verificação usando os óculos ou lentes de contato que você usa normalmente. Se fizer sem correção, a dificuldade de enxergar devido a erros refrativos se misturará, impedindo uma avaliação precisa.

Entre os métodos de autoexame para perceber a baixa visão, o mais importante é a verificação de cada olho separadamente (exame monocular).
Na visão binocular diária (visão com ambos os olhos abertos), o olho melhor compensa o pior. Assim, os sintomas de doenças que progridem unilateralmente são difíceis de perceber, causando atraso na consulta. Glaucoma, degeneração macular relacionada à idade e descolamento de retina frequentemente começam e progridem em um olho, sendo facilmente negligenciados pelo efeito de compensação da visão binocular.
De acordo com um estudo de vigilância das causas de nova deficiência visual no Japão (Morizane 2019), glaucoma, retinopatia diabética e degeneração macular relacionada à idade são as principais causas de cegueira na meia-idade 1). Todas apresentam poucos sintomas subjetivos nos estágios iniciais a intermediários, e a detecção precoce por autoexame e exames oftalmológicos regulares é a chave para preservar a função visual.
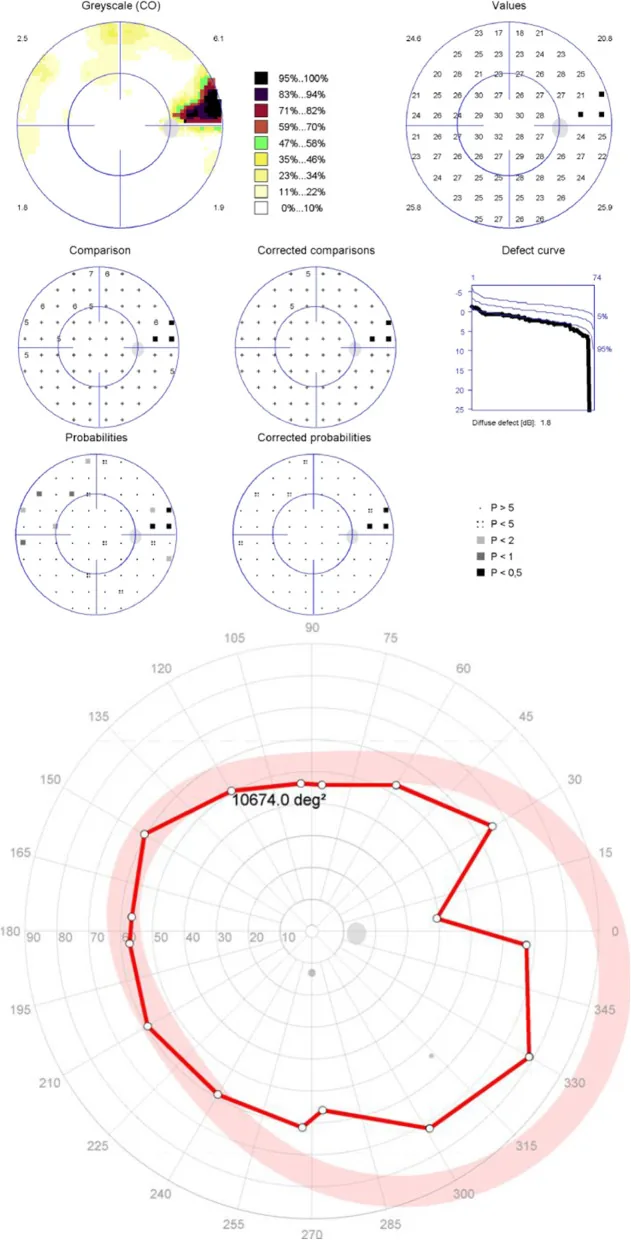
O Estudo Tajimi (Iwase 2004) relatou que a prevalência de glaucoma primário de ângulo aberto em maiores de 40 anos no Japão é de cerca de 5% 2). Destes, cerca de 72% são glaucoma de pressão normal, onde os defeitos de campo visual progridem mesmo com pressão intraocular dentro da faixa normal estatisticamente 2). A maioria dos afetados não consulta e não é diagnosticada, sendo necessário exames regulares que incluam avaliação do nervo óptico e campo visual, não apenas medição da pressão intraocular.
Recomenda-se criar o hábito de fazê-lo cerca de uma vez por semana. Por exemplo, verificar cada olho ao olhar para o calendário ou antes de dormir facilita a continuidade. Para maiores de 40 anos, também é recomendado um check-up oftalmológico anual 3). Se houver histórico familiar de glaucoma ou degeneração macular relacionada à idade, considere autoexame mais frequente e consulta oftalmológica mais precoce.
A verificação de cada olho pode ser feita sem equipamentos especiais. Siga os 4 passos abaixo.
Passo 1: Prepare a condição de correção
Realize a verificação usando os óculos ou lentes de contato que você usa normalmente. Se fizer sem correção, a dificuldade de enxergar devido a erros refrativos se misturará, impedindo uma avaliação precisa.
Passo 2: Cubra um olho suavemente
Cubra um olho suavemente com a palma da mão. Cuidado para não pressionar o globo ocular. Verifique cada olho alternadamente.
Passo 3: Verifique a visão de longe e de perto
Longe: Verifique os caracteres na tela da TV, calendário e relógio de parede com cada olho. Perto: Verifique os caracteres em um livro ou smartphone com cada olho.
Passo 4: Avalie a diferença entre os olhos
Verifique se há diferença clara na acuidade visual, campo visual ou distorção entre os olhos. Preste atenção a mudanças como “letras faltando ao olhar com um olho”, “linhas retas tortas” ou “escurecimento nas bordas do campo visual”.
Recomenda-se realizar o exame com a correção visual habitual (uso de óculos ou lentes de contato). Se examinar sem correção, não é possível distinguir entre a dificuldade de enxergar devido a erros refrativos (miopia, hipermetropia, astigmatismo) e a dificuldade devido a doenças oculares. Verificando a acuidade visual corrigida, é possível avaliar a diferença entre os olhos com base na visão real.
A Grade de Amsler é uma ferramenta de autoexame padronizada composta por linhas de grade e um ponto central. É usada para detectar anormalidades na mácula (parte central da retina).
| Achado na Grade de Amsler | Condição suspeita | Guia de conduta |
|---|---|---|
| Todas as linhas da grade parecem retas | Possibilidade normal | Continuar o exame regularmente |
| Linhas próximas ao centro onduladas ou distorcidas | Possibilidade de doença macular (como degeneração macular relacionada à idade, membrana epirretiniana)4) | Consultar um oftalmologista em poucos dias |
| Presença de ponto cego (área invisível) no centro | Possibilidade de lesão macular | Consultar um oftalmologista precocemente |
| Parte da grade está faltando e não é visível | Possibilidade de doença retiniana ou glaucoma | Consultar um oftalmologista precocemente |
| Linhas borradas ou embaçadas | Possibilidade de catarata ou erro refrativo | Exame detalhado com oftalmologista |
Em uma revisão sistemática da Grade de Amsler para triagem de degeneração macular relacionada à idade (DMRI) (Faes 2014), foi relatada uma sensibilidade de aproximadamente 70% para detecção de metamorfopsia dentro de 5 graus centrais 4). Embora útil para detectar metamorfopsia (visão distorcida), podem ocorrer falsos negativos em lesões pequenas ou DMRI atípica 5).
A Grade de Amsler não é uma ferramenta perfeita, e é importante notar que “negativo não significa ausência de problema” 5). Especialmente em indivíduos de alto risco (histórico familiar de DMRI, histórico de drusas, etc.), é importante combiná-la com consultas oftalmológicas regulares.
Para avaliação quantitativa da metamorfopsia, os M-CHARTS (gráficos quantitativos de metamorfopsia) são úteis, podendo medir objetivamente a quantidade de metamorfopsia em membrana epirretiniana, buraco macular e DMRI 6).
Geralmente é distribuída em consultórios oftalmológicos. Além disso, modelos para impressão estão disponíveis nos sites oficiais da Associação Japonesa de Oftalmologia e da Sociedade Japonesa de Oftalmologia, bem como em sites de conscientização sobre doenças oculares. Alguns aplicativos de smartphone também incluem a Grade de Amsler para autoexame. No entanto, como a resolução da tela e o tamanho da exibição afetam a precisão do exame, é preferível usar uma grade padrão impressa em papel.
Abaixo estão as principais doenças oculares que podem ser detectadas inicialmente pelo exame de um olho e pela Grade de Amsler.
| Sintomas/Achados | Principais Doenças Suspeitas | Urgência |
|---|---|---|
| Visão embaçada (turva) ou ofuscamento | Catarata | Baixa (consulta de rotina) |
| Perda gradual do campo visual | Glaucoma 2) | Média (consulta precoce) |
| Centro da visão distorcido ou escuro | Degeneração macular relacionada à idade, membrana epirretiniana4) | Médio (consulta precoce) |
| Aumento súbito de moscas volantes | Descolamento posterior do vítreo, rasgo retiniano | Médio a alto (precoce a imediato) |
| Sombra em forma de cortina, defeito de campo visual | Descolamento de retina | Alto (imediato) |
| Queda súbita da visão | Oclusão da artéria central da retina, neuropatia óptica isquêmica, etc. | Alto (imediato) |
| Queda da visão + moscas volantes (pacientes diabéticos) | Retinopatia diabética, hemorragia vítrea7) | Médio a alto |
| Miopia forte com defeito de campo visual | Glaucoma miópico e degeneração macular miópica8) | Médio (consulta precoce) |
Catarata: Causa mais comum de baixa visão em maiores de 50 anos. A opacidade do cristalino causa visão embaçada e ofuscamento. Geralmente bilateral, mas pode ser assimétrica.
Glaucoma: O defeito de campo visual progride gradualmente. A visão central é preservada até estágios avançados, portanto, não examinar cada olho separadamente pode atrasar o diagnóstico2). Cerca de 72% dos glaucomas em japoneses são glaucoma de pressão normal, que ocorre e progride mesmo com pressão intraocular normal.
Degeneração macular relacionada à idade: Os principais sintomas são metamorfopsia (linhas retas parecem tortas) e escotoma central. Frequentemente unilateral, tornando a metamorfopsia menos perceptível com visão binocular4). A grade de Amsler é eficaz para detecção precoce.
Retinopatia diabética: Exame de fundo de olho regular é obrigatório para diabéticos7). Inicialmente assintomática; quando a baixa visão é notada, a doença geralmente está avançada.
Descolamento de retina: Sintomas típicos incluem aumento súbito de moscas volantes, fotopsia (flashes de luz), sombra em forma de cortina e defeito de campo visual. Pode exigir cirurgia de emergência e consulta imediata.
Abaixo estão as orientações para consulta com base nos resultados do autoexame.
| Grau de Urgência | Exemplos de Sintomas e Sinais | Ação Recomendada |
|---|---|---|
| Consulta imediata (no mesmo dia) | Perda súbita de visão, sombra em forma de cortina, aumento súbito de moscas volantes, fotopsia, dor ocular intensa | Procure o pronto-socorro oftalmológico ou ambulatório especializado no mesmo dia |
| Consulta precoce (dentro de dias) | Diferença de visão entre os olhos, distorção ou falta no teste de Amsler, turvação crônica ou aumento do ofuscamento | Consulte um oftalmologista dentro de alguns dias |
| Consulta regular (planejada) | Sem sintomas, mas idade acima de 40 anos, presença de fatores de risco, histórico familiar | Exame oftalmológico anual ou mais frequente1)2) |
Mesmo sem dor, a diferença na acuidade visual ou no campo visual entre os olhos é um sinal importante. Glaucoma, degeneração macular relacionada à idade e doenças da retina progridem sem dor. Se você perceber uma diferença, é fortemente recomendado consultar um oftalmologista em poucos dias. Achar que “não dói, então está tudo bem” é um erro; a detecção precoce está diretamente ligada aos resultados do tratamento.
A importância do teste de cada olho decorre do mecanismo de compensação neurofisiológica na visão binocular.
O sistema visual humano integra informações de ambos os olhos no cérebro (córtex visual primário e córtex visual associativo). Mesmo que a acuidade ou o campo visual de um olho esteja reduzido, a entrada do outro olho compensa, de modo que anormalidades unilaterais leves a moderadas muitas vezes passam despercebidas na visão binocular diária.
Essa compensação leva a atrasos na detecção, especialmente nas seguintes situações:
De acordo com o Estudo Tajimi, cerca de 72% dos glaucomas em japoneses são glaucoma de pressão normal (progride mesmo com pressão intraocular ≤21 mmHg)1). É difícil de detectar apenas com a medição da pressão ocular; são necessários exames regulares combinando observação do disco óptico, avaliação da RNFL com OCT e teste de campo visual. Mesmo com pressão normal, os defeitos de campo visual progridem, levando a uma falsa segurança de que “a pressão está normal, então não há problema”. O exame regular de um olho ajuda a perceber diferenças ou mudanças no campo visual entre os olhos, incentivando a consulta médica.
A AMD exsudativa geralmente começa em um olho antes do outro, raramente afetando ambos simultaneamente. Portanto, recomenda-se verificar a grade de Amsler em cada olho separadamente para detecção precoce de distorção ou escotoma no olho afetado3).
Aplicativos de teste de acuidade visual baseados em smartphone (como Peek Acuity) estão sendo desenvolvidos e validados. Sua utilidade como triagem oftalmológica em áreas rurais ou com recursos médicos limitados foi relatada, e estudos clínicos mostraram boa correlação com métodos convencionais6). No entanto, é difícil controlar a resolução da tela, brilho e distância de medição, resultando em precisão inferior aos exames clínicos. Atualmente, recomenda-se usá-lo apenas como ferramenta auxiliar de referência.
ForeseeHome é um dispositivo de monitoramento visual domiciliar para pacientes com degeneração macular relacionada à idade. No estudo HOME (Chew 2014), o grupo que usou ForeseeHome detectou a conversão para AMD exsudativa mais precocemente em comparação com o monitoramento clínico convencional, suprimindo significativamente a perda de visão7). Foi aprovado pelo FDA, e pesquisas para sua disseminação no Japão continuam.
O diagnóstico automático de imagens de fundo de olho usando aprendizado profundo está rapidamente passando para a fase prática. No estudo do Google por Gulshan (2016), uma rede neural convolucional profunda demonstrou capacidade de detectar retinopatia diabética com sensibilidade e especificidade iguais ou superiores às de oftalmologistas especialistas 8). No futuro, espera-se a realização de sistemas simples de imagem de fundo de olho combinados com câmeras de smartphones e autotriagem com auxílio de interpretação por IA.
O Conselho Japonês de Oftalmologia realiza atividades de conscientização centradas no “Dia do Amor aos Olhos” (10 de outubro) para recomendar exames oftalmológicos regulares para pessoas com 40 anos ou mais 9). Para incentivar consultas oftalmológicas mesmo na ausência de percepção de perda de visão, a educação do paciente e a continuidade das atividades de conscientização social são essenciais.