Bước 1: Chuẩn bị tình trạng điều chỉnh
Thực hiện kiểm tra khi đang đeo kính hoặc kính áp tròng thông thường. Nếu thực hiện khi không đeo kính, khó khăn khi nhìn do tật khúc xạ sẽ xen lẫn, không thể đánh giá chính xác.

Trong số các phương pháp tự kiểm tra để nhận biết giảm thị lực, quan trọng nhất là kiểm tra từng mắt riêng biệt (kiểm tra một mắt).
Trong thị giác hai mắt hàng ngày (nhìn bằng cả hai mắt mở), mắt tốt hơn bù trừ cho mắt kém. Do đó, các triệu chứng của bệnh tiến triển một bên khó được nhận biết, dẫn đến chậm trễ trong việc đi khám. Glôcôm, thoái hóa hoàng điểm liên quan đến tuổi và bong võng mạc thường bắt đầu và tiến triển ở một mắt, dễ bị bỏ sót do hiệu ứng bù trừ của thị giác hai mắt.
Theo một nghiên cứu giám sát nguyên nhân gây suy giảm thị lực mới tại Nhật Bản (Morizane 2019), glôcôm, bệnh võng mạc tiểu đường và thoái hóa hoàng điểm liên quan đến tuổi là những nguyên nhân hàng đầu gây mù lòa ở tuổi trung niên 1). Tất cả đều có ít triệu chứng chủ quan ở giai đoạn đầu và giữa, và phát hiện sớm thông qua tự kiểm tra và khám mắt định kỳ là chìa khóa để bảo tồn chức năng thị giác.
Nghiên cứu Tajimi (Iwase 2004) báo cáo tỷ lệ mắc glôcôm góc mở nguyên phát ở người trên 40 tuổi tại Nhật Bản khoảng 5% 2). Trong số đó, khoảng 72% là glôcôm áp lực bình thường, nơi các khiếm khuyết thị trường tiến triển ngay cả khi áp lực nội nhãn nằm trong phạm vi bình thường về mặt thống kê 2). Phần lớn người mắc bệnh không đi khám và không được chẩn đoán, do đó cần khám định kỳ bao gồm đánh giá dây thần kinh thị giác và thị trường, không chỉ đo áp lực nội nhãn.
Nên tạo thói quen kiểm tra khoảng một lần một tuần. Ví dụ, kiểm tra từng mắt khi nhìn lịch hoặc trước khi đi ngủ giúp duy trì thói quen. Đối với người trên 40 tuổi, cũng nên khám mắt hàng năm 3). Nếu có tiền sử gia đình mắc glôcôm hoặc thoái hóa hoàng điểm liên quan đến tuổi, hãy cân nhắc tự kiểm tra thường xuyên hơn và đi khám mắt sớm hơn.
Kiểm tra từng mắt có thể thực hiện mà không cần dụng cụ đặc biệt. Thực hiện theo 4 bước sau.
Bước 1: Chuẩn bị tình trạng điều chỉnh
Thực hiện kiểm tra khi đang đeo kính hoặc kính áp tròng thông thường. Nếu thực hiện khi không đeo kính, khó khăn khi nhìn do tật khúc xạ sẽ xen lẫn, không thể đánh giá chính xác.
Bước 2: Che nhẹ một mắt
Dùng lòng bàn tay che nhẹ một mắt. Cẩn thận không ấn vào nhãn cầu. Kiểm tra lần lượt từng mắt.
Bước 3: Kiểm tra xa và gần
Xa: Kiểm tra chữ trên màn hình TV, lịch và đồng hồ treo tường bằng từng mắt. Gần: Kiểm tra chữ trong sách hoặc điện thoại thông minh bằng từng mắt.
Bước 4: Đánh giá sự khác biệt giữa hai mắt
Kiểm tra xem có sự khác biệt rõ ràng về thị lực, thị trường hoặc biến dạng giữa mắt trái và phải không. Chú ý đến các thay đổi như “chữ bị thiếu khi nhìn bằng một mắt”, “đường thẳng bị cong” hoặc “tối ở rìa thị trường”.
Khuyến nghị kiểm tra với tình trạng điều chỉnh thị lực thông thường (đeo kính mắt hoặc kính áp tròng). Nếu kiểm tra khi không đeo kính, không thể phân biệt giữa khó nhìn do tật khúc xạ (cận thị, viễn thị, loạn thị) và khó nhìn do bệnh mắt. Bằng cách kiểm tra thị lực đã chỉnh, có thể đánh giá sự khác biệt giữa hai mắt dựa trên thị lực thực tế.
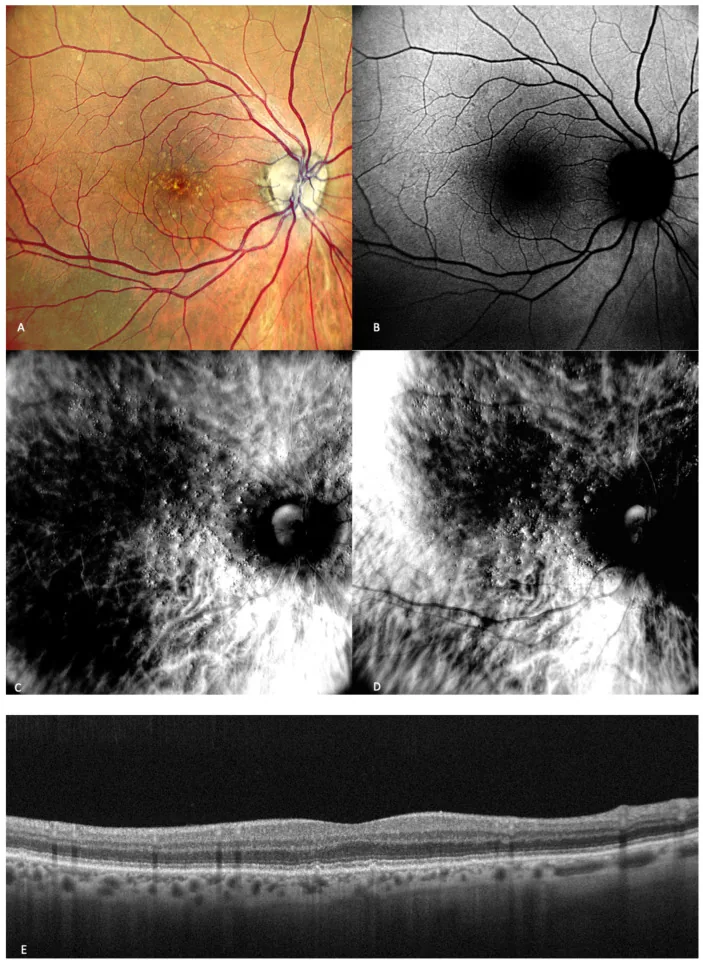
Lưới Amsler là công cụ tự kiểm tra tiêu chuẩn bao gồm các đường lưới và một điểm trung tâm. Nó được sử dụng để phát hiện các bất thường ở điểm vàng (phần trung tâm của võng mạc).
| Dấu hiệu trên lưới Amsler | Tình trạng nghi ngờ | Hướng dẫn xử trí |
|---|---|---|
| Tất cả các đường lưới đều thẳng | Khả năng bình thường | Tiếp tục kiểm tra định kỳ |
| Các đường gần trung tâm bị gợn sóng hoặc méo mó | Khả năng bệnh hoàng điểm (ví dụ: thoái hóa hoàng điểm do tuổi tác, màng trước võng mạc)4) | Đến gặp bác sĩ nhãn khoa trong vòng vài ngày |
| Có điểm mù (vùng không nhìn thấy) ở trung tâm | Khả năng tổn thương hoàng điểm | Đến gặp bác sĩ nhãn khoa sớm |
| Một phần lưới bị thiếu và không nhìn thấy | Khả năng bệnh võng mạc hoặc glôcôm | Đến gặp bác sĩ nhãn khoa sớm |
| Các đường bị mờ hoặc nhòe | Khả năng đục thủy tinh thể hoặc tật khúc xạ | Khám chi tiết tại bác sĩ nhãn khoa |
Trong một đánh giá có hệ thống về Lưới Amsler để tầm soát thoái hóa điểm vàng liên quan đến tuổi (AMD) (Faes 2014), độ nhạy phát hiện rối loạn thị giác trong vòng 5 độ trung tâm được báo cáo là khoảng 70% 4). Mặc dù hữu ích trong việc phát hiện rối loạn thị giác (nhìn méo mó), nhưng có thể xảy ra âm tính giả ở các tổn thương nhỏ hoặc AMD không điển hình 5).
Lưới Amsler không phải là công cụ hoàn hảo, và cần lưu ý rằng “âm tính không có nghĩa là không có vấn đề” 5). Đặc biệt ở những người có nguy cơ cao (tiền sử gia đình thoái hóa điểm vàng liên quan đến tuổi, tiền sử drusen, v.v.), điều quan trọng là kết hợp với khám mắt định kỳ.
Để đánh giá định lượng rối loạn thị giác, M-CHARTS (biểu đồ định lượng rối loạn thị giác) rất hữu ích, có thể đo lường khách quan mức độ rối loạn thị giác trong màng trước võng mạc, lỗ hoàng điểm và thoái hóa điểm vàng liên quan đến tuổi 6).
Thường được phát tại các phòng khám mắt. Ngoài ra, các mẫu in có sẵn trên trang web chính thức của Hiệp hội Nhãn khoa Nhật Bản và Hội Nhãn khoa Nhật Bản, cũng như các trang web nâng cao nhận thức về bệnh mắt. Một số ứng dụng điện thoại thông minh cũng bao gồm Lưới Amsler để tự kiểm tra. Tuy nhiên, vì độ phân giải màn hình và kích thước hiển thị ảnh hưởng đến độ chính xác của kiểm tra, nên sử dụng lưới tiêu chuẩn in trên giấy sẽ tốt hơn.
Dưới đây là các bệnh về mắt chính có thể được phát hiện ban đầu thông qua kiểm tra một mắt và Lưới Amsler.
| Triệu chứng/Dấu hiệu | Bệnh chính nghi ngờ | Mức độ khẩn cấp |
|---|---|---|
| Nhìn mờ (mờ đục) hoặc chói | Đục thủy tinh thể | Thấp (khám định kỳ) |
| Mất thị trường dần dần | Glôcôm 2) | Trung bình (khám sớm) |
| Trung tâm thị giác bị méo hoặc tối | Thoái hóa điểm vàng do tuổi tác, màng trước võng mạc4) | Trung bình (khám sớm) |
| Ruồi bay tăng đột ngột | Bong dịch kính sau, rách võng mạc | Trung bình đến cao (sớm đến ngay lập tức) |
| Bóng như màn che, khiếm khuyết thị trường | Bong võng mạc | Cao (ngay lập tức) |
| Giảm thị lực đột ngột | Tắc động mạch trung tâm võng mạc, bệnh thần kinh thị giác do thiếu máu cục bộ, v.v. | Cao (ngay lập tức) |
| Giảm thị lực + ruồi bay (bệnh nhân tiểu đường) | Bệnh võng mạc tiểu đường, xuất huyết dịch kính7) | Trung bình đến cao |
| Cận thị nặng kèm khiếm khuyết thị trường | Glôcôm cận thị và thoái hóa hoàng điểm cận thị8) | Trung bình (khám sớm) |
Đục thủy tinh thể: Nguyên nhân phổ biến nhất gây giảm thị lực ở người trên 50 tuổi. Đục thể thủy tinh gây cảm giác mờ và chói. Thường hai mắt nhưng có thể không đối xứng.
Glôcôm: Khiếm khuyết thị trường tiến triển dần. Thị lực trung tâm được bảo tồn đến giai đoạn muộn, do đó không kiểm tra từng mắt riêng có thể làm chậm phát hiện2). Khoảng 72% glôcôm ở người Nhật là glôcôm áp lực bình thường, xảy ra và tiến triển ngay cả khi nhãn áp bình thường.
Thoái hóa hoàng điểm do tuổi tác: Triệu chứng chính là biến dạng thị giác (đường thẳng cong) và ám điểm trung tâm. Thường một mắt, khiến biến dạng thị giác khó nhận biết khi nhìn hai mắt4). Lưới Amsler hiệu quả trong phát hiện sớm.
Bệnh võng mạc tiểu đường: Khám đáy mắt định kỳ là bắt buộc cho bệnh nhân tiểu đường7). Giai đoạn đầu không triệu chứng; khi nhận thấy giảm thị lực, bệnh thường đã tiến triển.
Bong võng mạc: Triệu chứng điển hình bao gồm tăng đột ngột các đốm nổi, chớp sáng, bóng như màn che và khiếm khuyết thị trường. Có thể cần phẫu thuật cấp cứu và khám ngay lập tức.
Dưới đây là hướng dẫn khám dựa trên kết quả tự kiểm tra.
| Mức độ khẩn cấp | Ví dụ về triệu chứng và dấu hiệu | Hành động khuyến nghị |
|---|---|---|
| Khám ngay (trong ngày) | Mất thị lực đột ngột, bóng tối như rèm che, tăng đột ngột các đốm bay, chớp sáng, đau mắt dữ dội | Đến khoa cấp cứu mắt hoặc phòng khám chuyên khoa mắt trong ngày |
| Khám sớm (trong vòng vài ngày) | Khác biệt thị lực giữa hai mắt, méo mó hoặc khuyết trong kiểm tra Amsler, mờ mạn tính hoặc tăng chói | Đến gặp bác sĩ mắt trong vòng vài ngày |
| Khám định kỳ (có kế hoạch) | Không có triệu chứng nhưng trên 40 tuổi, có yếu tố nguy cơ, tiền sử gia đình | Khám mắt mỗi năm một lần hoặc nhiều hơn1)2) |
Ngay cả khi không đau, sự khác biệt về thị lực hoặc thị trường giữa hai mắt là một dấu hiệu quan trọng. Glôcôm, thoái hóa điểm vàng do tuổi tác và bệnh võng mạc đều tiến triển không đau. Nếu bạn nhận thấy sự khác biệt, khuyến nghị mạnh mẽ nên đi khám bác sĩ mắt trong vòng vài ngày. Quan niệm “không đau nên không sao” là sai lầm; phát hiện sớm liên quan trực tiếp đến kết quả điều trị.
Tầm quan trọng của kiểm tra từng mắt bắt nguồn từ cơ chế bù trừ sinh lý thần kinh trong thị giác hai mắt.
Hệ thống thị giác của con người tích hợp thông tin từ cả hai mắt trong não (vỏ não thị giác sơ cấp và vỏ não thị giác cao cấp). Ngay cả khi thị lực hoặc thị trường của một mắt giảm, đầu vào từ mắt đối diện sẽ bù trừ, do đó các bất thường một mắt nhẹ đến trung bình thường không được nhận ra trong thị giác hai mắt hàng ngày.
Sự bù trừ này dẫn đến việc bỏ sót, đặc biệt trong các tình huống sau:
Theo Nghiên cứu Tajimi, khoảng 72% glôcôm ở người Nhật là glôcôm áp lực bình thường (tiến triển ngay cả khi nhãn áp ≤21 mmHg)1). Khó phát hiện chỉ bằng đo nhãn áp; cần khám định kỳ kết hợp quan sát đĩa thị, đánh giá RNFL bằng OCT và kiểm tra thị trường. Ngay cả khi nhãn áp bình thường, khiếm khuyết thị trường vẫn tiến triển, dễ dẫn đến tâm lý chủ quan sai lầm rằng “áp lực bình thường nên không sao”. Kiểm tra một mắt thường xuyên giúp nhận thấy sự khác biệt hoặc thay đổi thị trường giữa hai mắt, thúc đẩy đi khám.
AMD thể xuất tiết thường bắt đầu ở một mắt trước mắt kia, hiếm khi cả hai mắt cùng phát bệnh. Do đó, nên kiểm tra lưới Amsler từng mắt riêng để phát hiện sớm biến dạng hoặc ám điểm ở mắt bị ảnh hưởng3).
Các ứng dụng kiểm tra thị lực dựa trên điện thoại thông minh (như Peek Acuity) đang được phát triển và xác thực. Tính hữu ích của chúng như một công cụ sàng lọc mắt ở vùng nông thôn hoặc khu vực hạn chế nguồn lực y tế đã được báo cáo, và các nghiên cứu lâm sàng cho thấy tương quan tốt với phương pháp truyền thống6). Tuy nhiên, khó kiểm soát độ phân giải màn hình, độ sáng và khoảng cách đo, dẫn đến độ chính xác thấp hơn khám lâm sàng. Hiện tại chỉ nên sử dụng như công cụ tham khảo hỗ trợ.
ForeseeHome là thiết bị theo dõi thị giác tại nhà cho bệnh nhân thoái hóa điểm vàng do tuổi tác. Trong nghiên cứu HOME (Chew 2014), nhóm sử dụng ForeseeHome phát hiện chuyển đổi sang AMD thể xuất tiết sớm hơn so với theo dõi lâm sàng thông thường, và ức chế đáng kể mất thị lực7). Đã được FDA phê duyệt, và nghiên cứu để phổ biến tại Nhật Bản đang tiếp tục.
Chẩn đoán tự động hình ảnh đáy mắt bằng học sâu đang nhanh chóng chuyển sang giai đoạn thực tế. Trong nghiên cứu của Google do Gulshan (2016) thực hiện, mạng nơ-ron tích chập sâu đã cho thấy khả năng phát hiện bệnh võng mạc tiểu đường với độ nhạy và độ đặc hiệu tương đương hoặc cao hơn bác sĩ chuyên khoa mắt 8). Trong tương lai, hy vọng sẽ hiện thực hóa các hệ thống chụp ảnh đáy mắt đơn giản kết hợp với camera điện thoại thông minh và sàng lọc tự động với sự hỗ trợ của AI.
Hiệp hội Nhãn khoa Nhật Bản tổ chức các hoạt động nâng cao nhận thức tập trung vào “Ngày Yêu mắt” (10 tháng 10) để khuyến khích khám mắt định kỳ cho người từ 40 tuổi trở lên 9). Để thúc đẩy việc đi khám mắt ngay cả khi không có cảm giác suy giảm thị lực, việc giáo dục bệnh nhân và duy trì các hoạt động nâng cao nhận thức xã hội là rất cần thiết.