ステップ1:矯正状態を整える
普段使用している眼鏡またはコンタクトレンズを装用した状態で実施する。裸眼で行うと屈折異常による見えにくさが混在し、正確な評価ができない。

視力低下を自覚するためのセルフチェック法のうち、特に重要なのが片目ずつの確認(片眼チェック)である。
日常の両眼視(両眼を開けた状態での見え方)では、視力の良い方の眼が悪い方の眼を補完する。このため、片眼性に進行する疾患では症状が自覚されにくく、受診が遅れる原因となる。緑内障・加齢黄斑変性・網膜剥離はいずれも片眼から発症・進行することが多く、両眼視の補完効果によって見逃されやすい。
日本の新規視覚障害認定者の原因を全数調査した研究(Morizane 2019)によれば、緑内障・糖尿病網膜症・加齢黄斑変性が中途失明原因の上位を占める1)。いずれも初期〜中期は自覚症状に乏しく、セルフチェックと定期眼科検査による早期発見が視機能温存の鍵となる。
多治見スタディ(Iwase 2004)は、日本の40歳以上における一次開放隅角緑内障の有病率を約5%と報告している2)。このうち正常眼圧緑内障が約72%を占め、眼圧が統計的正常範囲内であっても視野欠損が進行する2)。大多数の罹患者が未受診・未診断のまま推移しており、眼圧測定単独ではなく視神経・視野の評価を含む定期検査が必要である。
片眼チェックは特別な器具を用いずに実施できる。以下の4ステップで行う。
ステップ1:矯正状態を整える
普段使用している眼鏡またはコンタクトレンズを装用した状態で実施する。裸眼で行うと屈折異常による見えにくさが混在し、正確な評価ができない。
ステップ2:片眼を軽く覆う
手のひらで片眼を軽く覆う。眼球を圧迫しないよう注意する。片眼ずつ交互に確認する。
ステップ3:遠方・近方を確認する
遠方:テレビ画面・カレンダー・壁掛け時計の文字をそれぞれ片目で確認する。近方:本・スマートフォンの文字を片目で確認する。
ステップ4:左右差を評価する
左右で視力・視野・歪みに明らかな差がないかを確認する。「片目で見ると文字が欠ける」「直線が歪む」「視野の端が暗い」などの変化に注意する。
アムスラーチャート(Amsler grid)は、格子状の線と中心点からなる標準化された自己検査ツールである。黄斑部(網膜の中心部)の異常を感知するために使用する。
| アムスラーの所見 | 疑われる状態 | 対応の目安 |
|---|---|---|
| すべての格子線が直線に見える | 正常の可能性 | 定期的に継続実施 |
| 中心付近の線が波打つ・歪む | 黄斑疾患(加齢黄斑変性・黄斑前膜等)の可能性4) | 数日以内に眼科受診 |
| 中心に暗点(見えない部分)がある | 黄斑部病変の可能性 | 早期に眼科受診 |
| 格子の一部が欠けて見えない | 網膜疾患・緑内障の可能性 | 早期に眼科受診 |
| 線がぼやける・霞む | 白内障・屈折異常等の可能性 | 眼科で精査 |
加齢黄斑変性(AMD)スクリーニングにおけるアムスラーチャートの系統的レビュー(Faes 2014)では、AMD検出の感度は中心5度以内の変視症に対して約70%と報告されている4)。変視症(歪んで見える症状)の検出には有用だが、微小病変や非典型的なAMDでは偽陰性が生じる5)。
アムスラーチャートは万能ではなく、「陰性だから問題ない」とはならない点に注意が必要である5)。特に高リスク者(加齢黄斑変性の家族歴・ドルーゼンの既往等)では、定期的な眼科受診と組み合わせることが重要である。
変視症の定量評価には、M-CHARTS(変視量定量チャート)が有用であり、黄斑前膜・黄斑円孔・加齢黄斑変性における変視量を客観的に計測できる6)。
眼科外来で配布されることが多い。また、日本眼科医会や眼科学会の公式サイト、眼科疾患の啓発サイトで印刷用テンプレートが公開されている。スマートフォンアプリにも自己チェック用のアムスラーチャートが含まれているものがある。ただし画面の解像度・表示サイズが検査の正確性に影響するため、紙に印刷した標準チャートを使用するほうが望ましい。
片目チェックとアムスラーチャートによって発見の端緒となりうる主な眼疾患を以下に示す。
| 症状・所見 | 疑われる主な疾患 | 緊急度 |
|---|---|---|
| 霧視(かすむ)・眩しい | 白内障 | 低(定期受診) |
| 視野が欠ける(じわじわ) | 緑内障2) | 中(早期受診) |
| 中心が歪む・暗い | 加齢黄斑変性・黄斑前膜4) | 中(早期受診) |
| 飛蚊症が突然増加した | 後部硝子体剥離・網膜裂孔 | 中〜高(早期〜即日) |
| カーテン状の影・視野欠損 | 網膜剥離 | 高(即日) |
| 突然の視力低下 | 網膜中心動脈閉塞・虚血性視神経症等 | 高(即日) |
| 視力低下+飛蚊症(糖尿病患者) | 糖尿病網膜症・硝子体出血7) | 中〜高 |
| 近視が強く視野が欠ける | 近視性緑内障・近視性黄斑変性8) | 中(早期受診) |
白内障:50歳以上で最も頻度の高い視力低下原因。水晶体の混濁が霧視・眩しさとして自覚される。両眼性が多いが左右差があることも多い。
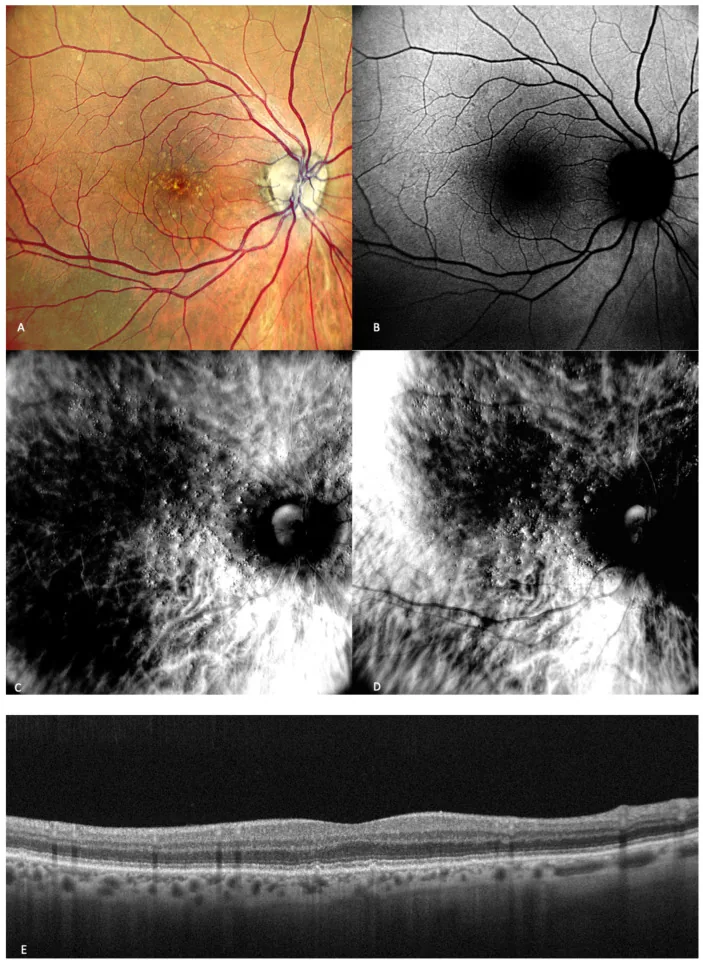
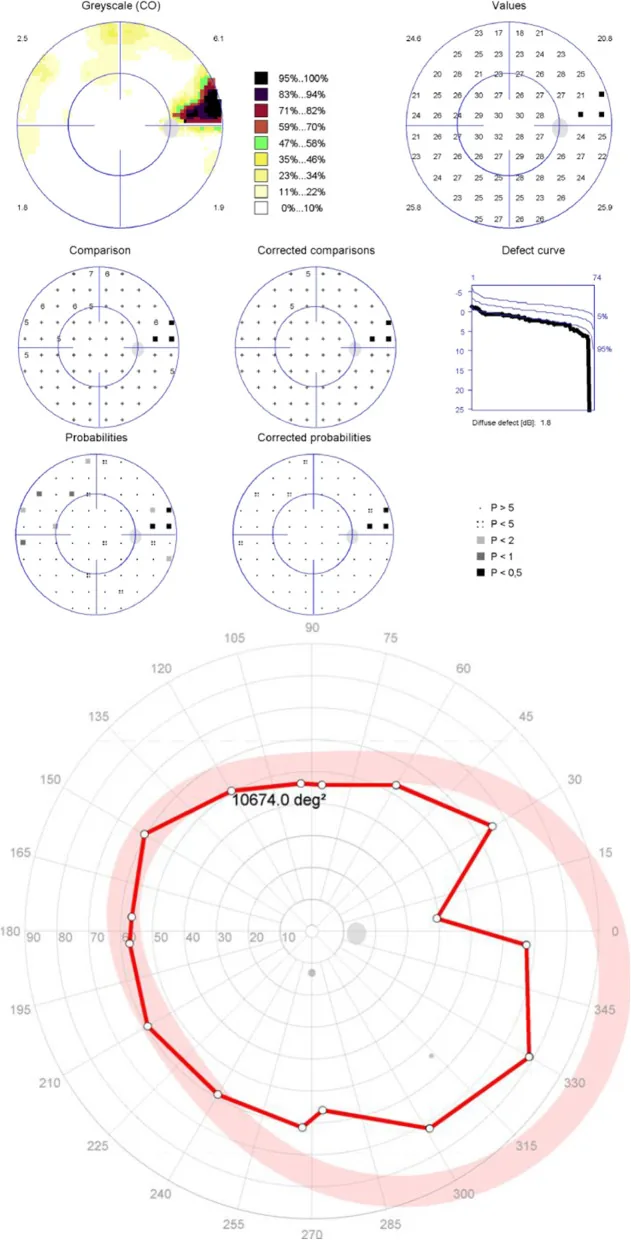
緑内障:視野欠損が徐々に進行する。中心視力は末期まで保たれるため、片眼チェックをしないと発見が遅れる2)。日本人の緑内障の約72%は正常眼圧緑内障であり、眼圧が正常でも発症・進行する。
加齢黄斑変性:変視症(直線が歪む)と中心暗点が主症状。片眼性に発症することが多く、両眼視では変視を自覚しにくい4)。アムスラーチャートが早期発見に有効である。
糖尿病網膜症:糖尿病患者の定期眼底検査が必須7)。初期には無症状で、視力低下を自覚したときには病期が進行していることが多い。
網膜剥離:飛蚊症の急増・光視症(閃光が見える)・カーテン状の影・視野欠損が典型症状。緊急手術を要することがあり、即日受診が必要である。
セルフチェックの結果に基づく受診判断の目安を以下に示す。
| 緊急度 | 症状・所見の例 | 推奨行動 |
|---|---|---|
| 即日受診 | 突然の視力低下、カーテン状の影、飛蚊症急増、光視症、激しい眼痛 | 当日中に眼科救急または眼科専門外来へ |
| 早期受診(数日以内) | 片目の見え方に左右差がある、アムスラーで歪み・欠け、慢性的な霧視・眩しさの増悪 | 数日以内に眼科を受診 |
| 定期受診(計画的に) | 自覚症状はないが40歳以上・リスク因子あり・家族歴あり | 年1回以上の眼科健診1)2) |
痛みがなくても、視力や視野の左右差は重要なサインである。緑内障・加齢黄斑変性・網膜疾患はいずれも無痛性に進行する。左右差を自覚した場合は、数日以内の眼科受診を強く推奨する。「痛くないから大丈夫」という判断は禁物であり、早期発見が治療成績に直結する。
片眼チェックの重要性は、両眼視における神経生理学的な補完メカニズムに由来する。
ヒトの視覚システムは、両眼からの情報を脳内(一次視覚野・高次視覚野)で統合して処理する。一眼の視力や視野が低下しても、対側の眼からの入力が補完されるため、軽度〜中等度の片眼性異常は日常の両眼視では気づかれにくい。
この補完は、特に以下の状況で見逃しを生む。
多治見スタディによれば、日本人の緑内障の約72%が正常眼圧緑内障(眼圧が21 mmHg以下でも進行)である1)。眼圧測定のみでは発見が困難であり、視神経乳頭の観察・OCTによるRNFL評価・視野検査を組み合わせた定期検査が必要である。眼圧が正常であっても視野欠損が進行するため、「眼圧が正常だから問題ない」という誤った安心につながりやすい。定期的な片眼チェックで視野の左右差・変化に気づくことが受診のきっかけとなる。
滲出型AMDは一般に片眼から発症することが多く、発症眼が対側眼より先行することがある。両眼が揃って発症することは少ないため、片眼の変視・暗点を早期に発見するためにも片眼ずつのアムスラーチャート確認が推奨される3)。
スマートフォンを用いた視力検査アプリ(Peek Acuity)の開発・検証が進んでいる。農村部や医療資源が限られた地域での眼科スクリーニングとしての有用性が報告されており、臨床現場での検証では従来法と良好な相関を示した6)。ただし、スマートフォン画面の解像度・輝度・測定距離の管理が難しく、精度は施設検査に劣る。補助的な参考ツールとして活用するにとどめることが現時点での推奨である。
ForeseeHomeは、加齢黄斑変性患者を対象とした在宅視覚モニタリングデバイスである。HOME研究(Chew 2014)のRCTでは、従来の外来モニタリングと比較してForeseeHomeを使用したグループで滲出型AMDへの転換をより早期に検出し、視力損失を有意に抑制できることが示された7)。FDAで承認されており、日本での普及に向けた研究が続いている。
深層学習を用いた眼底画像の自動診断は急速に実用段階へ移行している。Gulshan(2016)のGoogle研究では、深層畳み込みニューラルネットワークが糖尿病網膜症を眼科専門医と同等以上の感度・特異度で検出できることが示された8)。今後はスマートフォンカメラと組み合わせた簡易眼底撮影システムや、AI読影を活用したセルフスクリーニングの実現が期待されている。
日本眼科医会は「目の愛護デー」(10月10日)を中心に、40歳以上の定期眼科健診を推奨する啓発活動を展開している9)。視力低下の自覚がない状態での眼科受診を促すためには、患者教育と社会的な啓発活動の継続が不可欠である。