Passo 1: Preparare la correzione
Eseguire il test indossando i propri occhiali o lenti a contatto abituali. Farlo a occhio nudo mescolerebbe le difficoltà visive dovute a errori di rifrazione, impedendo una valutazione accurata.

Tra i metodi di autocontrollo per rilevare una riduzione della vista, il più importante è il controllo occhio per occhio (controllo monoculare).
Nella visione binoculare quotidiana (visione con entrambi gli occhi aperti), l’occhio con la migliore acuità visiva compensa l’occhio più debole. Per questo motivo, le malattie che progrediscono unilateralmente spesso non vengono percepite, causando un ritardo nella consultazione. Glaucoma, AMD e distacco di retina spesso iniziano e progrediscono in un occhio e vengono facilmente trascurati a causa dell’effetto compensatorio della visione binoculare.
Secondo uno studio completo sulle cause delle nuove certificazioni di disabilità visiva in Giappone (Morizane 2019), il glaucoma, la retinopatia diabetica e l’AMD sono le principali cause di cecità acquisita 1). Tutte sono poco sintomatiche nelle fasi iniziali e intermedie, e la diagnosi precoce tramite autocontrollo e visite oculistiche regolari è fondamentale per preservare la funzione visiva.
Lo studio Tajimi (Iwase 2004) riporta una prevalenza del glaucoma primario ad angolo aperto di circa il 5% nelle persone di età superiore ai 40 anni in Giappone 2). Di questi, circa il 72% sono glaucomi a pressione normale, in cui i difetti del campo visivo progrediscono nonostante una pressione intraoculare statisticamente normale 2). La maggior parte delle persone colpite rimane non esaminata e non diagnosticata, e sono necessari esami regolari che includano la valutazione del nervo ottico e del campo visivo, non solo la misurazione della pressione intraoculare.
È desiderabile prendere l’abitudine di farlo circa una volta alla settimana. Ad esempio, controllare ciascun occhio mentre si guarda un calendario o prima di andare a letto facilita la continuità. Per le persone di età superiore ai 40 anni, si raccomanda anche una visita oculistica annuale 3). In caso di storia familiare di glaucoma o AMD, si devono considerare autocontrolli più frequenti e una consultazione oculistica precoce.
Il controllo monoculare può essere eseguito senza strumenti speciali. Seguire i seguenti 4 passaggi.
Passo 1: Preparare la correzione
Eseguire il test indossando i propri occhiali o lenti a contatto abituali. Farlo a occhio nudo mescolerebbe le difficoltà visive dovute a errori di rifrazione, impedendo una valutazione accurata.
Passo 2: Coprire leggermente un occhio
Coprire leggermente un occhio con il palmo della mano. Fare attenzione a non premere sul bulbo oculare. Controllare alternativamente ciascun occhio.
Passo 3: Controllare la visione da lontano e da vicino
Visione da lontano: guardare i caratteri sullo schermo televisivo, un calendario o un orologio da parete con ciascun occhio. Visione da vicino: guardare i caratteri di un libro o di uno smartphone con ciascun occhio.
Passo 4: Valutare la differenza tra i due occhi
Verificare se esiste una netta differenza tra i due occhi in termini di acuità visiva, campo visivo o distorsione. Prestare attenzione a cambiamenti come «i caratteri sembrano mancare con un occhio», «le linee rette appaiono distorte» o «il bordo del campo visivo è scuro».
Si consiglia di eseguire il controllo con la correzione abituale (occhiali o lenti a contatto). Se si controlla a occhio nudo, non è possibile distinguere la visione offuscata dovuta a un difetto di rifrazione (miopia, ipermetropia, astigmatismo) da quella dovuta a una malattia oculare. Controllando con la visione corretta, è possibile valutare la differenza tra i due occhi in base alla visione normale.
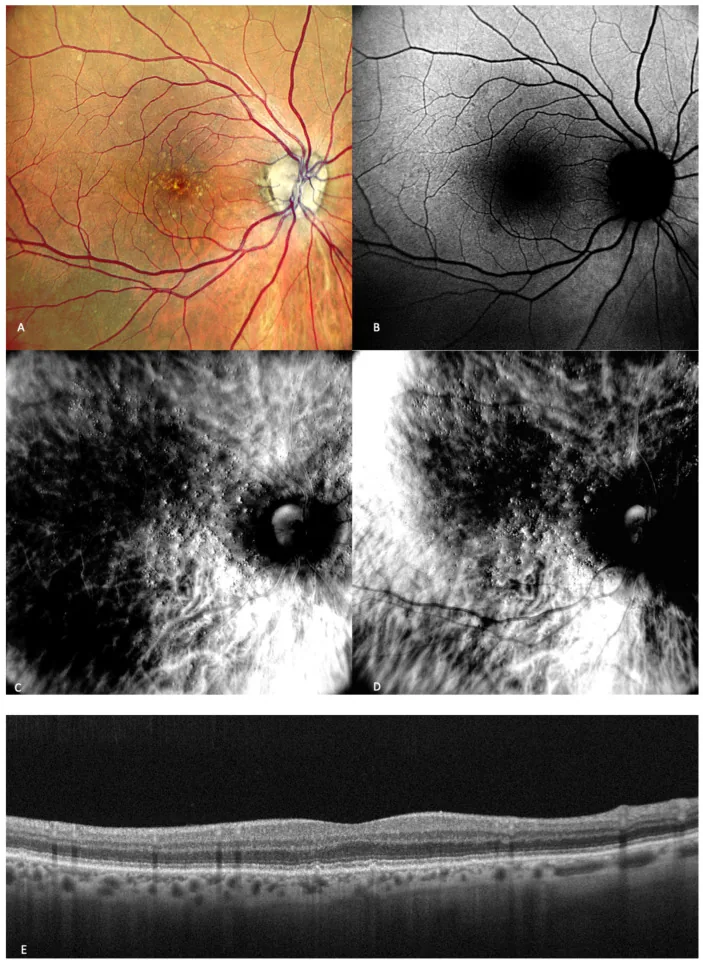
La griglia di Amsler è uno strumento di autocontrollo standardizzato composto da linee a griglia e un punto centrale. Viene utilizzata per rilevare anomalie della macula (parte centrale della retina).
| Risultato della griglia di Amsler | Condizione sospetta | Comportamento consigliato |
|---|---|---|
| Tutte le linee della griglia appaiono dritte | Probabilità normale | Continuare regolarmente |
| Le linee vicino al centro sono ondulate o distorte | Possibilità di malattia maculare (degenerazione maculare legata all’età, membrana epiretinica, ecc.)4) | Consultare un oculista entro pochi giorni |
| Presenza di scotoma centrale (area invisibile) | Possibilità di patologia maculare | Consultare un oculista tempestivamente |
| Parte della griglia manca o non è visibile | Possibilità di malattia retinica o glaucoma | Consultare un oculista tempestivamente |
| Le linee sono sfocate o offuscate | Possibilità di cataratta o errore refrattivo | Approfondimento oculistico |
Una revisione sistematica della griglia di Amsler per lo screening della degenerazione maculare legata all’età (AMD) (Faes 2014) riporta una sensibilità di circa il 70% per la rilevazione della metamorfopsia entro i 5 gradi centrali 4). È utile per rilevare la metamorfopsia (visione distorta), ma possono verificarsi falsi negativi in caso di lesioni minime o AMD atipica 5).
La griglia di Amsler non è universale ed è importante notare che un risultato negativo non significa che non ci siano problemi 5). Soprattutto nei soggetti ad alto rischio (anamnesi familiare di AMD, precedenti di drusen, ecc.), è importante combinarla con regolari visite oculistiche.
Per la valutazione quantitativa della metamorfopsia, sono utili le M-CHARTS (grafico di quantificazione della metamorfopsia), che consentono di misurare oggettivamente la quantità di metamorfopsia nella membrana epiretinica, nel foro maculare e nell’AMD 6).
Viene spesso distribuita negli ambulatori di oftalmologia. Inoltre, sono disponibili modelli stampabili sui siti ufficiali del Consiglio giapponese di oftalmologia, delle società di oftalmologia e dei siti di sensibilizzazione sulle malattie oculari. Alcune app per smartphone includono anche una griglia di Amsler per l’autocontrollo. Tuttavia, la risoluzione e le dimensioni dello schermo possono influenzare l’accuratezza del test, quindi è preferibile utilizzare una griglia standard stampata su carta.
Le principali malattie oculari che possono essere scoperte con il test monoculare e la griglia di Amsler sono elencate di seguito.
| Sintomi / Segni | Principali malattie sospette | Urgenza |
|---|---|---|
| Visione offuscata / Abbagliamento | Cataratta | Bassa (visita regolare) |
| Perdita del campo visivo (graduale) | Glaucoma 2) | Media (visita precoce) |
| Il centro è distorto o scuro | Degenerazione maculare legata all’età, membrana epiretinica4) | Medio (visita precoce) |
| Aumento improvviso dei corpi mobili | Distacco posteriore del vitreo, rottura retinica | Medio–alto (precoce–immediato) |
| Ombra a tendina, difetto del campo visivo | Distacco di retina | Alto (immediato) |
| Improvvisa riduzione della vista | Occlusione dell’arteria centrale della retina, neuropatia ottica ischemica, ecc. | Alto (immediato) |
| Riduzione della vista + corpi mobili (pazienti diabetici) | Retinopatia diabetica, emorragia vitreale7) | Medio–alto |
| Miopia elevata con difetto del campo visivo | Glaucoma miopico / Degenerazione maculare miopica8) | Medio (visita precoce) |
Cataratta : causa più frequente di riduzione della vista negli over 50. L’opacizzazione del cristallino si manifesta come visione offuscata e abbagliamento. Spesso bilaterale ma può essere asimmetrica.
Glaucoma : perdita progressiva del campo visivo. L’acuità visiva centrale si conserva fino agli stadi avanzati, quindi senza un test monoculare la diagnosi è ritardata2). Circa il 72% dei glaucomi nei giapponesi è a pressione normale, insorgendo e progredendo anche con pressione intraoculare normale.
Degenerazione maculare legata all’età : i sintomi principali sono metamorfopsia (linee distorte) e scotoma centrale. Spesso insorge unilateralmente, rendendo la metamorfopsia difficile da percepire in visione binoculare4). La griglia di Amsler è efficace per la diagnosi precoce.
Retinopatia diabetica : l’esame del fondo oculare regolare è obbligatorio nei pazienti diabetici7). Inizialmente asintomatica; quando si avverte la riduzione della vista, la malattia è spesso già avanzata.
Distacco di retina : i sintomi tipici sono aumento improvviso dei corpi mobili, fotopsie (lampidi luce), ombra a tendina e difetto del campo visivo. Spesso richiede un intervento chirurgico d’urgenza, è necessaria una visita il giorno stesso.
Di seguito un’indicazione per decidere se consultare un medico in base ai risultati dell’autocontrollo.
| Urgenza | Esempi di sintomi/reperti | Azione raccomandata |
|---|---|---|
| Visita immediata (lo stesso giorno) | Perdita improvvisa della vista, ombra a tendina, aumento rapido dei corpi mobili, fotopsie, forte dolore oculare | Recarsi al pronto soccorso oculistico o da uno specialista in giornata |
| Visita precoce (entro pochi giorni) | Differenza di visione tra i due occhi, distorsione o macchia al test di Amsler, peggioramento cronico di offuscamento o abbagliamento | Consultare un oculista entro pochi giorni |
| Visita regolare (programmata) | Nessun sintomo ma età ≥ 40 anni, fattori di rischio, familiarità | Controllo oculistico almeno una volta all’anno1)2) |
Anche in assenza di dolore, una differenza di acuità visiva o campo visivo tra i due occhi è un segno importante. Glaucoma, degenerazione maculare legata all’età e malattie retiniche progrediscono tutti senza dolore. Se si nota una differenza tra i due occhi, si raccomanda vivamente di consultare un oculista entro pochi giorni. Il pensiero “nessun dolore, quindi nessun problema” è pericoloso; la diagnosi precoce è direttamente correlata ai risultati del trattamento.
L’importanza del test monoculare deriva dal meccanismo di compensazione neurofisiologica della visione binoculare.
Il sistema visivo umano integra le informazioni provenienti da entrambi gli occhi nel cervello (corteccia visiva primaria e cortecce visive superiori). Anche se l’acuità visiva o il campo visivo di un occhio diminuiscono, gli input dell’occhio controlaterale compensano, per cui le anomalie monoculari lievi o moderate spesso passano inosservate nella visione binoculare quotidiana.
Questa compensazione porta a omissioni, specialmente nelle seguenti situazioni:
Secondo lo studio di Tajimi, circa il 72% dei glaucomi nei giapponesi sono glaucomi a pressione normale (che progrediscono anche con pressione intraoculare ≤ 21 mmHg)1). La sola misurazione della pressione intraoculare rende difficile la diagnosi; è necessario un esame regolare che combini l’osservazione della testa del nervo ottico, la valutazione dello strato di fibre nervose retiniche con OCT e il test del campo visivo. Anche con pressione normale, i difetti del campo visivo progrediscono, portando a un falso senso di sicurezza che «la pressione è normale, quindi va tutto bene». Il controllo monoculare regolare per notare differenze o cambiamenti nel campo visivo tra i due occhi può essere lo stimolo per consultare un medico.
La DMLE essudativa di solito inizia da un occhio, con l’occhio colpito che può precedere l’altro. Poiché è raro che entrambi gli occhi si ammalino contemporaneamente, si raccomanda di controllare la griglia di Amsler un occhio alla volta per rilevare precocemente metamorfopsia o scotoma monoculare3).
Lo sviluppo e la validazione di un’app per il test della vista su smartphone (Peek Acuity) stanno progredendo. È stata riportata la sua utilità per lo screening oftalmologico in aree rurali o con risorse mediche limitate, e gli studi clinici mostrano una buona correlazione con i metodi tradizionali6). Tuttavia, la gestione di risoluzione, luminosità e distanza di misura sullo schermo dello smartphone è difficile, e la precisione è inferiore agli esami in struttura. Attualmente si raccomanda di utilizzarlo solo come strumento di riferimento ausiliario.
ForeseeHome è un dispositivo di monitoraggio visivo domiciliare per pazienti con DMLE. Nello studio randomizzato HOME (Chew 2014), il gruppo che utilizzava ForeseeHome ha rilevato la conversione in DMLE essudativa più precocemente e ha ridotto significativamente la perdita della vista rispetto al monitoraggio ambulatoriale tradizionale7). È approvato dalla FDA e la ricerca per la sua introduzione in Giappone è in corso.
La diagnosi automatica delle immagini del fondo oculare mediante deep learning sta rapidamente passando alla fase pratica. Lo studio di Google di Gulshan (2016) ha dimostrato che una rete neurale convoluzionale profonda può rilevare la retinopatia diabetica con sensibilità e specificità pari o superiori a quelle di un oculista specialista 8). In futuro, si prevede la realizzazione di un semplice sistema di fotografia del fondo oculare abbinato a una fotocamera per smartphone e di un auto-screening tramite lettura AI.
L’Associazione Giapponese di Oftalmologia conduce attività di sensibilizzazione che raccomandano visite oculistiche regolari per le persone di età pari o superiore a 40 anni, in particolare in occasione della ‘Giornata della protezione degli occhi’ (10 ottobre) 9). Per incoraggiare le visite oculistiche in assenza di percezione di un calo visivo, sono essenziali l’educazione del paziente e la continuazione delle attività di sensibilizzazione sociale.