步骤1:调整矫正状态
在佩戴平时使用的眼镜或隐形眼镜的状态下进行检查。裸眼检查会混入屈光不正导致的视物不清,无法准确评估。

在自我检查视力下降的方法中,最重要的是逐一检查每只眼睛(单眼检查)。
在日常双眼视觉(双眼睁开时的视觉)中,视力较好的眼睛会补偿较差的眼睛。因此,单眼进展的疾病往往不易察觉,导致就诊延迟。青光眼、年龄相关性黄斑变性和视网膜脱离通常从单眼开始发病和进展,由于双眼视觉的补偿作用容易被忽视。
根据日本新发视觉障碍认证原因的全数调查(Morizane 2019),青光眼、糖尿病视网膜病变和年龄相关性黄斑变性是后天失明的主要原因1)。这些疾病在早期至中期几乎没有主观症状,通过自我检查和定期眼科检查早期发现是保留视功能的关键。
多治见研究(Iwase 2004)报告日本40岁以上人群原发性开角型青光眼的患病率约为5%2)。其中正常眼压性青光眼约占72%,即使眼压在统计正常范围内,视野缺损仍会进展2)。大多数患者未就诊、未诊断,因此需要包括视神经和视野评估在内的定期检查,而不仅仅是测量眼压。
建议养成每周一次左右的习惯。例如,在看日历或睡前养成单眼检查的习惯更容易坚持。40岁以上人群还建议每年进行一次眼科检查3)。如有青光眼或年龄相关性黄斑变性家族史,应考虑更频繁的自我检查和更早的眼科就诊。
单眼检查无需特殊设备即可进行。按照以下4个步骤操作。
步骤1:调整矫正状态
在佩戴平时使用的眼镜或隐形眼镜的状态下进行检查。裸眼检查会混入屈光不正导致的视物不清,无法准确评估。
步骤2:轻轻遮盖一只眼睛
用手掌轻轻遮盖一只眼睛。注意不要压迫眼球。交替检查每只眼睛。
步骤3:检查远距离和近距离
远距离:用单眼分别查看电视屏幕、日历、挂钟上的文字。近距离:用单眼分别查看书本或智能手机上的文字。
步骤4:评估左右差异
检查左右眼在视力、视野、扭曲方面是否存在明显差异。注意“单眼看时文字缺失”、“直线扭曲”、“视野边缘变暗”等变化。
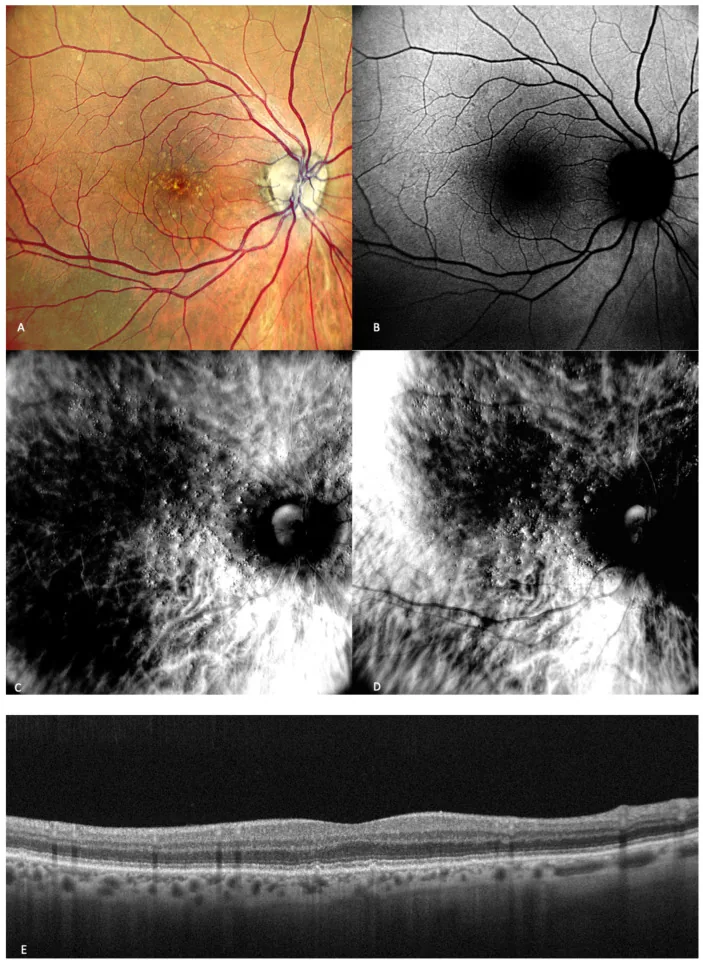
阿姆斯勒表(Amsler grid)是一种标准化的自我检查工具,由网格线和中心点组成。用于检测黄斑部(视网膜中心区域)的异常。
| 阿姆斯勒所见 | 疑似状态 | 处理参考 |
|---|---|---|
| 所有网格线看起来都是直的 | 可能正常 | 定期继续检查 |
| 中心附近的线出现波浪状或扭曲 | 可能患有黄斑疾病(如年龄相关性黄斑变性、黄斑前膜等)4) | 数日内就诊眼科 |
| 中心有暗点(看不见的区域) | 可能患有黄斑部病变 | 尽早就诊眼科 |
| 网格的一部分缺失或看不见 | 可能患有视网膜疾病或青光眼 | 尽早就诊眼科 |
| 线条模糊或朦胧 | 可能患有白内障或屈光不正 | 到眼科做详细检查 |
一项关于阿姆斯勒方格表用于年龄相关性黄斑变性(AMD)筛查的系统评价(Faes 2014)报告,其对中心5度内视物变形的检测灵敏度约为70% 4)。虽然对检测视物变形(扭曲视觉)有用,但对于微小病变或非典型AMD可能出现假阴性 5)。
阿姆斯勒方格表并非万能,需要注意“阴性不代表没有问题” 5)。特别是高风险人群(如AMD家族史、玻璃膜疣病史等),应结合定期眼科检查。
对于视物变形的定量评估,M-CHARTS(变形量定量图表)很有用,可以客观测量视网膜前膜、黄斑裂孔和年龄相关性黄斑变性中的变形量 6)。
通常在眼科门诊分发。此外,日本眼科医师会、眼科学会官方网站以及眼科疾病宣传网站提供可打印的模板。一些智能手机应用程序也包含用于自我检查的阿姆斯勒方格表。但屏幕分辨率和显示尺寸会影响检查准确性,因此最好使用打印的标准图表。
以下是通过单眼检查和阿姆斯勒方格表可能发现的主要眼病。
| 症状/所见 | 疑似主要疾病 | 紧急程度 |
|---|---|---|
| 视物模糊(雾视)/ 眩光 | 白内障 | 低(定期就诊) |
| 视野缺损(逐渐) | 青光眼 2) | 中(尽早就诊) |
| 中心扭曲或变暗 | 年龄相关性黄斑变性、黄斑前膜4) | 中(早期就诊) |
| 飞蚊症突然增多 | 玻璃体后脱离、视网膜裂孔 | 中至高(早期至当日就诊) |
| 幕状阴影或视野缺损 | 视网膜脱离 | 高(当日就诊) |
| 突然视力下降 | 视网膜中央动脉阻塞、缺血性视神经病变等 | 高(当日就诊) |
| 视力下降+飞蚊症(糖尿病患者) | 糖尿病视网膜病变、玻璃体出血7) | 中至高 |
| 高度近视伴视野缺损 | 近视性青光眼/近视性黄斑变性8) | 中(建议早期就诊) |
白内障:50岁以上最常见的视力下降原因。晶状体混浊表现为雾视或眩光。多为双眼性,但常有左右差异。
青光眼:视野缺损逐渐进展。中心视力保持到晚期,因此不进行单眼检查会延误发现2)。日本人青光眼中约72%为正常眼压性青光眼,即使眼压正常也会发生和进展。
年龄相关性黄斑变性:主要症状为视物变形(直线变弯)和中心暗点。常单眼发病,双眼视时难以察觉变形4)。阿姆斯勒方格表对早期发现有效。
糖尿病视网膜病变:糖尿病患者必须定期进行眼底检查7)。早期无症状,当自觉视力下降时,病情往往已进展。
视网膜脱离:典型症状包括飞蚊症突然增多、闪光感、幕状阴影和视野缺损。可能需要紧急手术,需当日就诊。
以下是根据自我检查结果决定就诊时机的标准。
| 紧急程度 | 症状和体征示例 | 建议行动 |
|---|---|---|
| 当日就诊 | 突然视力下降、幕状阴影、飞蚊症急剧增多、闪光感、剧烈眼痛 | 当天前往眼科急诊或眼科专科门诊 |
| 早期就诊(数日内) | 单眼视力有差异、阿姆斯勒表出现扭曲或缺失、慢性视物模糊或眩光加重 | 数日内就诊眼科 |
| 定期就诊(计划性) | 无自觉症状但年龄40岁以上、有危险因素或家族史 | 每年至少一次眼科检查1)2) |
即使没有疼痛,视力或视野的左右差异也是重要信号。青光眼、年龄相关性黄斑变性和视网膜疾病都是无痛性进展的。如果察觉到左右眼差异,强烈建议在数日内就诊眼科。不要认为“不痛就没事”,早期发现直接关系到治疗效果。
单眼检查的重要性源于双眼视觉的神经生理补偿机制。
人类的视觉系统在大脑(初级视觉皮层和高级视觉皮层)中整合来自双眼的信息。即使一只眼睛的视力或视野下降,来自另一只眼睛的输入会进行补偿,因此轻度至中度的单眼异常在日常双眼视觉中往往不被察觉。
这种补偿在以下情况下尤其容易导致漏诊:
根据多治见研究,日本人的青光眼约72%为正常眼压性青光眼(眼压≤21 mmHg仍进展)1)。仅靠眼压测量难以发现,需要结合视盘观察、OCT RNFL评估和视野检查进行定期检查。即使眼压正常,视野缺损也会进展,容易产生“眼压正常所以没问题”的错误安心感。定期单眼检查发现视野的左右差异或变化,可成为就诊的契机。
渗出型AMD通常从单眼发病,发病眼可能先于对侧眼。双眼同时发病较少见,因此为了早期发现单眼的视物变形或暗点,建议单眼逐一进行阿姆斯勒方格表检查3)。
使用智能手机的视力检查应用(Peek Acuity)的开发和验证正在推进。其在农村或医疗资源有限地区作为眼科筛查工具的有效性已有报道,临床验证显示与传统方法具有良好的相关性6)。然而,智能手机屏幕的分辨率、亮度和测量距离的管理困难,精度低于设施检查。目前建议仅作为辅助参考工具使用。
ForeseeHome是一种针对年龄相关性黄斑变性患者的家庭视觉监测设备。在HOME研究(Chew 2014)的RCT中,与常规门诊监测相比,使用ForeseeHome的组更早检测到向渗出型AMD的转化,并显著抑制了视力损失7)。已获FDA批准,在日本推广的研究正在进行中。
基于深度学习的眼底图像自动诊断正迅速进入实用阶段。Gulshan(2016)的Google研究表明,深度卷积神经网络检测糖尿病视网膜病变的灵敏度和特异度达到甚至超过眼科专家8)。未来,结合智能手机摄像头的简易眼底摄影系统以及利用AI读图的自助筛查有望实现。
日本眼科医师会以“爱眼日”(10月10日)为中心,开展推荐40岁以上人群定期进行眼科检查的宣传活动9)。为了促使尚未自觉视力下降的人就诊,持续的患者教育和社会宣传活动不可或缺。