Étape 1 : Préparer la correction
Effectuez le test en portant vos lunettes ou lentilles de contact habituelles. Le faire à l’œil nu mélangerait les difficultés de vision dues aux erreurs de réfraction, empêchant une évaluation précise.

Parmi les méthodes d’auto-examen pour détecter une baisse de vision, la plus importante est la vérification œil par œil (examen monoculaire).
Dans la vision binoculaire quotidienne (vision avec les deux yeux ouverts), l’œil ayant la meilleure acuité compense l’œil le plus faible. Ainsi, les maladies qui progressent de manière unilatérale sont souvent asymptomatiques et entraînent un retard de consultation. Le glaucome, la DMLA et le décollement de rétine débutent et progressent souvent d’un seul œil, et sont facilement négligés en raison de l’effet compensatoire de la vision binoculaire.
Selon une étude exhaustive sur les causes des nouvelles certifications de déficience visuelle au Japon (Morizane 2019), le glaucome, la rétinopathie diabétique et la DMLA sont les principales causes de cécité acquise 1). Toutes sont peu symptomatiques aux stades précoces à intermédiaires, et la détection précoce par auto-examen et examens ophtalmologiques réguliers est essentielle pour préserver la fonction visuelle.
L’étude de Tajimi (Iwase 2004) rapporte une prévalence du glaucome primitif à angle ouvert d’environ 5 % chez les personnes de 40 ans et plus au Japon 2). Parmi elles, environ 72 % sont des glaucomes à pression normale, où les défauts du champ visuel progressent malgré une pression intraoculaire dans la plage statistiquement normale 2). La majorité des personnes atteintes ne sont ni examinées ni diagnostiquées, et des examens réguliers incluant une évaluation du nerf optique et du champ visuel, et non une simple mesure de la pression intraoculaire, sont nécessaires.
Il est souhaitable de prendre l’habitude de le faire environ une fois par semaine. Par exemple, vérifier chaque œil en regardant un calendrier ou avant de se coucher facilite la continuité. Pour les personnes de 40 ans et plus, un bilan ophtalmologique annuel est également recommandé 3). En cas d’antécédents familiaux de glaucome ou de DMLA, un auto-examen plus fréquent et une consultation ophtalmologique précoce doivent être envisagés.
La vérification monoculaire peut être effectuée sans équipement spécial. Suivez les 4 étapes ci-dessous.
Étape 1 : Préparer la correction
Effectuez le test en portant vos lunettes ou lentilles de contact habituelles. Le faire à l’œil nu mélangerait les difficultés de vision dues aux erreurs de réfraction, empêchant une évaluation précise.
Étape 2 : Couvrir légèrement un œil
Couvrez légèrement un œil avec la paume de la main. Veillez à ne pas appuyer sur le globe oculaire. Vérifiez chaque œil alternativement.
Étape 3 : Vérifier la vision de loin et de près
Vision de loin : regardez les caractères sur l’écran de télévision, un calendrier ou une horloge murale avec chaque œil. Vision de près : regardez les caractères d’un livre ou d’un smartphone avec chaque œil.
Étape 4 : Évaluer la différence entre les yeux
Vérifiez s’il existe une différence nette entre les yeux en termes d’acuité visuelle, de champ visuel ou de distorsion. Soyez attentif aux changements tels que « les caractères semblent manquants avec un œil », « les lignes droites sont déformées » ou « le bord du champ visuel est sombre ».
Il est recommandé de vérifier avec votre correction habituelle (lunettes ou lentilles de contact). Si vous vérifiez à l’œil nu, vous ne pourrez pas distinguer une mauvaise vision due à un trouble de réfraction (myopie, hypermétropie, astigmatisme) de celle due à une maladie oculaire. En vérifiant avec une vision corrigée, vous pouvez évaluer la différence entre les deux yeux par rapport à votre vision normale.
La grille d’Amsler est un outil d’auto-examen standardisé composé de lignes en quadrillage et d’un point central. Elle est utilisée pour détecter les anomalies de la macula (partie centrale de la rétine).
| Résultat de la grille d’Amsler | Condition suspectée | Conduite à tenir |
|---|---|---|
| Toutes les lignes de la grille apparaissent droites | Probabilité normale | Continuer régulièrement |
| Les lignes près du centre ondulent ou se déforment | Possibilité de maladie maculaire (dégénérescence maculaire liée à l’âge, membrane épirétinienne, etc.)4) | Consulter un ophtalmologiste dans les jours suivants |
| Présence d’un scotome central (zone invisible) | Possibilité de pathologie maculaire | Consulter un ophtalmologiste rapidement |
| Une partie de la grille manque ou est invisible | Possibilité de maladie rétinienne ou de glaucome | Consulter un ophtalmologiste rapidement |
| Les lignes sont floues ou voilées | Possibilité de cataracte ou d’erreur de réfraction | Examen ophtalmologique approfondi |
Une revue systématique de la grille d’Amsler pour le dépistage de la dégénérescence maculaire liée à l’âge (DMLA) (Faes 2014) rapporte une sensibilité d’environ 70 % pour la détection de la métamorphopsie dans les 5 degrés centraux 4). Bien qu’utile pour détecter la métamorphopsie (vision déformée), des faux négatifs peuvent survenir en cas de lésions minimes ou de DMLA atypique 5).
La grille d’Amsler n’est pas parfaite et il est important de noter qu’un résultat négatif ne signifie pas qu’il n’y a pas de problème 5). En particulier chez les personnes à haut risque (antécédents familiaux de DMLA, antécédents de drusen, etc.), il est important de combiner avec des examens ophtalmologiques réguliers.
Pour l’évaluation quantitative de la métamorphopsie, les M-CHARTS (grille de quantification de la métamorphopsie) sont utiles et permettent de mesurer objectivement la quantité de métamorphopsie dans la membrane épirétinienne, le trou maculaire et la DMLA 6).
Elle est souvent distribuée dans les consultations externes d’ophtalmologie. Des modèles imprimables sont également disponibles sur les sites officiels du Conseil japonais d’ophtalmologie, des sociétés d’ophtalmologie et des sites de sensibilisation aux maladies oculaires. Certaines applications pour smartphone incluent également une grille d’Amsler pour l’auto-examen. Cependant, la résolution et la taille d’affichage de l’écran peuvent affecter la précision du test, il est donc préférable d’utiliser une grille standard imprimée sur papier.
Les principales maladies oculaires qui peuvent être découvertes par l’examen monoculaire et la grille d’Amsler sont présentées ci-dessous.
| Symptômes / Signes | Principales maladies suspectées | Urgence |
|---|---|---|
| Vision trouble (floue) / Éblouissement | Cataracte | Faible (consultation régulière) |
| Perte de champ visuel (progressive) | Glaucome 2) | Moyen (consultation précoce) |
| Le centre est déformé ou sombre | Dégénérescence maculaire liée à l’âge, membrane épirétinienne4) | Moyen (consultation précoce) |
| Augmentation soudaine des corps flottants | Décollement postérieur du vitré, déchirure rétinienne | Moyen à élevé (précoce à immédiat) |
| Ombre en forme de rideau, perte du champ visuel | Décollement de la rétine | Élevé (immédiat) |
| Baisse soudaine de l’acuité visuelle | Occlusion de l’artère centrale de la rétine, neuropathie optique ischémique, etc. | Élevé (immédiat) |
| Baisse de vision + corps flottants (patients diabétiques) | Rétinopathie diabétique, hémorragie du vitré7) | Moyen à élevé |
| Myopie sévère avec perte du champ visuel | Glaucome myopique / Dégénérescence maculaire myopique8) | Moyen (consultation précoce) |
Cataracte : cause la plus fréquente de baisse de vision chez les plus de 50 ans. L’opacification du cristallin se manifeste par une vision floue et un éblouissement. Souvent bilatérale mais peut être asymétrique.
Glaucome : perte progressive du champ visuel. L’acuité visuelle centrale reste préservée jusqu’à un stade avancé, donc sans test monoculaire, le diagnostic est retardé2). Environ 72% des glaucomes chez les Japonais sont à pression normale, survenant et progressant même avec une pression intraoculaire normale.
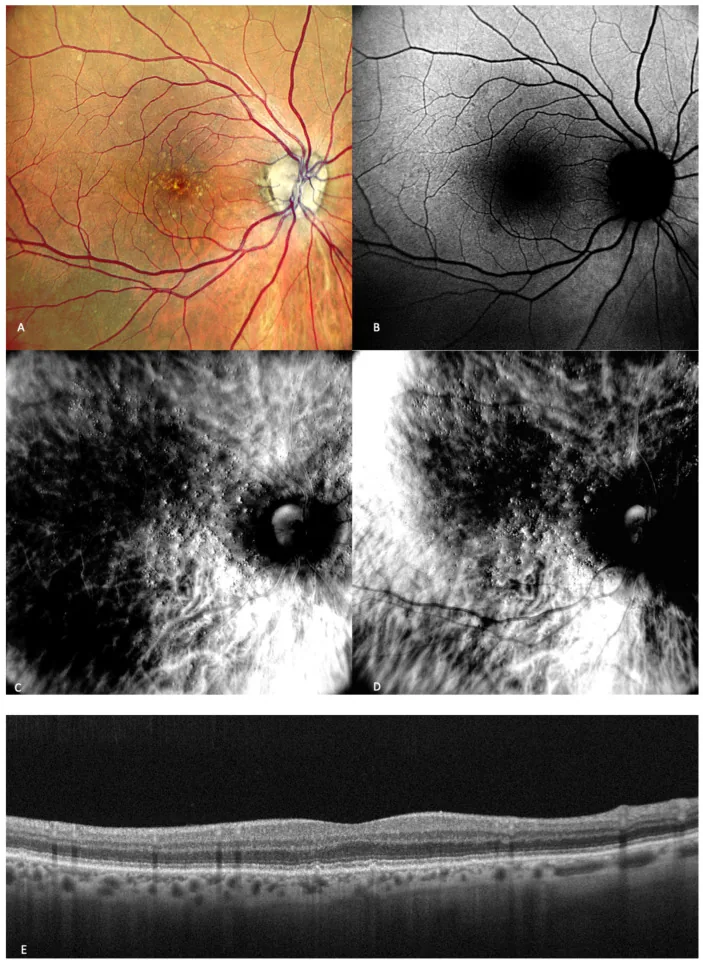
Dégénérescence maculaire liée à l’âge : les principaux symptômes sont la métamorphopsie (lignes déformées) et un scotome central. Survient souvent de manière unilatérale, rendant la métamorphopsie difficile à percevoir en vision binoculaire4). La grille d’Amsler est efficace pour la détection précoce.
Rétinopathie diabétique : un examen du fond d’œil régulier est indispensable chez les patients diabétiques7). Au début, elle est asymptomatique ; lorsque la baisse de vision est ressentie, la maladie est souvent déjà avancée.
Décollement de rétine : les symptômes typiques sont une augmentation soudaine des corps flottants, des photopsies (éclairs lumineux), une ombre en forme de rideau et une perte du champ visuel. Nécessite souvent une chirurgie d’urgence et une consultation le jour même.
Voici une indication pour décider de consulter en fonction des résultats de l’auto-examen.
| Urgence | Exemples de symptômes/signes | Action recommandée |
|---|---|---|
| Consultation le jour même | Baisse soudaine de la vision, ombre en rideau, augmentation brutale des corps flottants, phosphènes, douleur oculaire sévère | Se rendre aux urgences ophtalmologiques ou chez un ophtalmologiste spécialisé dans la journée |
| Consultation précoce (dans les jours suivants) | Différence de vision entre les deux yeux, distorsion ou tache au test d’Amsler, aggravation chronique de la vision trouble ou de l’éblouissement | Consulter un ophtalmologiste dans les jours suivants |
| Consultation régulière (planifiée) | Aucun symptôme mais âge ≥ 40 ans, facteurs de risque, antécédents familiaux | Examen ophtalmologique au moins une fois par an1)2) |
Même sans douleur, une différence de vision ou de champ visuel entre les deux yeux est un signe important. Le glaucome, la dégénérescence maculaire liée à l’âge et les maladies rétiniennes évoluent tous sans douleur. Si vous remarquez une différence entre les deux yeux, il est fortement recommandé de consulter un ophtalmologiste dans les jours suivants. Ne pensez pas que « pas de douleur signifie pas de problème » ; un diagnostic précoce est crucial pour le succès du traitement.
L’importance du test monoculaire provient du mécanisme de compensation neurophysiologique de la vision binoculaire.
Le système visuel humain intègre les informations des deux yeux dans le cerveau (cortex visuel primaire et cortex visuel supérieur). Même si la vision ou le champ visuel d’un œil diminue, les entrées de l’œil controlatéral compensent, de sorte que les anomalies monoculaires légères à modérées passent souvent inaperçues dans la vision binoculaire quotidienne.
Cette compensation conduit à des omissions, en particulier dans les situations suivantes :
Selon l’étude de Tajimi, environ 72 % des glaucomes chez les Japonais sont des glaucomes à pression normale (progressant même avec une pression intraoculaire ≤ 21 mmHg)1). La seule mesure de la pression intraoculaire rend la détection difficile ; un examen régulier combinant l’observation de la tête du nerf optique, l’évaluation de l’épaisseur des fibres nerveuses rétiniennes par OCT et un test du champ visuel est nécessaire. Même avec une pression normale, les défauts du champ visuel progressent, ce qui peut conduire à une fausse assurance que « la pression est normale, donc tout va bien ». Une vérification monoculaire régulière pour détecter les différences ou changements de champ visuel entre les yeux peut inciter à consulter.
La DMLA exsudative débute généralement par un œil, l’œil atteint pouvant précéder l’autre. Comme il est rare que les deux yeux soient atteints simultanément, il est recommandé de vérifier la grille d’Amsler œil par œil pour détecter précocement une métamorphopsie ou un scotome monoculaire3).
Le développement et la validation d’une application de test de vision sur smartphone (Peek Acuity) progressent. Son utilité pour le dépistage ophtalmologique dans les zones rurales ou à ressources médicales limitées a été rapportée, et les études cliniques montrent une bonne corrélation avec les méthodes traditionnelles6). Cependant, la gestion de la résolution, de la luminosité et de la distance de mesure sur l’écran du smartphone est difficile, et la précision est inférieure à celle des examens en établissement. Il est actuellement recommandé de l’utiliser uniquement comme outil de référence auxiliaire.
ForeseeHome est un dispositif de surveillance visuelle à domicile destiné aux patients atteints de DMLA. Dans l’essai randomisé HOME (Chew 2014), le groupe utilisant ForeseeHome a détecté plus précocement la conversion en DMLA exsudative et a significativement réduit la perte d’acuité visuelle par rapport à la surveillance ambulatoire traditionnelle7). Il est approuvé par la FDA, et des recherches se poursuivent pour son introduction au Japon.
Le diagnostic automatique des images du fond d’œil par apprentissage profond passe rapidement au stade pratique. L’étude de Google par Gulshan (2016) a montré qu’un réseau de neurones convolutifs profonds peut détecter la rétinopathie diabétique avec une sensibilité et une spécificité équivalentes ou supérieures à celles d’un ophtalmologiste spécialiste 8). À l’avenir, on espère réaliser un système simple de photographie du fond d’œil combiné à un appareil photo de smartphone et un auto-dépistage utilisant la lecture d’images par IA.
L’Association japonaise d’ophtalmologie mène des activités de sensibilisation recommandant un examen ophtalmologique régulier pour les personnes de 40 ans et plus, notamment autour de la « Journée de la protection des yeux » (10 octobre) 9). Pour encourager les consultations ophtalmologiques en l’absence de perception d’une baisse de vision, l’éducation des patients et la poursuite des activités de sensibilisation sociale sont indispensables.