步驟1:調整矯正狀態
在佩戴平時使用的眼鏡或隱形眼鏡的狀態下進行檢查。裸眼檢查會混入屈光不正導致的視物不清,無法準確評估。

在自我檢查視力下降的方法中,最重要的是逐一檢查每隻眼睛(單眼檢查)。
在日常雙眼視覺(雙眼睜開時的視覺)中,視力較好的眼睛會補償較差的眼睛。因此,單眼進展的疾病往往不易察覺,導致就診延遲。青光眼、年齡相關性黃斑部病變和視網膜剝離通常從單眼開始發病和進展,由於雙眼視覺的補償作用容易被忽視。
根據日本新發視覺障礙認證原因的全數調查(Morizane 2019),青光眼、糖尿病視網膜病變和年齡相關性黃斑部病變是後天失明的主要原因1)。這些疾病在早期至中期幾乎沒有主觀症狀,透過自我檢查和定期眼科檢查早期發現是保留視功能的關鍵。
多治見研究(Iwase 2004)報告日本40歲以上族群原發性開放角型青光眼的盛行率約5%2)。其中正常眼壓性青光眼約佔72%,即使眼壓在統計正常範圍內,視野缺損仍會進展2)。大多數患者未就診、未診斷,因此需要包括視神經和視野評估在內的定期檢查,而不僅僅是測量眼壓。
建議養成每週一次左右的習慣。例如,在看日曆或睡前養成單眼檢查的習慣更容易堅持。40歲以上族群還建議每年進行一次眼科檢查3)。如有青光眼或年齡相關性黃斑部病變家族史,應考慮更頻繁的自我檢查和更早的眼科就診。
單眼檢查無需特殊設備即可進行。按照以下4個步驟操作。
步驟1:調整矯正狀態
在佩戴平時使用的眼鏡或隱形眼鏡的狀態下進行檢查。裸眼檢查會混入屈光不正導致的視物不清,無法準確評估。
步驟2:輕輕遮蓋一隻眼睛
用手掌輕輕遮蓋一隻眼睛。注意不要壓迫眼球。交替檢查每隻眼睛。
步驟3:檢查遠距離和近距離
遠距離:用單眼分別查看電視螢幕、日曆、掛鐘上的文字。近距離:用單眼分別查看書本或智慧型手機上的文字。
步驟4:評估左右差異
檢查左右眼在視力、視野、扭曲方面是否存在明顯差異。注意「單眼看時文字缺失」、「直線扭曲」、「視野邊緣變暗」等變化。
阿姆斯勒方格表(Amsler grid)是一種標準化的自我檢查工具,由方格線和中心點組成。用於檢測黃斑部(視網膜中心區域)的異常。
| 阿姆斯勒所見 | 疑似狀態 | 處理參考 |
|---|---|---|
| 所有格線看起來都是直的 | 可能正常 | 定期繼續檢查 |
| 中心附近的線出現波浪狀或扭曲 | 可能患有黃斑疾病(如年齡相關性黃斑變性、黃斑前膜等)4) | 數日內就診眼科 |
| 中心有暗點(看不見的區域) | 可能患有黃斑部病變 | 儘早就診眼科 |
| 網格的一部分缺失或看不見 | 可能患有視網膜疾病或青光眼 | 儘早就診眼科 |
| 線條模糊或朦朧 | 可能患有白內障或屈光不正 | 到眼科做詳細檢查 |
一項關於阿姆斯勒方格表用於年齡相關性黃斑部病變(AMD)篩檢的系統性回顧(Faes 2014)報告,其對中心5度內視物變形的檢測敏感度約為70% 4)。雖然對檢測視物變形(扭曲視覺)有用,但對於微小病變或非典型AMD可能出現偽陰性 5)。
阿姆斯勒方格表並非萬能,需要注意「陰性不代表沒有問題」 5)。特別是高風險族群(如AMD家族史、玻璃膜疣病史等),應結合定期眼科檢查。
對於視物變形的定量評估,M-CHARTS(變形量定量圖表)很有用,可以客觀測量視網膜前膜、黃斑裂孔和年齡相關性黃斑部病變中的變形量 6)。
通常在眼科門診發放。此外,日本眼科醫師會、眼科學會官方網站以及眼科疾病宣導網站提供可列印的模板。一些智慧型手機應用程式也包含用於自我檢查的阿姆斯勒方格表。但螢幕解析度和顯示尺寸會影響檢查準確性,因此最好使用列印的標準圖表。
以下是透過單眼檢查和阿姆斯勒方格表可能發現的主要眼疾。
| 症狀/所見 | 疑似主要疾病 | 緊急程度 |
|---|---|---|
| 視力模糊(霧視)/ 眩光 | 白內障 | 低(定期就診) |
| 視野缺損(逐漸) | 青光眼 2) | 中(儘早就診) |
| 中心扭曲或變暗 | 年齡相關性黃斑部病變、黃斑前膜4) | 中(早期就診) |
| 飛蚊症突然增加 | 玻璃體後剝離、視網膜裂孔 | 中至高(早期至當日就診) |
| 簾狀陰影或視野缺損 | 視網膜剝離 | 高(當日就診) |
| 突然視力下降 | 視網膜中央動脈阻塞、缺血性視神經病變等 | 高(當日就診) |
| 視力下降+飛蚊症(糖尿病患者) | 糖尿病視網膜病變、玻璃體出血7) | 中至高 |
| 高度近視伴視野缺損 | 近視性青光眼/近視性黃斑變性8) | 中(建議早期就診) |
白內障:50歲以上最常見的視力下降原因。水晶體混濁表現為霧視或眩光。多為雙眼性,但常有左右差異。
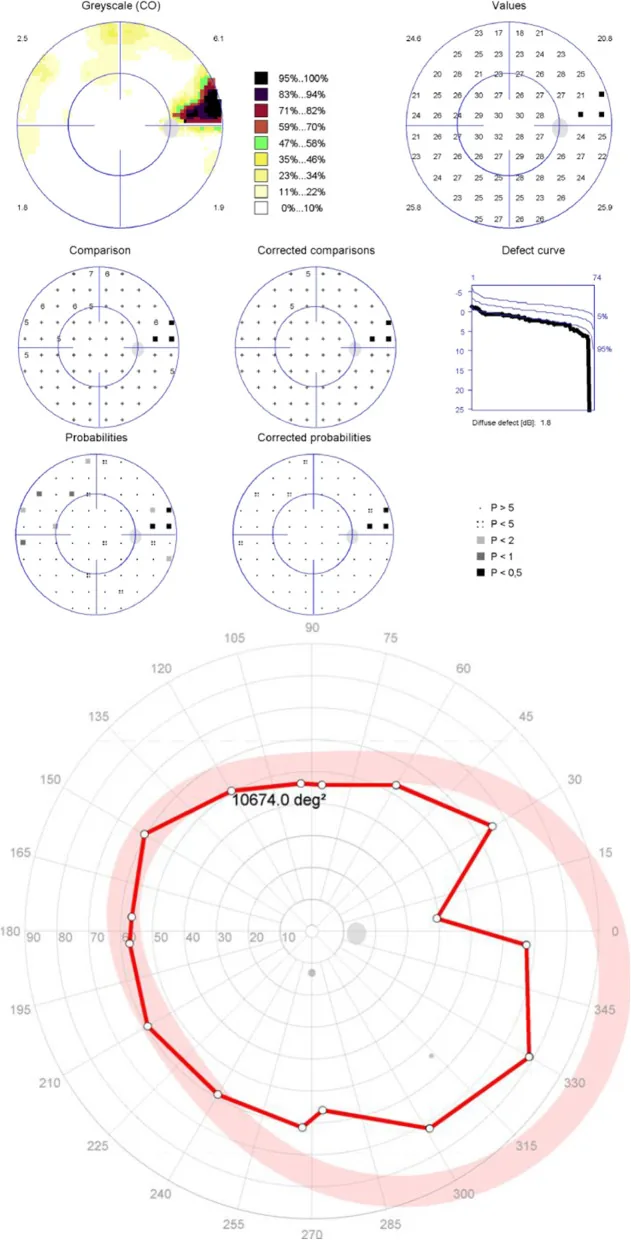
青光眼:視野缺損逐漸進展。中心視力保持到晚期,因此不進行單眼檢查會延誤發現2)。日本人青光眼中約72%為正常眼壓性青光眼,即使眼壓正常也會發生和進展。
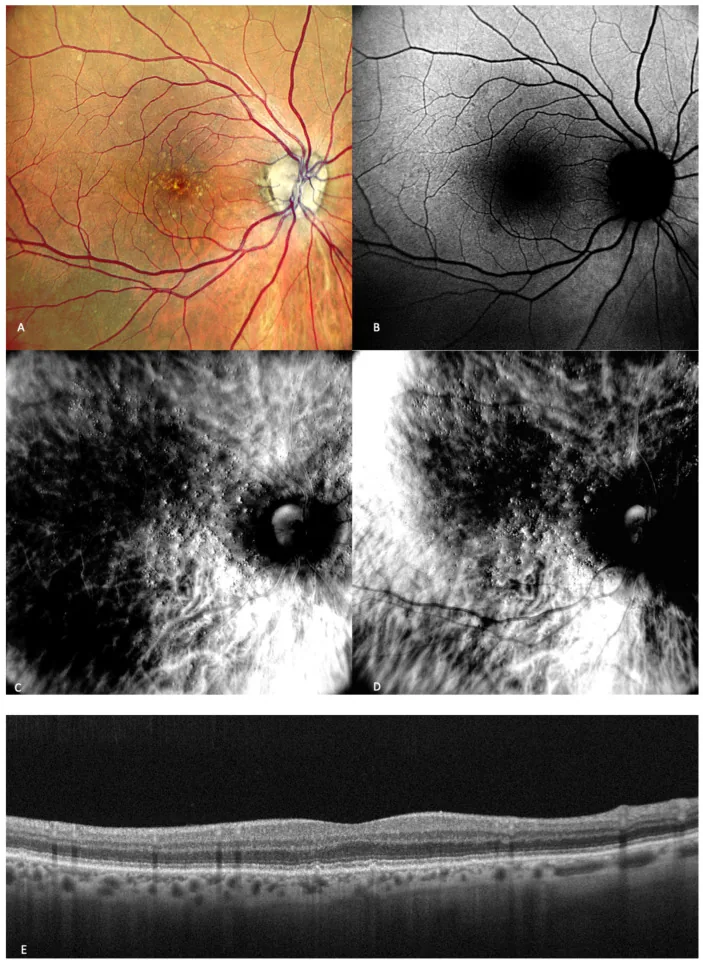
年齡相關性黃斑變性:主要症狀為視物變形(直線變彎)和中心暗點。常單眼發病,雙眼視時難以察覺變形4)。阿姆斯勒方格表對早期發現有效。
糖尿病視網膜病變:糖尿病患者必須定期進行眼底檢查7)。早期無症狀,當自覺視力下降時,病情往往已進展。
視網膜剝離:典型症狀包括飛蚊症突然增多、閃光感、簾狀陰影和視野缺損。可能需要緊急手術,需當日就診。
以下是根據自我檢查結果決定就診時機的標準。
| 緊急程度 | 症狀和體徵示例 | 建議行動 |
|---|---|---|
| 當日就診 | 突然視力下降、簾幕狀陰影、飛蚊症急劇增多、光視症、劇烈眼痛 | 當天前往眼科急診或眼科專科門診 |
| 早期就診(數日內) | 單眼視力有差異、阿姆斯勒表出現扭曲或缺損、慢性視物模糊或眩光惡化 | 數日內就診眼科 |
| 定期就診(計劃性) | 無自覺症狀但年齡40歲以上、有危險因子或家族史 | 每年至少一次眼科檢查1)2) |
即使沒有疼痛,視力或視野的左右差異也是重要信號。青光眼、年齡相關性黃斑部病變和視網膜疾病都是無痛性進展。如果察覺到左右眼差異,強烈建議在數日內就診眼科。不要認為「不痛就沒事」,早期發現直接關係到治療效果。
單眼檢查的重要性源於雙眼視覺的神經生理補償機制。
人類的視覺系統在大腦(初級視覺皮質和高級視覺皮質)中整合來自雙眼的信息。即使一隻眼睛的視力或視野下降,來自另一隻眼睛的輸入會進行補償,因此輕度至中度的單眼異常在日常雙眼視覺中往往不被察覺。
這種補償在以下情況下尤其容易導致漏診:
根據多治見研究,日本人的青光眼約72%為正常眼壓性青光眼(眼壓≤21 mmHg仍進展)1)。僅靠眼壓測量難以發現,需要結合視盤觀察、OCT RNFL評估和視野檢查進行定期檢查。即使眼壓正常,視野缺損也會進展,容易產生「眼壓正常所以沒問題」的錯誤安心感。定期單眼檢查發現視野的左右差異或變化,可成為就診的契機。
滲出型AMD通常從單眼發病,發病眼可能先於對側眼。雙眼同時發病較少見,因此為了早期發現單眼的變視或暗點,建議單眼逐一進行阿姆斯勒方格表檢查3)。
使用智慧型手機的視力檢查應用(Peek Acuity)的開發和驗證正在推進。其在農村或醫療資源有限地區作為眼科篩查工具的有效性已有報導,臨床驗證顯示與傳統方法具有良好的相關性6)。然而,智慧型手機螢幕的解析度、亮度和測量距離的管理困難,精度低於設施檢查。目前建議僅作為輔助參考工具使用。
ForeseeHome是一種針對年齡相關性黃斑部病變患者的家庭視覺監測設備。在HOME研究(Chew 2014)的RCT中,與常規門診監測相比,使用ForeseeHome的組更早檢測到向滲出型AMD的轉化,並顯著抑制了視力損失7)。已獲FDA批准,在日本推廣的研究正在進行中。
基於深度學習的眼底影像自動診斷正迅速進入實用階段。Gulshan(2016)的Google研究顯示,深度卷積神經網路檢測糖尿病視網膜病變的敏感度和特異度達到甚至超過眼科專家8)。未來,結合智慧型手機相機的簡易眼底攝影系統以及利用AI判讀的自助篩檢有望實現。
日本眼科醫學會以「愛眼日」(10月10日)為中心,推廣40歲以上民眾定期接受眼科檢查的宣導活動9)。為了促使尚未自覺視力下降的人就診,持續的患者教育與社會宣導活動不可或缺。