ขั้นตอนที่ 1: เตรียมสภาพการแก้ไขสายตา
ทำการตรวจขณะสวมแว่นตาหรือคอนแทคเลนส์ที่ใช้ตามปกติ หากทำโดยไม่มีการแก้ไข ความยากในการมองเห็นเนื่องจากความผิดปกติของการหักเหแสงจะปะปน ทำให้ประเมินผลได้ไม่แม่นยำ

ในบรรดาวิธีการตรวจด้วยตนเองเพื่อรับรู้การมองเห็นลดลง สิ่งสำคัญที่สุดคือการตรวจทีละตา (การตรวจตาเดียว)
ในการมองเห็นด้วยสองตาทุกวัน (การมองเห็นโดยลืมตาทั้งสองข้าง) ตาข้างที่ดีจะชดเชยตาข้างที่แย่กว่า ดังนั้นอาการของโรคที่ดำเนินไปข้างเดียวจึงยากที่จะรับรู้ ทำให้ไปพบแพทย์ล่าช้า ต้อหิน จอประสาทตาเสื่อมตามอายุ และจอตาลอกมักเริ่มและดำเนินไปในตาข้างเดียว และถูกมองข้ามได้ง่ายเนื่องจากผลการชดเชยของการมองเห็นด้วยสองตา
จากการศึกษาเฝ้าระวังสาเหตุของความบกพร่องทางการมองเห็นรายใหม่ในญี่ปุ่น (Morizane 2019) ต้อหิน จอประสาทตาเสื่อมจากเบาหวาน และจอประสาทตาเสื่อมตามอายุเป็นสาเหตุหลักของการตาบอดในวัยกลางคน 1) ทั้งหมดมีอาการ主观น้อยในระยะต้นถึงระยะกลาง และการตรวจพบตั้งแต่เนิ่นๆ โดยการตรวจด้วยตนเองและการตรวจตาเป็นระยะเป็นกุญแจสำคัญในการรักษาการทำงานของการมองเห็น
การศึกษา Tajimi (Iwase 2004) รายงานความชุกของต้อหินมุมเปิดปฐมภูมิในผู้ที่มีอายุมากกว่า 40 ปีในญี่ปุ่นประมาณ 5% 2) ในจำนวนนี้ประมาณ 72% เป็นต้อหินความดันปกติ ซึ่งข้อบกพร่องของลานสายตาดำเนินไปแม้ความดันลูกตาอยู่ในช่วงปกติทางสถิติ 2) ผู้ป่วยส่วนใหญ่ไม่ไปพบแพทย์และไม่ได้รับการวินิจฉัย จึงจำเป็นต้องตรวจเป็นระยะซึ่งรวมถึงการประเมินเส้นประสาทตาและลานสายตา ไม่ใช่แค่วัดความดันลูกตาเท่านั้น
แนะนำให้ทำเป็นนิสัยประมาณสัปดาห์ละครั้ง ตัวอย่างเช่น การตรวจทีละตาเมื่อดูปฏิทินหรือก่อนนอนจะช่วยให้ทำต่อเนื่องได้ สำหรับผู้ที่มีอายุมากกว่า 40 ปี แนะนำให้ตรวจตาปีละครั้งด้วย 3) หากมีประวัติครอบครัวเป็นต้อหินหรือจอประสาทตาเสื่อมตามอายุ ควรพิจารณาตรวจด้วยตนเองบ่อยขึ้นและไปพบจักษุแพทย์ตั้งแต่เนิ่นๆ
การตรวจทีละตาสามารถทำได้โดยไม่ต้องใช้อุปกรณ์พิเศษ ดำเนินการตาม 4 ขั้นตอนต่อไปนี้
ขั้นตอนที่ 1: เตรียมสภาพการแก้ไขสายตา
ทำการตรวจขณะสวมแว่นตาหรือคอนแทคเลนส์ที่ใช้ตามปกติ หากทำโดยไม่มีการแก้ไข ความยากในการมองเห็นเนื่องจากความผิดปกติของการหักเหแสงจะปะปน ทำให้ประเมินผลได้ไม่แม่นยำ
ขั้นตอนที่ 2: ปิดตาข้างหนึ่งเบา ๆ
ใช้ฝ่ามือปิดตาข้างหนึ่งเบา ๆ ระวังอย่ากดลูกตา ตรวจสอบทีละตาสลับกัน
ขั้นตอนที่ 3: ตรวจสอบระยะไกลและระยะใกล้
ระยะไกล: ตรวจสอบตัวอักษรบนหน้าจอทีวี ปฏิทิน และนาฬิกาแขวนผนังด้วยแต่ละตา ระยะใกล้: ตรวจสอบตัวอักษรในหนังสือหรือสมาร์ทโฟนด้วยแต่ละตา
ขั้นตอนที่ 4: ประเมินความแตกต่างระหว่างสองตา
ตรวจสอบว่ามีความแตกต่างที่ชัดเจนในด้านความคมชัดของภาพ ขอบเขตการมองเห็น หรือการบิดเบือนระหว่างตาซ้ายและขวาหรือไม่ สังเกตการเปลี่ยนแปลง เช่น “ตัวอักษรหายไปเมื่อมองด้วยตาเดียว” “เส้นตรงบิดเบี้ยว” หรือ “ขอบเขตการมองเห็นมืดลง”
แนะนำให้ตรวจด้วยสภาพการแก้ไขสายตาปกติ (ใส่แว่นตาหรือคอนแทคเลนส์) หากตรวจโดยไม่สวมแว่น จะไม่สามารถแยกความแตกต่างระหว่างการมองเห็นไม่ชัดจากความผิดปกติของการหักเหของแสง (สายตาสั้น สายตายาว สายตาเอียง) กับการมองเห็นไม่ชัดจากโรคตาได้ การตรวจวัดสายตาที่แก้ไขแล้วจะช่วยประเมินความแตกต่างระหว่างสองตาโดยพิจารณาจากการมองเห็นที่แท้จริง
ตาราง Amsler เป็นเครื่องมือตรวจสอบตนเองที่ได้มาตรฐาน ประกอบด้วยเส้นตารางและจุดศูนย์กลาง ใช้เพื่อตรวจจับความผิดปกติของจอประสาทตาส่วนกลาง (บริเวณศูนย์กลางของเรตินา)
| ผลการตรวจตาราง Amsler | ภาวะที่สงสัย | แนวทางการดำเนินการ |
|---|---|---|
| เส้นกริดทั้งหมดดูตรง | มีความเป็นไปได้ปกติ | ตรวจอย่างสม่ำเสมอต่อไป |
| เส้นใกล้ศูนย์กลางเป็นคลื่นหรือบิดเบี้ยว | มีความเป็นไปได้ของโรคจอประสาทตา (เช่น จอประสาทตาเสื่อมตามอายุ, เยื่อเหนือจอตา)4) | ไปพบจักษุแพทย์ภายในไม่กี่วัน |
| มีจุดบอด (บริเวณที่มองไม่เห็น) ตรงศูนย์กลาง | มีความเป็นไปได้ของรอยโรคที่จอประสาทตา | ไปพบจักษุแพทย์แต่เนิ่นๆ |
| ส่วนหนึ่งของกริดหายไปและมองไม่เห็น | มีความเป็นไปได้ของโรคจอตาหรือต้อหิน | ไปพบจักษุแพทย์แต่เนิ่นๆ |
| เส้นเบลอหรือพร่ามัว | มีความเป็นไปได้ของต้อกระจกหรือความผิดปกติของการหักเหแสง | ตรวจละเอียดโดยจักษุแพทย์ |
ในการทบทวนอย่างเป็นระบบของแผนภูมิ Amsler สำหรับการคัดกรองจอประสาทตาเสื่อมตามอายุ (AMD) (Faes 2014) มีรายงานความไวประมาณ 70% สำหรับการตรวจพบภาพบิดเบี้ยวภายใน 5 องศาศูนย์กลาง 4) แม้ว่าจะมีประโยชน์ในการตรวจหาภาพบิดเบี้ยว (อาการเห็นภาพบิดเบี้ยว) แต่อาจเกิดผลลบลวงในรอยโรคขนาดเล็กหรือ AMD ที่ไม่ปกติ 5)
แผนภูมิ Amsler ไม่ใช่เครื่องมือที่สมบูรณ์แบบ และจำเป็นต้องทราบว่า “ผลลบไม่ได้หมายความว่าไม่มีปัญหา” 5) โดยเฉพาะในผู้ที่มีความเสี่ยงสูง (ประวัติครอบครัวเป็นจอประสาทตาเสื่อมตามอายุ ประวัติดรูเซน ฯลฯ) การใช้ร่วมกับการตรวจตาเป็นประจำเป็นสิ่งสำคัญ
สำหรับการประเมินปริมาณภาพบิดเบี้ยว M-CHARTS (แผนภูมิวัดปริมาณภาพบิดเบี้ยว) มีประโยชน์ โดยสามารถวัดปริมาณภาพบิดเบี้ยวได้อย่างเป็นกลางในเยื่อเหนือจอประสาทตา รูจอประสาทตา และจอประสาทตาเสื่อมตามอายุ 6)
มักแจกจ่ายที่คลินิกตา นอกจากนี้ยังมีเทมเพลตสำหรับพิมพ์บนเว็บไซต์ทางการของสมาคมจักษุวิทยาญี่ปุ่นและสมาคมจักษุวิทยาญี่ปุ่น รวมถึงเว็บไซต์ให้ความรู้เกี่ยวกับโรคตา แอปพลิเคชันสมาร์ทโฟนบางตัวก็มีแผนภูมิ Amsler สำหรับตรวจสอบตนเองด้วย อย่างไรก็ตาม เนื่องจากความละเอียดหน้าจอและขนาดการแสดงผลมีผลต่อความแม่นยำในการตรวจ ควรใช้แผนภูมิมาตรฐานที่พิมพ์บนกระดาษจะดีกว่า
ต่อไปนี้คือโรคตาหลักที่อาจเป็นจุดเริ่มต้นของการค้นพบผ่านการตรวจตาข้างเดียวและแผนภูมิ Amsler
| อาการ/สิ่งที่พบ | โรคหลักที่สงสัย | ระดับความเร่งด่วน |
|---|---|---|
| ตามัว (มัว) หรือแสบตา | ต้อกระจก | ต่ำ (ตรวจตามปกติ) |
| สูญเสียลานตาทีละน้อย | ต้อหิน 2) | ปานกลาง (ตรวจเร็ว) |
| ศูนย์กลางการมองเห็นบิดเบี้ยวหรือมืด | จอประสาทตาเสื่อมตามอายุ, เยื่อเหนือจอตา4) | ปานกลาง (พบแพทย์เร็ว) |
| อาการเห็นจุดลอยเพิ่มขึ้นอย่างกะทันหัน | วุ้นตาหลุดจากจอประสาทตาส่วนหลัง, จอตาฉีกขาด | ปานกลางถึงสูง (เร็วถึงทันที) |
| เงาคล้ายม่านกั้น, ขอบเขตการมองเห็นบกพร่อง | จอตาลอก | สูง (ทันที) |
| การมองเห็นลดลงอย่างกะทันหัน | หลอดเลือดแดงจอตาส่วนกลางอุดตัน, โรคเส้นประสาทตาขาดเลือด เป็นต้น | สูง (ทันที) |
| การมองเห็นลดลง + เห็นจุดลอย (ผู้ป่วยเบาหวาน) | จอประสาทตาจากเบาหวาน, เลือดออกในวุ้นตา7) | ปานกลางถึงสูง |
| สายตาสั้นมากร่วมกับความบกพร่องของลานสายตา | ต้อหินจากสายตาสั้นและจอประสาทตาเสื่อมจากสายตาสั้น8) | ปานกลาง (พบแพทย์เร็ว) |
ต้อกระจก: สาเหตุที่พบบ่อยที่สุดของการมองเห็นลดลงในผู้ที่มีอายุ 50 ปีขึ้นไป การขุ่นของเลนส์ทำให้มองเห็นพร่ามัวและแสบตา มักเป็นทั้งสองข้างแต่อาจไม่เท่ากัน
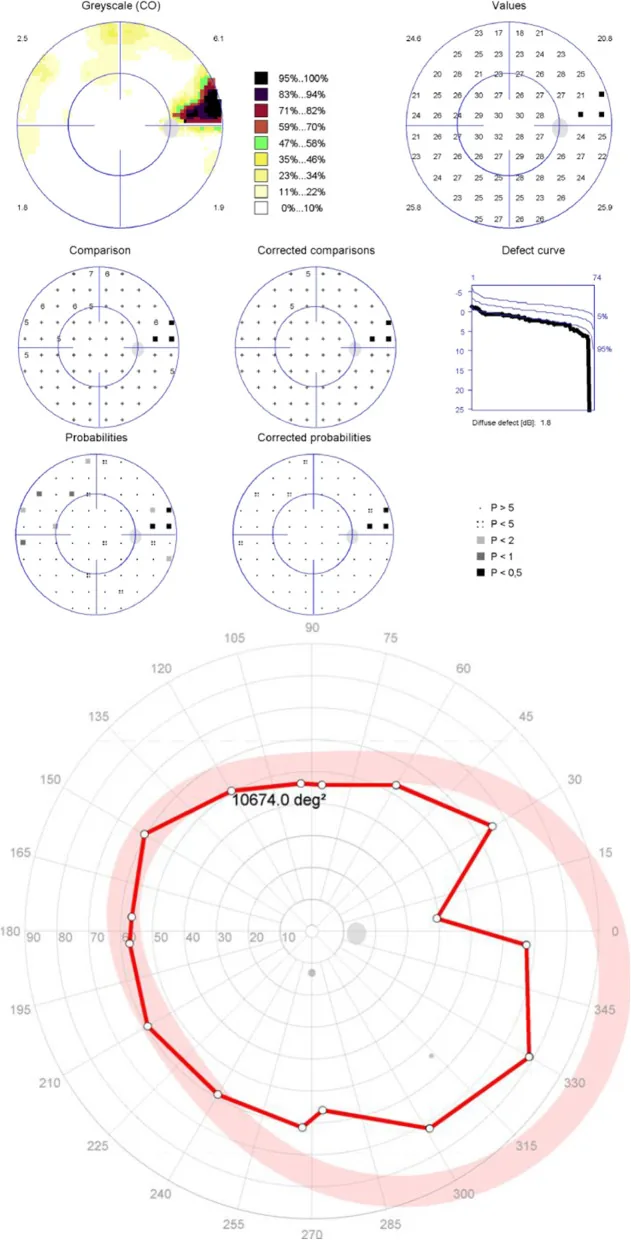
ต้อหิน: ความบกพร่องของลานสายตาดำเนินไปอย่างช้าๆ การมองเห็นส่วนกลางยังคงดีจนถึงระยะท้าย ดังนั้นการไม่ตรวจทีละตาอาจทำให้ตรวจพบช้า2) ประมาณ 72% ของต้อหินในคนญี่ปุ่นเป็นต้อหินความดันตาปกติ ซึ่งเกิดขึ้นและดำเนินไปแม้ความดันลูกตาปกติ
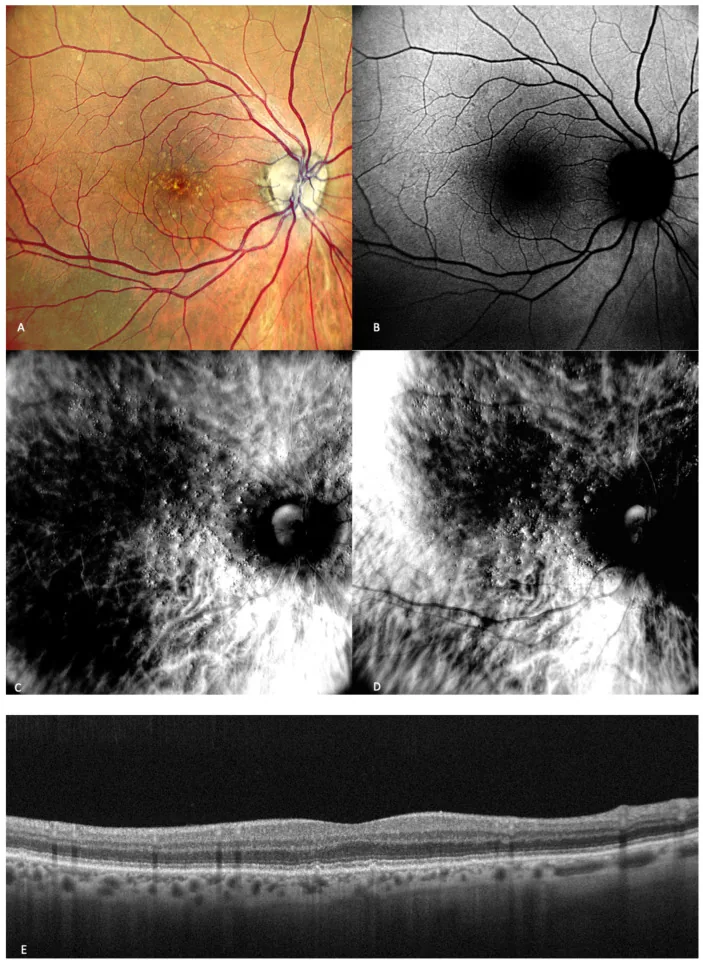
จอประสาทตาเสื่อมตามอายุ: อาการหลักคือภาพบิดเบี้ยว (เส้นตรงดูคด) และจุดบอดกลาง มักเป็นข้างเดียว ทำให้ภาพบิดเบี้ยวสังเกตได้ยากเมื่อมองสองตา4) แผ่น Amsler มีประสิทธิภาพในการตรวจพบเร็ว
จอประสาทตาเสื่อมจากเบาหวาน: การตรวจอวัยวะภายในตาเป็นประจำจำเป็นสำหรับผู้ป่วยเบาหวาน7) ระยะแรกไม่มีอาการ เมื่อรู้สึกว่าการมองเห็นลดลง โรคมักอยู่ในระยะลุกลาม
จอประสาทตาลอก: อาการทั่วไป ได้แก่ จำนวนจุดลอยเพิ่มขึ้นอย่างกะทันหัน เห็นแสงวาบ เงาคล้ายม่าน และความบกพร่องของลานสายตา อาจต้องผ่าตัดฉุกเฉินและพบแพทย์ทันที
ด้านล่างนี้เป็นแนวทางในการพบแพทย์ตามผลการตรวจด้วยตนเอง
| ระดับความเร่งด่วน | ตัวอย่างอาการและอาการแสดง | การดำเนินการที่แนะนำ |
|---|---|---|
| ตรวจทันที (ภายในวันเดียวกัน) | สูญเสียการมองเห็นกะทันหัน เงาคล้ายม่านบัง เห็นจุดลอยเพิ่มขึ้นกะทันหัน เห็นแสงวาบ ปวดตาอย่างรุนแรง | ไปที่แผนกฉุกเฉินจักษุหรือคลินิกจักษุเฉพาะทางภายในวันเดียวกัน |
| ตรวจเร็ว (ภายในไม่กี่วัน) | ความแตกต่างของการมองเห็นระหว่างสองตา การบิดเบือนหรือหายไปในการทดสอบ Amsler ตาพร่าเรื้อรังหรืออาการไวแสงเพิ่มขึ้น | พบจักษุแพทย์ภายในไม่กี่วัน |
| ตรวจตามปกติ (ตามแผน) | ไม่มีอาการแต่อายุมากกว่า 40 ปี มีปัจจัยเสี่ยง มีประวัติครอบครัว | ตรวจตาปีละครั้งหรือมากกว่า1)2) |
แม้ไม่มีอาการปวด ความแตกต่างของความคมชัดหรือลานสายตาระหว่างสองตาเป็นสัญญาณสำคัญ ต้อหิน จอประสาทตาเสื่อมตามอายุ และโรคจอประสาทตาล้วนดำเนินไปโดยไม่เจ็บปวด หากคุณสังเกตเห็นความแตกต่าง แนะนำอย่างยิ่งให้ไปพบจักษุแพทย์ภายในไม่กี่วัน การคิดว่า “ไม่เจ็บก็ไม่เป็นไร” เป็นความผิดพลาด การตรวจพบแต่เนิ่นๆ สัมพันธ์โดยตรงกับผลการรักษา
ความสำคัญของการตรวจทีละตามาจากกลไกการชดเชยทางประสาทสรีรวิทยาในการมองเห็นสองตา
ระบบการมองเห็นของมนุษย์รวมข้อมูลจากทั้งสองตาในสมอง (คอร์เทกซ์การเห็นปฐมภูมิและคอร์เทกซ์การเห็นระดับสูง) แม้ว่าความคมชัดหรือลานสายตาของตาข้างหนึ่งจะลดลง ข้อมูลจากตาอีกข้างจะชดเชย ดังนั้นความผิดปกติข้างเดียวระดับเล็กน้อยถึงปานกลางมักไม่ถูกสังเกตในการมองเห็นสองตาในชีวิตประจำวัน
การชดเชยนี้ทำให้เกิดการมองข้าม โดยเฉพาะในสถานการณ์ต่อไปนี้:
จากการศึกษา Tajimi พบว่าประมาณ 72% ของโรคต้อหินในคนญี่ปุ่นเป็นโรคต้อหินความดันปกติ (ดำเนินต่อไปแม้ความดันลูกตาจะ ≤21 มม.ปรอท)1) การตรวจพบโดยการวัดความดันตาอย่างเดียวทำได้ยาก จำเป็นต้องตรวจเป็นประจำโดยรวมการสังเกตหัวประสาทตา การประเมิน RNFL ด้วย OCT และการตรวจลานสายตา แม้ความดันตาจะปกติ ข้อบกพร่องของลานสายตาก็ยังดำเนินไป ทำให้เกิดความเข้าใจผิดว่า “ความดันปกติจึงไม่มีปัญหา” การตรวจตาข้างเดียวเป็นประจำช่วยให้สังเกตเห็นความแตกต่างหรือการเปลี่ยนแปลงของลานสายตาระหว่างสองตา ซึ่งนำไปสู่การไปพบแพทย์
AMD ชนิดเปียกมักเริ่มที่ตาข้างหนึ่งก่อนอีกข้างหนึ่ง ไม่ค่อยเกิดพร้อมกันทั้งสองตา ดังนั้นจึงแนะนำให้ตรวจตาราง Amsler ทีละตาเพื่อตรวจหาภาพบิดเบือนหรือจุดบอดในตาที่เป็นโรคแต่เนิ่นๆ3)
แอปพลิเคชันตรวจวัดสายตาบนสมาร์ทโฟน (เช่น Peek Acuity) กำลังได้รับการพัฒนาและตรวจสอบความถูกต้อง มีรายงานประโยชน์ในการคัดกรองโรคตาในพื้นที่ชนบทหรือพื้นที่ที่มีทรัพยากรทางการแพทย์จำกัด และการศึกษาทางคลินิกแสดงความสัมพันธ์ที่ดีกับวิธีดั้งเดิม6) อย่างไรก็ตาม การควบคุมความละเอียดหน้าจอ ความสว่าง และระยะการวัดทำได้ยาก ทำให้ความแม่นยำต่ำกว่าการตรวจทางคลินิก ปัจจุบันแนะนำให้ใช้เป็นเครื่องมืออ้างอิงเสริมเท่านั้น
ForeseeHome เป็นอุปกรณ์ติดตามการมองเห็นที่บ้านสำหรับผู้ป่วยจอประสาทตาเสื่อมตามอายุ ในการศึกษา HOME (Chew 2014) กลุ่มที่ใช้ ForeseeHome ตรวจพบการเปลี่ยนเป็น AMD ชนิดเปียกได้เร็วกว่าการติดตามทางคลินิกแบบดั้งเดิม และยับยั้งการสูญเสียการมองเห็นได้อย่างมีนัยสำคัญ7) ได้รับการอนุมัติจาก FDA และยังคงมีการวิจัยเพื่อเผยแพร่ในญี่ปุ่น
การวินิจฉัยภาพถ่ายจอประสาทตาอัตโนมัติโดยใช้การเรียนรู้เชิงลึกกำลังก้าวเข้าสู่ขั้นตอนการปฏิบัติอย่างรวดเร็ว ในการศึกษาของ Google โดย Gulshan (2016) พบว่าโครงข่ายประสาทเทียมแบบคอนโวลูชันเชิงลึกสามารถตรวจจับเบาหวานขึ้นจอประสาทตาได้ด้วยความไวและความจำเพาะที่เทียบเท่าหรือดีกว่าแพทย์ผู้เชี่ยวชาญด้านจักษุ 8) ในอนาคต คาดว่าจะเกิดระบบถ่ายภาพจอประสาทตาแบบง่ายที่รวมกับกล้องสมาร์ทโฟน และการตรวจคัดกรองด้วยตนเองโดยใช้ AI ช่วยอ่านผล
สมาคมจักษุแพทย์ญี่ปุ่นจัดกิจกรรมสร้างความตระหนักรู้โดยเน้นที่ “วันรักดวงตา” (10 ตุลาคม) เพื่อแนะนำให้ผู้ที่มีอายุ 40 ปีขึ้นไปตรวจตาเป็นประจำ 9) เพื่อกระตุ้นให้ไปพบจักษุแพทย์แม้ไม่รู้สึกว่าสายตาลดลง การให้ความรู้แก่ผู้ป่วยและการดำเนินกิจกรรมสร้างความตระหนักรู้ทางสังคมอย่างต่อเนื่องเป็นสิ่งจำเป็น