Schritt 1: Korrekturzustand herstellen
Führen Sie den Test mit Ihrer üblichen Brille oder Kontaktlinsen durch. Bei bloßem Auge würden Sehschwierigkeiten durch Brechungsfehler vermischt, was eine genaue Beurteilung unmöglich macht.

Unter den Methoden zur Selbstkontrolle einer Sehverschlechterung ist die wichtigste die Überprüfung jedes Auges einzeln (monokulare Kontrolle).
Beim alltäglichen beidäugigen Sehen (Sehen mit beiden offenen Augen) gleicht das Auge mit der besseren Sehschärfe das schwächere Auge aus. Daher werden einseitig fortschreitende Erkrankungen oft nicht bemerkt, was zu einer verzögerten Konsultation führt. Glaukom, AMD und Netzhautablösung beginnen und schreiten häufig auf einem Auge fort und werden aufgrund des kompensierenden Effekts des beidäugigen Sehens leicht übersehen.
Laut einer umfassenden Studie zu den Ursachen neuer Sehbehinderungszertifizierungen in Japan (Morizane 2019) sind Glaukom, diabetische Retinopathie und AMD die häufigsten Ursachen für erworbene Blindheit 1). Alle sind im Früh- bis Mittelstadium symptomarm, und die Früherkennung durch Selbstkontrolle und regelmäßige augenärztliche Untersuchungen ist der Schlüssel zur Erhaltung der Sehfunktion.
Die Tajimi-Studie (Iwase 2004) berichtet eine Prävalenz des primären Offenwinkelglaukoms von etwa 5 % bei Personen über 40 Jahren in Japan 2). Davon sind etwa 72 % Normaldruckglaukome, bei denen Gesichtsfeldausfälle trotz statistisch normalem Augeninnendruck fortschreiten 2). Die Mehrheit der Betroffenen bleibt ununtersucht und undiagnostiziert, und regelmäßige Untersuchungen, die eine Beurteilung des Sehnervs und des Gesichtsfelds umfassen, nicht nur die Messung des Augeninnendrucks, sind erforderlich.
Es ist wünschenswert, sie etwa einmal pro Woche zur Gewohnheit zu machen. Zum Beispiel erleichtert es die Kontinuität, wenn man sich angewöhnt, beim Betrachten eines Kalenders oder vor dem Schlafengehen jedes Auge einzeln zu überprüfen. Für Personen über 40 Jahren wird auch eine jährliche augenärztliche Untersuchung empfohlen 3). Bei familiärer Vorbelastung mit Glaukom oder AMD sollten häufigere Selbstkontrollen und eine frühzeitige augenärztliche Konsultation in Betracht gezogen werden.
Der einäugige Check kann ohne spezielle Geräte durchgeführt werden. Gehen Sie in den folgenden 4 Schritten vor.
Schritt 1: Korrekturzustand herstellen
Führen Sie den Test mit Ihrer üblichen Brille oder Kontaktlinsen durch. Bei bloßem Auge würden Sehschwierigkeiten durch Brechungsfehler vermischt, was eine genaue Beurteilung unmöglich macht.
Schritt 2: Ein Auge leicht bedecken
Bedecken Sie ein Auge leicht mit der Handfläche. Achten Sie darauf, den Augapfel nicht zu drücken. Überprüfen Sie abwechselnd jedes Auge.
Schritt 3: Fern- und Nahsicht prüfen
Fernsicht: Betrachten Sie die Buchstaben auf dem Fernsehbildschirm, einem Kalender oder einer Wanduhr mit jedem Auge. Nahsicht: Betrachten Sie die Buchstaben eines Buches oder Smartphones mit jedem Auge.
Schritt 4: Seitenunterschied bewerten
Überprüfen Sie, ob es einen deutlichen Unterschied zwischen den Augen in Bezug auf Sehschärfe, Gesichtsfeld oder Verzerrung gibt. Achten Sie auf Veränderungen wie „Buchstaben fehlen beim Sehen mit einem Auge“, „gerade Linien erscheinen verzerrt“ oder „der Rand des Gesichtsfeldes ist dunkel“.
Es wird empfohlen, die Überprüfung mit Ihrer üblichen Korrektur (Brille oder Kontaktlinsen) durchzuführen. Wenn Sie ohne Korrektur prüfen, können Sie eine Sehbeeinträchtigung durch Brechungsfehler (Kurzsichtigkeit, Weitsichtigkeit, Astigmatismus) nicht von einer durch Augenkrankheiten unterscheiden. Mit korrigiertem Sehvermögen können Sie den Unterschied zwischen den Augen basierend auf Ihrem normalen Sehen beurteilen.
Das Amsler-Gitter ist ein standardisiertes Selbsttestwerkzeug, das aus Gitterlinien und einem zentralen Punkt besteht. Es wird verwendet, um Anomalien der Makula (des zentralen Teils der Netzhaut) zu erkennen.
| Amsler-Befund | Verdacht auf | Empfohlenes Vorgehen |
|---|---|---|
| Alle Gitterlinien erscheinen gerade | Wahrscheinlich normal | Regelmäßig fortsetzen |
| Linien in der Nähe des Zentrums wellen oder verzerren sich | Mögliche Makulaerkrankung (altersbedingte Makuladegeneration, epiretinale Membran usw.)4) | Innerhalb weniger Tage einen Augenarzt aufsuchen |
| Zentrales Skotom (unsichtbarer Bereich) vorhanden | Mögliche Makulaerkrankung | Frühzeitig einen Augenarzt aufsuchen |
| Ein Teil des Gitters fehlt oder ist unsichtbar | Mögliche Netzhauterkrankung oder Glaukom | Frühzeitig einen Augenarzt aufsuchen |
| Linien sind verschwommen oder trüb | Möglicher Katarakt oder Refraktionsfehler | Augenärztliche Abklärung |
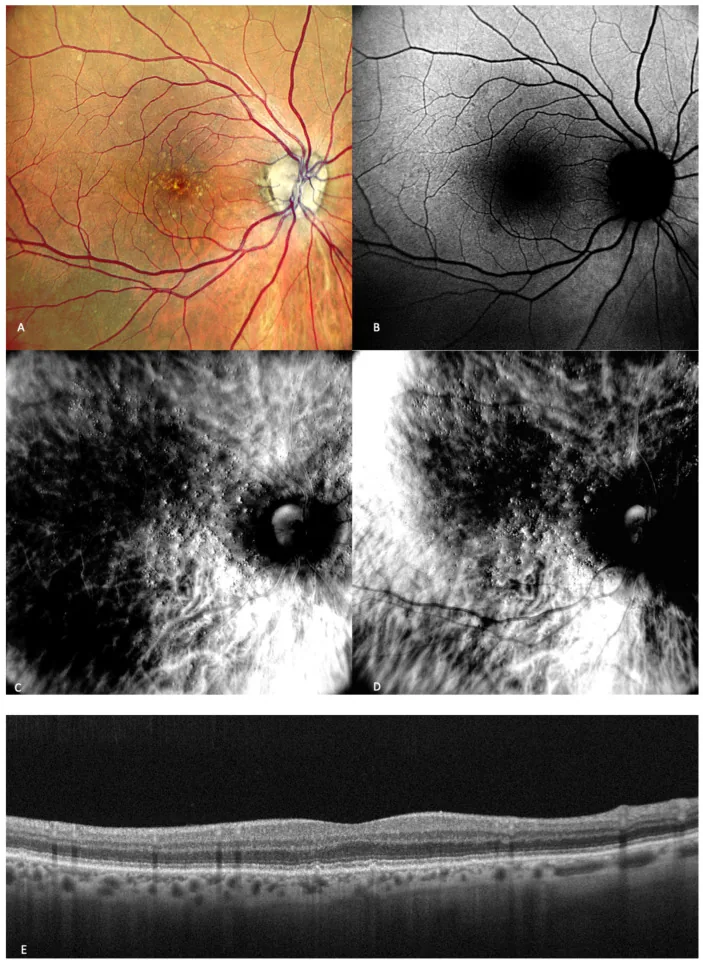
Eine systematische Übersicht über das Amsler-Gitter zum Screening auf altersbedingte Makuladegeneration (AMD) (Faes 2014) berichtet eine Sensitivität von etwa 70 % für die Erkennung von Metamorphopsie innerhalb der zentralen 5 Grad 4). Es ist nützlich für die Erkennung von Metamorphopsie (verzerrtes Sehen), aber bei kleinen Läsionen oder atypischer AMD können falsch-negative Ergebnisse auftreten 5).
Das Amsler-Gitter ist nicht allmächtig, und es ist wichtig zu beachten, dass ein negatives Ergebnis nicht bedeutet, dass kein Problem vorliegt 5). Insbesondere bei Hochrisikopersonen (familiäre Vorgeschichte von AMD, Vorgeschichte von Drusen usw.) ist es wichtig, dies mit regelmäßigen augenärztlichen Untersuchungen zu kombinieren.
Für die quantitative Bewertung der Metamorphopsie sind M-CHARTS (Metamorphopsie-Quantifizierungstafel) nützlich und können das Ausmaß der Metamorphopsie bei epiretinaler Membran, Makulaloch und AMD objektiv messen 6).
Es wird oft in der augenärztlichen Ambulanz verteilt. Darüber hinaus sind auf den offiziellen Websites des Japanischen Ophthalmologenverbandes und der ophthalmologischen Gesellschaften sowie auf Aufklärungsseiten zu Augenkrankheiten druckbare Vorlagen verfügbar. Einige Smartphone-Apps enthalten ebenfalls ein Amsler-Gitter zur Selbstkontrolle. Allerdings können Bildschirmauflösung und Anzeigegröße die Genauigkeit des Tests beeinträchtigen, daher ist die Verwendung eines auf Papier gedruckten Standardgitters vorzuziehen.
Die wichtigsten Augenkrankheiten, die durch die Ein-Augen-Prüfung und das Amsler-Gitter entdeckt werden können, sind unten aufgeführt.
| Symptome / Befunde | Verdächtige Haupterkrankungen | Dringlichkeit |
|---|---|---|
| Verschwommenes Sehen / Blendung | Katarakt | Niedrig (regelmäßige Untersuchung) |
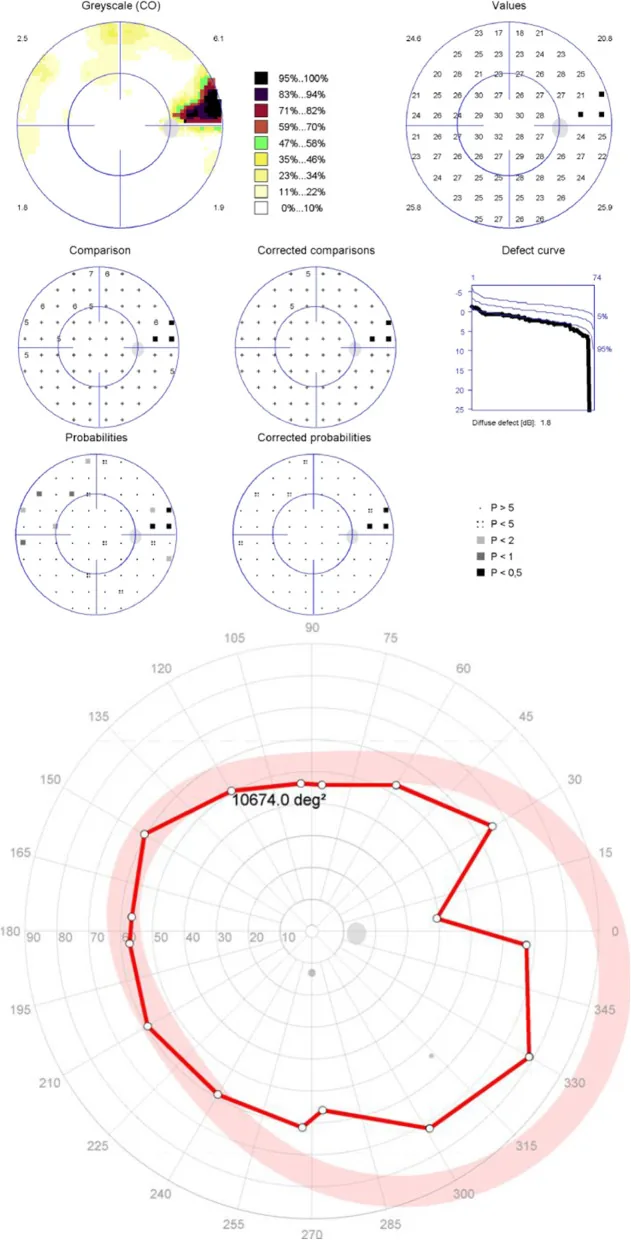
| Gesichtsfeldausfall (schleichend) | Glaukom 2) | Mittel (frühzeitige Untersuchung) |
| Zentrum ist verzerrt oder dunkel | Altersbedingte Makuladegeneration, epiretinale Membran4) | Mittel (frühe Untersuchung) |
| Plötzliche Zunahme von Floatern | Hintere Glaskörperabhebung, Netzhautriss | Mittel bis hoch (früh bis sofort) |
| Vorhängender Schatten, Gesichtsfeldausfall | Netzhautablösung | Hoch (sofort) |
| Plötzlicher Sehverlust | Zentralarterienverschluss der Netzhaut, ischämische Optikusneuropathie usw. | Hoch (sofort) |
| Sehverlust + Floater (Diabetiker) | Diabetische Retinopathie, Glaskörperblutung7) | Mittel bis hoch |
| Starke Kurzsichtigkeit mit Gesichtsfeldausfällen | Myopes Glaukom / Myope Makuladegeneration8) | Mittel (frühzeitige Vorstellung) |
Katarakt : häufigste Ursache für Sehverschlechterung bei über 50-Jährigen. Die Trübung der Linse wird als verschwommenes Sehen und Blendung wahrgenommen. Meist beidseitig, aber oft mit Seitenunterschied.
Glaukom : allmählicher Verlust des Gesichtsfelds. Das zentrale Sehen bleibt bis zum Endstadium erhalten, daher wird es ohne einäugige Prüfung spät entdeckt2). Etwa 72 % der Glaukome bei Japanern sind Normaldruckglaukome, die auch bei normalem Augeninnendruck auftreten und fortschreiten.
Altersbedingte Makuladegeneration : Hauptsymptome sind Metamorphopsie (Verzerrung gerader Linien) und zentraler Skotom. Tritt oft einseitig auf, sodass die Verzerrung beim beidäugigen Sehen schwer zu bemerken ist4). Der Amsler-Gittertest ist zur Früherkennung wirksam.
Diabetische Retinopathie : Regelmäßige Fundusuntersuchung bei Diabetikern ist obligatorisch7). Anfangs symptomlos; wenn eine Sehverschlechterung bemerkt wird, ist die Erkrankung oft bereits fortgeschritten.
Netzhautablösung : Typische Symptome sind plötzliche Zunahme von Floatern, Photopsien (Lichtblitze), vorhangartiger Schatten und Gesichtsfeldausfall. Oft ist eine Notoperation erforderlich, und eine sofortige Vorstellung ist notwendig.
Nachfolgend ein Anhaltspunkt für die Entscheidung zur Vorstellung basierend auf den Ergebnissen des Selbstchecks.
| Dringlichkeit | Beispiele für Symptome/Befunde | Empfohlenes Vorgehen |
|---|---|---|
| Sofortige Konsultation (am selben Tag) | Plötzlicher Sehverlust, vorhangartiger Schatten, plötzliche Zunahme von Mouches volantes, Photopsien, starke Augenschmerzen | Noch am selben Tag in die augenärztliche Notaufnahme oder zu einem Facharzt für Augenheilkunde |
| Frühzeitige Konsultation (innerhalb weniger Tage) | Sehunterschied zwischen beiden Augen, Verzerrung oder Ausfall im Amsler-Gitter, chronische Verschlechterung von verschwommenem Sehen oder Blendung | Innerhalb weniger Tage einen Augenarzt aufsuchen |
| Regelmäßige Konsultation (geplant) | Keine Symptome, aber Alter ≥ 40 Jahre, Risikofaktoren, Familienanamnese | Mindestens einmal jährliche augenärztliche Untersuchung1)2) |
Auch ohne Schmerzen ist ein Unterschied in Sehschärfe oder Gesichtsfeld zwischen den Augen ein wichtiges Zeichen. Glaukom, altersbedingte Makuladegeneration und Netzhauterkrankungen verlaufen alle schmerzlos. Wenn Sie einen Unterschied zwischen den Augen bemerken, wird dringend empfohlen, innerhalb weniger Tage einen Augenarzt aufzusuchen. Die Annahme „Kein Schmerz, also kein Problem“ ist gefährlich; eine frühzeitige Erkennung ist entscheidend für den Behandlungserfolg.
Die Bedeutung des monokularen Tests ergibt sich aus dem neurophysiologischen Kompensationsmechanismus des binokularen Sehens.
Das menschliche visuelle System integriert Informationen beider Augen im Gehirn (primärer visueller Kortex und höhere visuelle Kortizes). Selbst wenn Sehschärfe oder Gesichtsfeld eines Auges nachlassen, kompensieren die Eingaben des anderen Auges, sodass leichte bis mittelschwere monokulare Anomalien im täglichen binokularen Sehen oft unbemerkt bleiben.
Diese Kompensation führt insbesondere in folgenden Situationen zu Übersehen:
Laut der Tajimi-Studie sind etwa 72 % der Glaukome bei Japanern Normaldruckglaukome (die auch bei einem Augeninnendruck ≤ 21 mmHg fortschreiten)1). Die alleinige Messung des Augeninnendrucks erschwert die Erkennung; eine regelmäßige Untersuchung mit Kombination aus Beobachtung des Sehnervenkopfes, OCT-basierter RNFL-Beurteilung und Gesichtsfeldtest ist erforderlich. Selbst bei normalem Druck schreiten Gesichtsfeldausfälle fort, was zu der falschen Beruhigung führen kann, dass „der Druck normal ist, also alles in Ordnung ist“. Regelmäßige einäugige Kontrollen, um Unterschiede oder Veränderungen im Gesichtsfeld zwischen den Augen zu bemerken, können den Anstoß für einen Arztbesuch geben.
Die exsudative AMD beginnt in der Regel mit einem Auge, wobei das betroffene Auge dem anderen vorausgehen kann. Da ein gleichzeitiges Auftreten beider Augen selten ist, wird empfohlen, den Amsler-Gitter-Test für jedes Auge einzeln durchzuführen, um eine Metamorphopsie oder einen Skotom frühzeitig zu erkennen3).
Die Entwicklung und Validierung einer Smartphone-basierten Sehtest-App (Peek Acuity) schreitet voran. Ihre Nützlichkeit für das augenärztliche Screening in ländlichen Gebieten oder Regionen mit begrenzten medizinischen Ressourcen wurde berichtet, und klinische Studien zeigen eine gute Korrelation mit herkömmlichen Methoden6). Allerdings sind die Kontrolle von Auflösung, Helligkeit und Messabstand auf dem Smartphone-Bildschirm schwierig, und die Genauigkeit ist geringer als bei Untersuchungen in der Einrichtung. Derzeit wird empfohlen, sie nur als ergänzendes Referenzwerkzeug zu verwenden.
ForeseeHome ist ein Heimüberwachungsgerät für das Sehvermögen bei AMD-Patienten. In der randomisierten kontrollierten Studie HOME (Chew 2014) erkannte die Gruppe mit ForeseeHome die Umwandlung in exsudative AMD früher und reduzierte den Sehverlust signifikant im Vergleich zur herkömmlichen ambulanten Überwachung7). Es ist von der FDA zugelassen, und die Forschung zur Einführung in Japan wird fortgesetzt.
Die automatische Diagnose von Fundusbildern mittels Deep Learning geht rasch in die praktische Phase über. Die Google-Studie von Gulshan (2016) zeigte, dass ein tiefes Convolutional Neural Network die diabetische Retinopathie mit einer Sensitivität und Spezifität erkennen kann, die der eines Augenarztes entspricht oder diese übertrifft 8). In Zukunft wird ein einfaches Fundusfotografiesystem in Kombination mit einer Smartphone-Kamera und ein Selbst-Screening mittels KI-Bildinterpretation erwartet.
Die Japanische Ophthalmologische Gesellschaft führt Aufklärungsaktivitäten durch, die regelmäßige Augenuntersuchungen für Personen ab 40 Jahren empfehlen, insbesondere rund um den „Tag des Augenschutzes“ (10. Oktober) 9). Um Augenarztbesuche zu fördern, auch wenn keine Sehverschlechterung bemerkt wird, sind Patientenaufklärung und kontinuierliche gesellschaftliche Aufklärungsaktivitäten unerlässlich.