
Complicaciones oftálmicas de los corticosteroides
1. ¿Cuáles son las complicaciones oftalmológicas de los corticosteroides?
Sección titulada «1. ¿Cuáles son las complicaciones oftalmológicas de los corticosteroides?»Los corticosteroides (glucocorticoides) son fármacos esenciales para el tratamiento de una amplia variedad de enfermedades, como enfermedades autoinmunes, enfermedades inflamatorias oculares e inflamación postoperatoria. Sin embargo, su uso prolongado o en dosis altas puede causar efectos secundarios oculares graves.
La opacidad del cristalino inducida por fármacos más frecuente es la catarata esteroidea, que una vez desarrollada puede causar deterioro visual severo en un período relativamente corto. Ocurre a menudo con la administración sistémica, pero también puede desarrollarse con terapia de inhalación prolongada o colirios. Los pacientes que reciben esteroides requieren exámenes oftalmológicos regulares.
Las principales enfermedades y situaciones en las que se usan esteroides en oftalmología son las siguientes.
- Reacciones alérgicas/de hipersensibilidad: fiebre del heno, catarro primaveral, conjuntivitis alérgica
- Uveítis (anterior, posterior, panuveítis): prevención de recurrencias y control de la inflamación
- Escleritis/epiescleritis: inflamación autoinmune
- Arteritis de células gigantes: administración sistémica de emergencia para proteger la visión
- Manejo de la inflamación postoperatoria: después de cirugía de cataratas o trasplante de córnea
- Enfermedad ocular herpética: Antiinflamación de la queratitis estromal (en combinación con antivirales)
- Enfermedades orbitarias: Oftalmopatía tiroidea, pseudotumor inflamatorio orbitario
El uso a corto plazo rara vez causa complicaciones oculares, pero el aumento de la presión intraocular puede aparecer aproximadamente 2 semanas después de iniciar el tratamiento. Las cataratas generalmente ocurren con el uso prolongado, pero en los respondedores a esteroides, la presión intraocular puede aumentar incluso con el uso a corto plazo, por lo que se recomienda la medición regular de la presión intraocular independientemente de la duración del tratamiento.
2. Principales síntomas y hallazgos clínicos
Sección titulada «2. Principales síntomas y hallazgos clínicos»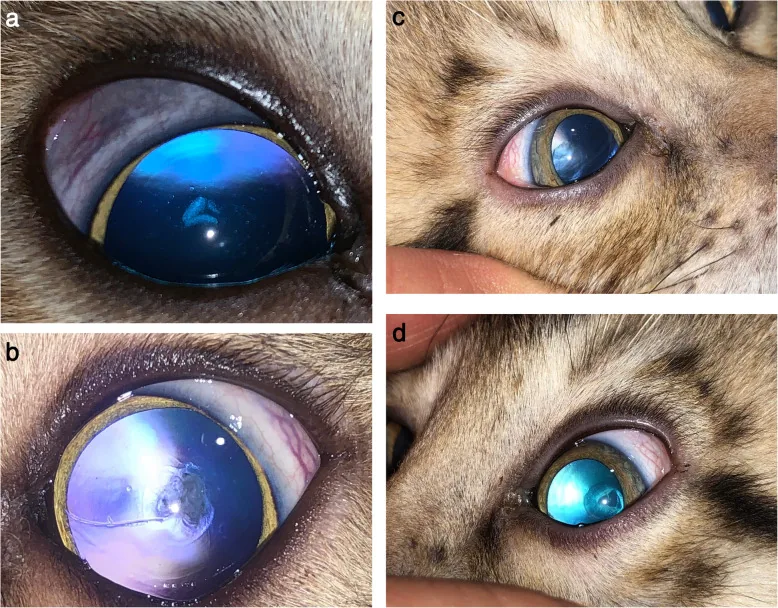
Síntomas subjetivos
Sección titulada «Síntomas subjetivos»Catarata subcapsular posterior (catarata por esteroides):
- Disminución de la agudeza visual (significativa cuando la opacidad alcanza 3 mm o más de diámetro)
- Fotofobia y deslumbramiento (sensibilidad a fuentes de luz, brillo)
- Reducción marcada de la sensibilidad al contraste a pesar de una buena agudeza visual
- La disfunción visual a menudo se nota incluso cuando la opacidad es pequeña
- A menudo asintomático (difícil de notar incluso con presión intraocular alta)
- La presión intraocular alta puede causar pesadez ocular, molestias o visión borrosa
- Defectos del campo visual (pérdida de visión periférica a medida que progresa)
Etapas de progresión de la opacidad
Sección titulada «Etapas de progresión de la opacidad»| Etapa | Hallazgos |
|---|---|
| Inicial | Opacidades puntiformes tenues o vacuolas directamente debajo de la cápsula posterior en el eje visual |
| Avanzada | Las opacidades puntiformes coalescen formando una opacidad subcapsular posterior bien delimitada, homogénea y en forma de disco (2–3 mm de diámetro). Gránulos policromáticos en azul, verde y rojo. |
| Progresión adicional | Se extiende hacia la corteza anterior. Se necesita tiempo para expandirse más allá de la línea límite. |
| Etapa tardía | Aumento de la intensidad de la luz de retrodispersión en el núcleo embrionario → Catarata nuclear complicada |
La catarata por esteroides se reconoce generalmente como catarata subcapsular posterior, pero el riesgo de catarata nuclear también es alto y la coexistencia no es rara. La PSC progresa más rápido que otros tipos de cataratas, y tres grandes estudios han demostrado que la PSC progresa más rápidamente que las cataratas nucleares o corticales 3).
Hallazgos del glaucoma por esteroides:
- Ángulo abierto (sin anomalías angulares)
- Elevación de la presión intraocular (a menudo ≥30 mmHg)
- Acumulación de matriz extracelular en la malla trabecular
- En casos de larga duración, excavación del disco óptico y adelgazamiento de la capa de fibras nerviosas de la retina
| Complicaciones | Opacidad/hallazgos típicos | Síntomas tempranos |
|---|---|---|
| Catarata por esteroides | Opacidad discoidea subcapsular posterior (progresión en 4 etapas) | Deslumbramiento y fotofobia |
| Glaucoma por esteroides | Agrandamiento de la excavación del disco óptico | Casi asintomático |
La catarata por esteroides típica se presenta como una opacidad en forma de disco en la región subcapsular posterior del eje visual, a menudo acompañada de gránulos policromáticos. Aunque la catarata relacionada con la edad también puede causar opacidad subcapsular posterior, si se observa una catarata subcapsular posterior en un paciente menor de 40 años, se debe investigar activamente el historial de uso de esteroides. En ocasiones, la diferenciación de la catarata complicada por uveítis puede ser difícil.
3. Causas y factores de riesgo
Sección titulada «3. Causas y factores de riesgo»Riesgo según la vía de administración
Sección titulada «Riesgo según la vía de administración»El riesgo de complicaciones oftálmicas por esteroides varía según la vía de administración. La administración sistémica conlleva el mayor riesgo, pero el uso tópico a largo plazo también puede provocar su desarrollo 1).
- Administración sistémica (oral/intravenosa): Mayor riesgo tanto de cataratas como de glaucoma. La aparición es relativamente rara con dosis equivalentes a prednisolona inferiores a 10 mg/día. A menudo ocurre en casos de administración sistémica en dosis altas durante más de un año.
- Gotas oftálmicas de esteroides: Riesgo menor que la administración sistémica, pero el uso prolongado puede causar catarata subcapsular posterior y aumento de la presión intraocular3)
- Esteroides inhalados (tratamiento del asma): Riesgo de catarata subcapsular posterior8)
- Esteroides intranasales: Revisiones sistemáticas indican que no hay un riesgo significativo de catarata o aumento de la presión intraocular9)
- Inyección intravítrea de triamcinolona: Se produce aumento de la presión intraocular en más del 50% de los casos, y del 1 al 2% requiere intervención quirúrgica2)
Factores de riesgo de catarata
Sección titulada «Factores de riesgo de catarata»El Patrón de Práctica Preferida de la AAO para cataratas establece que el uso de esteroides sistémicos es un factor de riesgo para la catarata subcapsular posterior, y los usuarios a largo plazo de corticosteroides inhalados u orales tienen un mayor riesgo de desarrollar cataratas3).
- Los niños son más propensos a desarrollar cataratas por esteroides que los adultos
- Los pacientes que reciben tratamiento sistémico prolongado por enfermedades sistémicas (colagenosis, LES, artritis reumatoide, síndrome nefrótico, postrasplante renal) tienen un riesgo particularmente alto
Factores de riesgo de glaucoma
Sección titulada «Factores de riesgo de glaucoma»- Glaucoma primario de ángulo abierto preexistente
- Antecedentes de aumento de la presión intraocular por uso previo de esteroides (respondedor a esteroides)
- Diabetes tipo 1
- Niños y ancianos (alta reactividad)
- Uso prolongado superior a 3 meses2)
4. Diagnóstico y métodos de examen
Sección titulada «4. Diagnóstico y métodos de examen»Diagnóstico de cataratas
Sección titulada «Diagnóstico de cataratas»La observación del cristalino con un microscopio de lámpara de hendidura es fundamental.
- Puntos de observación: Presencia de opacidades en forma de platillo y gránulos policromáticos justo debajo de la cápsula posterior, y el diámetro de la opacidad (≥2 mm indica deterioro visual).
- Retroiluminación: Fácil de confirmar opacidad subcapsular posterior y vacuolas
- Evaluación de la función visual: Incluso si la agudeza visual corregida es buena, la sensibilidad al contraste puede estar significativamente reducida, y a veces se requiere cirugía temprana
- Clasificación LOCS III: La opacidad se evalúa en cuatro categorías: nuclear (NO/NC), cortical (C) y subcapsular posterior (PSC). PSC evalúa el grado de opacidad subcapsular posterior mediante retroiluminación 4)
Lo más importante en el diagnóstico es la anamnesis detallada del uso de esteroides, incluyendo la vía de administración (sistémica, colirio, inhalación, aerosol nasal), dosis y duración. En pacientes con uveítis que usan esteroides, puede ser difícil diferenciar de la catarata complicada por uveítis. También se debe confirmar la historia de exposición a radiación y traumatismo ocular como factores de riesgo de catarata subcapsular posterior 3).
Diagnóstico del Glaucoma
Sección titulada «Diagnóstico del Glaucoma»- Medición de la presión intraocular: La tonometría de aplanación de Goldmann es el estándar
- Gonioscopía: Evaluación de ángulo abierto o anomalías del ángulo
- Campimetría: Evaluación de defectos del campo visual con perimetría estática de Humphrey
- Evaluación del nervio óptico: Evaluación de la morfología del disco óptico y la capa de fibras nerviosas de la retina mediante OCT
La agudeza visual mide la capacidad de distinguir objetivos de alto contraste (blanco y negro nítido), mientras que la sensibilidad al contraste es la capacidad de distinguir diferencias sutiles de brillo. En la catarata subcapsular posterior, la sensibilidad al contraste a menudo disminuye notablemente incluso cuando la agudeza visual es relativamente buena, causando dificultades en la vida diaria (caminar o conducir en lugares con poca luz). Si la sensibilidad al contraste está significativamente reducida, puede estar indicada la cirugía incluso con buena agudeza visual.
5. Tratamiento estándar
Sección titulada «5. Tratamiento estándar»Tratamiento de la catarata esteroidea
Sección titulada «Tratamiento de la catarata esteroidea»Manejo conservador:
- El tratamiento farmacológico de la catarata carece de evidencia suficiente de eficacia y no se recomienda3)
- Para opacidades centrales pequeñas, es posible una mejora visual temporal con midriáticos, pero se debe tener precaución por el empeoramiento del deslumbramiento
- Considerar reducir o suspender los esteroides a la dosis mínima efectiva (equilibrándolo con el manejo de la enfermedad subyacente)
Indicaciones quirúrgicas:
- A menudo es necesaria la cirugía cuando el diámetro de la opacidad subcapsular posterior es de 2 mm o más y hay deterioro de la función visual.
- Si la sensibilidad al contraste está notablemente reducida, se puede considerar la cirugía incluso si la agudeza visual es buena.
- Dado que la PSC progresa rápidamente, a menudo se requiere cirugía temprana.
Método quirúrgico:
- La facoemulsificación + inserción de LIO es el enfoque principal.
- Precaución intraoperatoria (importante): En ojos con opacidad subcapsular posterior, la cápsula posterior puede ser frágil, por lo que se debe tener cuidado para evitar la rotura de la cápsula posterior.
- En casos con uveítis subyacente, la cirugía se realiza mientras se continúa con esteroides orales durante un período relativamente estable. La inserción de LIO no es problemática.
- Si puede ser necesaria una cirugía de filtración para el glaucoma secundario, conserve la conjuntiva superior y realice la cirugía mediante una incisión corneal.
Manejo postoperatorio:
- El control de la inflamación de la enfermedad subyacente (p. ej., uveítis) es importante.
- El riesgo de opacificación de la cápsula posterior (OCP) es alto durante la administración continua de esteroides.
Tratamiento del glaucoma inducido por esteroides
Sección titulada «Tratamiento del glaucoma inducido por esteroides»Primera línea: Reducir o suspender los esteroides
- Si es posible, priorizar la reducción o suspensión de los esteroides. Sin embargo, la reducción puede ser difícil debido al manejo de la enfermedad subyacente.
- Los cambios tisulares pueden ser irreversibles, por lo que la intervención temprana es importante.
Terapia para reducir la presión intraocular (similar al glaucoma primario de ángulo abierto):
- Usar en orden: análogos de prostaglandinas, betabloqueantes, inhibidores de la anhidrasa carbónica (gotas o vía oral), agonistas de los receptores alfa-2.
- Si la presión intraocular no se controla con gotas o medicación oral, puede ser necesaria la cirugía2)
Tratamiento quirúrgico:
- Trabeculotomía: Es una opción para el glaucoma inducido por esteroides cuando la presión intraocular no se controla adecuadamente con medicamentos. Estudios multicéntricos han informado su efectividad en el control de la presión intraocular en ojos con glaucoma inducido por esteroides13)
- Trabeculoplastia láser selectiva: Es probable que sea efectiva, pero no debe realizarse en casos complicados con uveítis
- Trabeculectomía (cirugía filtrante): Se realiza cuando la trabeculotomía es insuficiente
En muchos casos, suspender o reducir los esteroides disminuye la presión intraocular. Sin embargo, si el uso prolongado ha causado cambios irreversibles en la malla trabecular (acumulación de matriz extracelular), la presión intraocular puede no mejorar incluso después de la suspensión, y pueden ser necesarios medicamentos hipotensores o cirugía. Si la suspensión es difícil debido a la enfermedad subyacente, el oftalmólogo y el médico de atención primaria deben colaborar en el manejo.
La cirugía en sí misma puede esperar buenos resultados similares a la cirugía de cataratas rutinaria. Sin embargo, si se continúan los esteroides, el riesgo de opacificación de la cápsula posterior (OCP) es alto, y es necesario un seguimiento regular después de la cirugía. La OCP se puede tratar con capsulotomía posterior con láser Nd:YAG. Dado que la cápsula posterior puede ser frágil, se requieren técnicas quirúrgicas que eviten la rotura intraoperatoria de la cápsula posterior.
6. Fisiopatología y mecanismos detallados
Sección titulada «6. Fisiopatología y mecanismos detallados»Mecanismos de la catarata esteroidea
Sección titulada «Mecanismos de la catarata esteroidea»El mecanismo exacto de la catarata esteroidea no se comprende completamente, pero se han reportado varios mecanismos5)6)10).
- Teoría del intermedio de base de Schiff: Se forma una base de Schiff entre el grupo cetona C-20 de los esteroides y los grupos nucleófilos de las proteínas del cristalino. Posteriormente, ocurre una transposición de Heyns del grupo hidroxi C-21, produciendo un aducto de amina sustituido estable. Se informa que este aducto solo se observa en cataratas inducidas por esteroides5)
- Anomalías metabólicas y de membrana: Alteración del transporte iónico en las células epiteliales del cristalino
- Daño oxidativo: Desnaturalización de proteínas del cristalino (agregación de cristalinas) debido a la producción de radicales libres
- Mecanismo mediado por el receptor de glucocorticoides: Los receptores de glucocorticoides afectan a más de 5.000 genes y causan anomalías en las moléculas de adhesión celular10)
- Formación de aductos de proteínas
- Disminución de la transparencia de las células del cristalino en la cápsula posterior y agregación de cristalinas
- Migración de las células dañadas del ecuador del cristalino hacia el lado de la cápsula posterior6)
La catarata subcapsular posterior ocurre en el eje visual, por lo que causa disfunción visual relativamente temprano. Si el diámetro de la opacidad es de 1 mm o más, afecta la función visual; con 2 mm o más, la sensibilidad al contraste disminuye notablemente incluso con buena agudeza visual corregida; con 3 mm o más, la agudeza visual también suele disminuir.
Mecanismo del glaucoma esteroideo
Sección titulada «Mecanismo del glaucoma esteroideo»Los glucocorticoides aumentan la presión intraocular al reducir la salida de humor acuoso de la cámara anterior.
- Aumento de la producción de matriz extracelular en las células de la malla trabecular: Los esteroides inhiben la degradación y promueven la deposición de matriz extracelular (como fibronectina, laminina y colágeno) en las células de la malla trabecular. Esto obstruye la estructura de la malla trabecular y perjudica la salida del humor acuoso.
- Inducción de miocilina: La miocilina es una proteína de 55 kDa inducida en las células de la malla trabecular tras la exposición a esteroides, y está implicada en la reducción de la salida de humor acuoso y la elevación de la presión intraocular inducida por esteroides2).
- Cambios en el citoesqueleto: La reorganización del citoesqueleto de actina provoca cambios morfológicos en la vía de salida del humor acuoso.
Existen diferencias individuales en la respuesta de la presión intraocular a los esteroides. En pacientes jóvenes, con presión intraocular alta o con daño severo del nervio óptico, puede ser necesaria la cirugía11). En los respondedores a esteroides, es necesario un control regular de la presión intraocular independientemente de la vía o duración de la administración12).
Mecanismo del aumento del riesgo de infección
Sección titulada «Mecanismo del aumento del riesgo de infección»Los receptores de glucocorticoides suprimen la transcripción de citocinas y quimiocinas, inhibiendo la migración y activación de las células inmunitarias. Esto reduce la inmunidad local contra hongos, virus y bacterias. En particular, las infecciones fúngicas tienden a empeorar bajo la inmunosupresión inducida por esteroides7).
7. Investigación reciente y perspectivas futuras
Sección titulada «7. Investigación reciente y perspectivas futuras»Seguridad oftálmica de los esteroides intranasales
Sección titulada «Seguridad oftálmica de los esteroides intranasales»Revisiones sistemáticas recientes han demostrado que los esteroides intranasales no se asocian significativamente con el riesgo de cataratas o aumento de la presión intraocular9). Sin embargo, incluso los esteroides considerados de baja penetración intraocular, como la fluorometolona y el loteprednol, se ha señalado que conllevan riesgos de aumento de la presión intraocular y cataratas con el uso prolongado, por lo que se requiere precaución.
Implante de liberación sostenida de acetónido de fluocinolona
Sección titulada «Implante de liberación sostenida de acetónido de fluocinolona»La investigación sobre dispositivos intravítreos de liberación sostenida de acetónido de fluocinolona está avanzando, sugiriendo una posible utilidad en el manejo a largo plazo de la uveítis2). Sin embargo, los efectos secundarios locales (aumento de la presión intraocular, cataratas) son más probables en comparación con los esteroides sistémicos, lo que requiere un manejo individualizado.
Identificación genética de respondedores a esteroides
Sección titulada «Identificación genética de respondedores a esteroides»Se cree que la respuesta de la presión intraocular a los esteroides está determinada genéticamente, y se está avanzando en la identificación de genes relacionados como el gen de la miocilina. En el futuro, se espera la realización de medicina personalizada que utilice información genética para identificar de antemano a individuos de alto riesgo de glaucoma esteroideo12).
Sí, se recomienda encarecidamente la visita regular al oftalmólogo. La elevación de la presión intraocular a menudo tiene pocos síntomas subjetivos, y las cataratas suelen ser asintomáticas en las etapas iniciales. Independientemente de la vía de administración (sistémica, gotas oftálmicas, inhalación), los pacientes en uso prolongado requieren evaluación oftalmológica (presión intraocular, cristalino, nervio óptico) al menos una o dos veces al año. Es especialmente importante controlar la presión intraocular a las 2 semanas o 1 mes después de iniciar el tratamiento.
8. Referencias
Sección titulada «8. Referencias»-
McGhee CNJ, Dean S, Danesh-Meyer H. Locally administered ocular corticosteroids: benefits and risks. Drug Saf. 2002;25(1):33-55. PMID: 11820911. doi:10.2165/00002018-200225010-00004.
-
Okoye O, Okonkwo O. Inflammatory glaucoma. Community Eye Health. 2019;32(106):S1-S4.
-
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
Chylack LT Jr, Wolfe JK, Singer DM, et al. The Lens Opacities Classification System III. Arch Ophthalmol. 1993;111(6):831-836. PMID: 8512486. doi:10.1001/archopht.1993.01090060119035.
-
Urban RC Jr, Cotlier E. Corticosteroid-induced cataracts. Surv Ophthalmol. 1986;31(2):102-110. PMID: 3541262. doi:10.1016/0039-6257(86)90077-9.
-
Jobling AI, Augusteyn RC. What causes steroid cataracts? A review of steroid-induced posterior subcapsular cataracts. Clin Exp Optom. 2002;85(2):61-75. PMID: 11952401. doi:10.1111/j.1444-0938.2002.tb03011.x.
-
Carnahan MC, Goldstein DA. Ocular complications of topical, peri-ocular, and systemic corticosteroids. Curr Opin Ophthalmol. 2000;11(6):478-483. PMID: 11141645.
-
Cumming RG, Mitchell P, Leeder SR. Use of inhaled corticosteroids and the risk of cataracts. N Engl J Med. 1997;337(1):8-14. PMID: 9203425. doi:10.1056/NEJM199707033370102.
-
Valenzuela CV, Liu JC, Vila PM, et al. Intranasal corticosteroids do not lead to ocular changes: a systematic review and meta-analysis. Laryngoscope. 2019;129(1):6-12. PMID: 30229924. PMCID: PMC6320292. doi:10.1002/lary.27209.
-
James ER. The etiology of steroid cataract. J Ocul Pharmacol Ther. 2007;23(5):403-420. PMID: 17900234. doi:10.1089/jop.2006.0067.
-
Sihota R, Konkal VL, Dada T, Agarwal HC, Singh R. Prospective, long-term evaluation of steroid-induced glaucoma. Eye (Lond). 2008;22(1):26-30. PMID: 16823461. doi:10.1038/sj.eye.6702474.
-
Phulke S, Kaushik S, Kaur S, Pandav SS. Steroid-induced glaucoma: an avoidable irreversible blindness. J Curr Glaucoma Pract. 2017;11(2):67-72. PMID: 28924342. PMCID: PMC5577123. doi:10.5005/jp-journals-10028-1226.
-
Japanese Steroid-Induced Glaucoma Multicenter Study Group. Success rates of trabeculotomy for steroid-induced glaucoma: a comparative, multicenter, retrospective cohort study. Am J Ophthalmol. 2011;151(6):1047-1056.e1. doi:10.1016/j.ajo.2010.11.028.
