
ภาวะแทรกซ้อนทางตาจากคอร์ติโคสเตียรอยด์
1. ภาวะแทรกซ้อนทางตาจากคอร์ติโคสเตียรอยด์คืออะไร
หัวข้อที่มีชื่อว่า “1. ภาวะแทรกซ้อนทางตาจากคอร์ติโคสเตียรอยด์คืออะไร”คอร์ติโคสเตียรอยด์ (glucocorticoids) เป็นยาที่จำเป็นสำหรับการรักษาโรคต่างๆ มากมาย เช่น โรคภูมิต้านตนเอง โรคตาอักเสบ และการอักเสบหลังผ่าตัด อย่างไรก็ตาม การใช้ในระยะยาวหรือในปริมาณสูงอาจทำให้เกิดผลข้างเคียงที่รุนแรงต่อดวงตาได้
ต้อกระจกจากสเตียรอยด์เป็นความขุ่นของเลนส์แก้วตาที่เกิดจากยาที่พบบ่อยที่สุด และเมื่อเกิดขึ้นแล้ว อาจทำให้สูญเสียการมองเห็นอย่างรุนแรงในระยะเวลาอันสั้น มักเกิดจากการให้ยาทางระบบ แต่ก็สามารถเกิดได้จากการสูดดมหรือยาหยอดตาในระยะยาว ผู้ป่วยที่ได้รับสเตียรอยด์จำเป็นต้องได้รับการตรวจตาเป็นประจำ
โรคและภาวะหลักที่ใช้สเตียรอยด์ในจักษุวิทยามีดังนี้:
- ปฏิกิริยาภูมิแพ้และไวเกิน: ไข้ละอองฟาง เยื่อบุตาอักเสบจากฤดูใบไม้ผลิ เยื่อบุตาอักเสบจากภูมิแพ้
- ม่านตาอักเสบ (ส่วนหน้า ส่วนหลัง และทั้งหมด): ป้องกันการกลับเป็นซ้ำและระงับการอักเสบ
- ตาขาวอักเสบและเยื่อเหนือตาขาวอักเสบ: การอักเสบจากภูมิต้านตนเอง
- หลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์: การให้ยาทางระบบฉุกเฉินเพื่อปกป้องการมองเห็น
- การจัดการการอักเสบหลังผ่าตัด: หลังผ่าตัดต้อกระจกและปลูกถ่ายกระจกตา
- โรคตาจากเริม: ลดการอักเสบของโรคกระจกตาอักเสบชนิดเนื้อเยื่อ (ใช้ร่วมกับยาต้านไวรัส)
- โรคเบ้าตา: โรคตาจากต่อมไทรอยด์, เนื้องอกเทียมอักเสบของเบ้าตา
ภาวะแทรกซ้อนทางตาพบได้น้อยเมื่อใช้ระยะสั้น แต่ความดันลูกตาสูงอาจเกิดขึ้นประมาณ 2 สัปดาห์หลังจากเริ่มการรักษา ต้อกระจกมักเกิดจากการใช้ระยะยาว แต่ในผู้ที่ตอบสนองต่อสเตียรอยด์ ความดันตาอาจสูงขึ้นแม้ในระยะสั้น ดังนั้นจึงแนะนำให้วัดความดันตาเป็นประจำโดยไม่คำนึงถึงระยะเวลาการรักษา
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”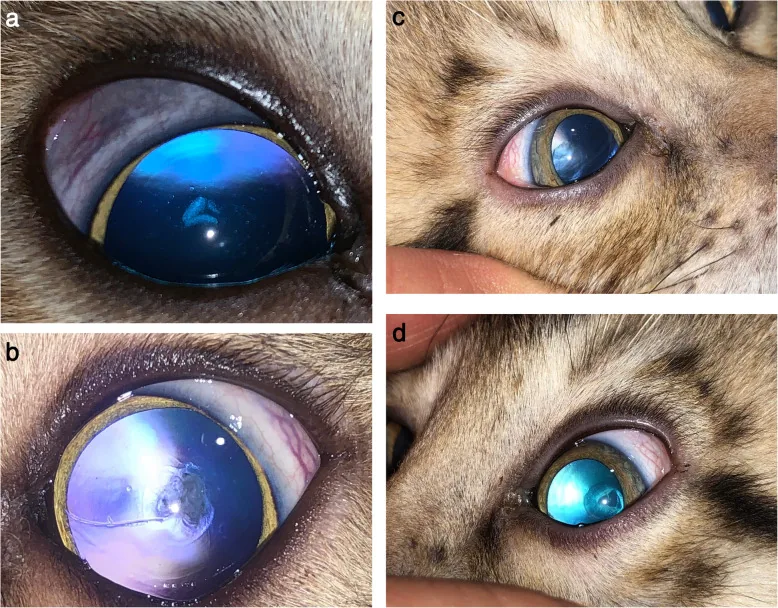
อาการที่ผู้ป่วยรู้สึกได้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึกได้”ต้อกระจกใต้แคปซูลด้านหลัง (ต้อกระจกจากสเตียรอยด์):
- การมองเห็นลดลง (การมองเห็นลดลงอย่างชัดเจนเมื่อความขุ่นมีเส้นผ่านศูนย์กลาง 3 มม. ขึ้นไป)
- กลัวแสงและแสงจ้า (ไวต่อแสงหรือรู้สึกแสบตาจากแหล่งกำเนิดแสง)
- ความไวต่อคอนทราสต์ลดลงอย่างชัดเจนแม้การมองเห็นจะดี
- ผู้ป่วยมักสังเกตเห็นความผิดปกติทางการมองเห็นตั้งแต่ระยะแรกของความขุ่น
- ส่วนใหญ่ ไม่มีอาการ (แม้ความดันลูกตาสูงก็มักไม่รู้สึก)
- เมื่อความดันลูกตาสูงมาก อาจมีอาการตาหนัก รู้สึกไม่สบาย หรือมองไม่ชัด
- ความบกพร่องของลานสายตา (เมื่อดำเนินไป ลานสายตาจะหายไปจากบริเวณรอบนอก)
ระยะการดำเนินของความขุ่น
หัวข้อที่มีชื่อว่า “ระยะการดำเนินของความขุ่น”| ระยะ | ลักษณะที่พบ |
|---|---|
| ระยะเริ่มต้น | ความขุ่นแบบจุดจางๆ หรือช่องว่างใต้แคปซูลด้านหลังโดยตรงบนแกนการมองเห็น |
| ระยะลุกลาม | ความขุ่นแบบจุดรวมตัวกันเป็นความขุ่นใต้แคปซูลด้านหลังรูปจาน ขอบเขตชัดเจน เนื้อในสม่ำเสมอ (เส้นผ่านศูนย์กลาง 2-3 มม.) เม็ดสีหลายสี (น้ำเงิน เขียว แดง) |
| ลุกลามมากขึ้น | ขยายเข้าไปในคอร์เทกซ์ด้านหน้า ต้องใช้เวลาในการข้ามเส้นแบ่ง |
| ระยะปลาย | ความเข้มของการกระเจิงกลับของนิวเคลียสตัวอ่อนเพิ่มขึ้น → ภาวะแทรกซ้อนของต้อกระจกนิวเคลียส |
โดยทั่วไปต้อกระจกจากสเตียรอยด์ถือเป็นต้อกระจกใต้แคปซูลด้านหลัง แต่ความเสี่ยงของต้อกระจกนิวเคลียสก็สูงเช่นกัน และการเกิดร่วมกันไม่ใช่เรื่องยาก PSC ดำเนินไปเร็วกว่าต้อกระจกชนิดอื่น และการศึกษาใหญ่สามชิ้นแสดงให้เห็นว่า PSC ดำเนินไปเร็วกว่าต้อกระจกนิวเคลียสและคอร์เทกซ์3).
อาการของต้อหินจากสเตียรอยด์:
- มุมเปิด (ไม่มีความผิดปกติของมุม)
- ความดันลูกตาสูง (มัก ≥30 มิลลิเมตรปรอท)
- การสะสมของสารนอกเซลล์ใน trabecular meshwork
- ในรายเรื้อรัง: การขยายของ cupping ของจานประสาทตาและการบางของชั้นใยประสาทจอตา
| ภาวะแทรกซ้อน | ความขุ่น/ลักษณะที่พบโดยทั่วไป | อาการเริ่มแรกที่ผู้ป่วยรู้สึกได้ |
|---|---|---|
| ต้อกระจกจากสเตียรอยด์ | ฝ้าขุ่นใต้แคปซูลด้านหลังรูปจาน (ดำเนิน 4 ระยะ) | อาการตาพร่าและกลัวแสง |
| ต้อหินจากสเตียรอยด์ | การขยายของรอยบุ๋มประสาทตา | แทบไม่มีอาการ |
ต้อกระจกจากสเตียรอยด์โดยทั่วไปจะมีลักษณะขุ่นเป็นแผ่นรูปจานบริเวณใต้แคปซูลด้านหลังบนแนวแกนสายตา ร่วมกับเม็ดสีหลายสี ต้อกระจกใต้แคปซูลด้านหลังสามารถเกิดได้ในต้อกระจกตามวัยเช่นกัน แต่หากพบในผู้ที่มีอายุต่ำกว่า 40 ปี ควรสอบถามประวัติการใช้สเตียรอยด์อย่างละเอียด บางครั้งอาจแยกยากจากต้อกระจกที่เกิดร่วมกับม่านตาอักเสบ
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”ความเสี่ยงตามเส้นทางการให้ยา
หัวข้อที่มีชื่อว่า “ความเสี่ยงตามเส้นทางการให้ยา”ความเสี่ยงของภาวะแทรกซ้อนทางตาจากสเตียรอยด์แตกต่างกันไปตามเส้นทางการให้ยา การให้ยาทางระบบมีความเสี่ยงสูงที่สุด แต่การใช้ยาเฉพาะที่เป็นเวลานานก็สามารถทำให้เกิดโรคได้เช่นกัน1).
- การให้ยาทางระบบ (รับประทาน/ฉีดเข้าเส้นเลือด): มีความเสี่ยงสูงที่สุดต่อต้อกระจกและต้อหิน พบได้น้อยเมื่อใช้ยาในขนาดเทียบเท่าเพรดนิโซโลน ≤10 มก./วัน มักเกิดในกรณีที่ได้รับยาขนาดสูงทางระบบนานกว่า 1 ปี
- ยาหยอดตาสเตียรอยด์: ความเสี่ยงต่ำกว่าการให้ยาแบบทั่วร่างกาย แต่การใช้ในระยะยาวอาจทำให้เกิดต้อกระจกชนิดใต้แคปซูลด้านหลังและความดันลูกตาสูงขึ้น3)
- สเตียรอยด์ชนิดสูด (รักษาโรคหอบหืด): มีความเสี่ยงต่อต้อกระจกชนิดใต้แคปซูลด้านหลัง8)
- สเตียรอยด์ชนิดพ่นจมูก: มีการทบทวนวรรณกรรมอย่างเป็นระบบที่ระบุว่าไม่มีความเสี่ยงอย่างมีนัยสำคัญต่อต้อกระจกหรือความดันลูกตาสูง9)
- การฉีดไตรแอมซิโนโลนเข้าแก้วตา: ทำให้ความดันลูกตาสูงขึ้นในมากกว่า 50% ของกรณี และในจำนวนนี้ 1-2% จำเป็นต้องได้รับการผ่าตัด2)
ปัจจัยเสี่ยงของต้อกระจก
หัวข้อที่มีชื่อว่า “ปัจจัยเสี่ยงของต้อกระจก”แนวทางปฏิบัติที่พึงประสงค์ (Preferred Practice Pattern) ของ AAO สำหรับต้อกระจกระบุว่าการใช้สเตียรอยด์ทั่วร่างกายเป็นปัจจัยเสี่ยงต่อต้อกระจกชนิดใต้แคปซูลด้านหลัง และผู้ที่ใช้คอร์ติโคสเตียรอยด์ชนิดสูดหรือรับประทานในระยะยาวมีความเสี่ยงสูงในการเกิดต้อกระจก3).
- เด็กมีความไวต่อการเกิดต้อกระจกจากสเตียรอยด์มากกว่าผู้ใหญ่
- ผู้ป่วยที่ได้รับการรักษาทางระบบระยะยาวสำหรับโรคทางระบบ (โรคคอลลาเจน, SLE, ข้ออักเสบรูมาตอยด์, กลุ่มอาการเนฟโฟรติก, หลังปลูกถ่ายไต) มีความเสี่ยงสูงเป็นพิเศษ
ปัจจัยเสี่ยงของโรคต้อหิน
หัวข้อที่มีชื่อว่า “ปัจจัยเสี่ยงของโรคต้อหิน”- โรคต้อหินมุมเปิดปฐมภูมิที่มีอยู่เดิม
- ประวัติความดันลูกตาสูงจากการใช้สเตียรอยด์ในอดีต (ผู้ตอบสนองต่อสเตียรอยด์)
- เบาหวานชนิดที่ 1
- เด็กและผู้สูงอายุ (มีปฏิกิริยาสูง)
- การใช้เป็นเวลานานเกิน 3 เดือน2)
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”การวินิจฉัยต้อกระจก
หัวข้อที่มีชื่อว่า “การวินิจฉัยต้อกระจก”การตรวจพื้นฐานคือการสังเกตเลนส์ด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp)
- จุดสังเกต: การมีขุ่นเป็นรูปจานใต้แคปซูลด้านหลังและเม็ดหลายสี เส้นผ่านศูนย์กลางของความขุ่น (มากกว่า 2 มม. ทำให้การมองเห็นบกพร่อง)
- การส่องผ่านแสง (Transillumination): ช่วยให้เห็นความขุ่นใต้แคปซูลด้านหลังและช่องว่างได้ง่าย
- การประเมินการมองเห็น: แม้สายตาที่แก้ไขแล้วดี แต่ความไวต่อคอนทราสต์อาจลดลงอย่างมาก ซึ่งบางครั้งอาจต้องผ่าตัดเร็ว
- การจำแนก LOCS III: ประเมินความขุ่นใน 4 ประเภท: นิวเคลียส (NO/NC), คอร์เทกซ์ (C), และใต้แคปซูลด้านหลัง (PSC) ประเมิน PSC ด้วยการส่องผ่านแสงเพื่อดูระดับความขุ่นใต้แคปซูลด้านหลัง4)
สิ่งที่สำคัญที่สุดในการวินิจฉัยคือ ประวัติการใช้สเตียรอยด์โดยละเอียด รวมถึงเส้นทางการให้ (ทั่วร่างกาย, ยาหยอดตา, การสูดดม, พ่นจมูก) ขนาดยา และระยะเวลา ในผู้ป่วยยูเวียอักเสบที่ใช้สเตียรอยด์ อาจแยกจากต้อกระจกที่เกิดจากยูเวียอักเสบได้ยาก ควรตรวจสอบประวัติการได้รับรังสีและการบาดเจ็บที่ตาเป็นปัจจัยเสี่ยงของต้อกระจกใต้แคปซูลด้านหลัง3)
การวินิจฉัยโรคต้อหิน
หัวข้อที่มีชื่อว่า “การวินิจฉัยโรคต้อหิน”- การวัดความดันลูกตา: การวัดด้วยเครื่องวัดความดันลูกตาแบบ Goldmann applanation เป็นมาตรฐาน
- การตรวจมุมตา: การมีมุมเปิดหรือความผิดปกติของมุมตา
- การตรวจลานสายตา: การประเมินความบกพร่องของลานสายตาด้วยเครื่องวัดลานสายตา Humphrey แบบสถิต
- การประเมินเส้นประสาทตา: การประเมินรูปร่างของหัวประสาทตาและชั้นใยประสาทจอประสาทตาด้วย OCT
การมองเห็นวัดความสามารถในการแยกแยะคอนทราสต์สูง (ตัวชี้วัดขาวดำที่ชัดเจน) ในขณะที่ความไวต่อคอนทราสต์คือความสามารถในการแยกแยะความแตกต่างของความสว่างเล็กน้อย ในต้อกระจกชนิด subcapsular หลัง ความไวต่อคอนทราสต์มักลดลงอย่างมากแม้การมองเห็นจะค่อนข้างดี ทำให้เกิดปัญหาในชีวิตประจำวัน (การเดินในที่มืด การขับรถ ฯลฯ) หากความไวต่อคอนทราสต์ลดลงอย่างมีนัยสำคัญ อาจพิจารณาผ่าตัดแม้การมองเห็นจะดีก็ตาม
5. วิธีการรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. วิธีการรักษามาตรฐาน”การรักษาต้อกระจกจากสเตียรอยด์
หัวข้อที่มีชื่อว่า “การรักษาต้อกระจกจากสเตียรอยด์”การรักษาแบบประคับประคอง:
- ไม่แนะนำให้ใช้ยารักษาต้อกระจกเนื่องจากหลักฐานประสิทธิภาพไม่เพียงพอ3)
- การใช้ยาขยายรูม่านตาอาจช่วยปรับปรุงการมองเห็นชั่วคราวในกรณีต้อกระจกจุดเล็กตรงกลาง แต่ต้องระวังอาการแย่ลงของแสงจ้า
- พิจารณาลดขนาดยาสเตียรอยด์ให้เหลือขนาดที่มีประสิทธิภาพต่ำสุดหรือหยุดยา (โดยสมดุลกับการจัดการโรคพื้นเดิม)
ข้อบ่งชี้ในการผ่าตัด:
- การผ่าตัดมักจำเป็นเมื่อเส้นผ่านศูนย์กลางของความขุ่นใต้แคปซูลด้านหลังมีขนาด 2 มม. ขึ้นไป ร่วมกับการทำงานของการมองเห็นบกพร่อง
- หากความไวต่อคอนทราสต์ลดลงอย่างมีนัยสำคัญ ควรพิจารณาการผ่าตัดแม้ว่าความคมชัดของการมองเห็นจะดีก็ตาม
- เนื่องจากต้อกระจกใต้แคปซูลด้านหลัง (PSC) ดำเนินไปอย่างรวดเร็ว การผ่าตัดตั้งแต่เนิ่นๆ จึงมักจำเป็น
วิธีการผ่าตัด:
- การสลายต้อกระจกด้วยคลื่นเสียงความถี่สูง (phacoemulsification) + การใส่เลนส์แก้วตาเทียม (IOL) เป็นวิธีหลัก
- ข้อควรระวังระหว่างผ่าตัด (สำคัญ): แคปซูลด้านหลังอาจเปราะบางในดวงตาที่มีความขุ่นใต้แคปซูลด้านหลัง และต้องระวังเพื่อหลีกเลี่ยงการฉีกขาดของแคปซูลด้านหลัง
- ในกรณีที่มีม่านตาอักเสบเป็นโรคพื้นเดิม การผ่าตัดจะดำเนินการในขณะที่ยังคงรับประทานสเตียรอยด์ในช่วงที่ค่อนข้างสงบ การใส่เลนส์แก้วตาเทียมไม่มีปัญหา
- หากอาจจำเป็นต้องผ่าตัดกรองเพื่อรักษาโรคต้อหินทุติยภูมิ ให้สงวนเยื่อบุตาส่วนบนและทำการผ่าตัดผ่านแผลที่กระจกตา
การดูแลหลังผ่าตัด:
- การควบคุมการอักเสบของโรคพื้นเดิม (เช่น ม่านตาอักเสบ) มีความสำคัญ
- ในระหว่างที่ได้รับสเตียรอยด์ต่อเนื่อง ความเสี่ยงของต้อกระจกทุติยภูมิ (PCO) ก็สูงเช่นกัน
การรักษาโรคต้อหินจากสเตียรอยด์
หัวข้อที่มีชื่อว่า “การรักษาโรคต้อหินจากสเตียรอยด์”ทางเลือกแรก: การลดหรือหยุดสเตียรอยด์
- หากเป็นไปได้ ควรให้ความสำคัญกับการลดขนาดยาหรือหยุดยาสเตียรอยด์ อย่างไรก็ตาม การลดขนาดยาอาจทำได้ยากเนื่องจากการจัดการโรคต้นเหตุ
- การเปลี่ยนแปลงของเนื้อเยื่ออาจไม่สามารถกลับคืนได้ ดังนั้นการดูแลตั้งแต่เนิ่นๆ จึงสำคัญ
การรักษาลดความดันลูกตา (เช่นเดียวกับโรคต้อหินมุมเปิดปฐมภูมิ):
- ใช้ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน ยาปิดกั้นเบตา ยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (ยาหยอดตาและยารับประทาน) ยากระตุ้นตัวรับอัลฟา-2 ตามลำดับ
- หากควบคุมความดันลูกตาไม่ดีด้วยยาหยอดตาหรือยากิน อาจจำเป็นต้องผ่าตัด2)
การรักษาโดยการผ่าตัด:
- การผ่าตัดเปิดท่อระบายน้ำ (Trabeculotomy): เป็นทางเลือกในโรคต้อหินจากสเตียรอยด์ที่ควบคุมความดันลูกตาไม่ได้ด้วยยา การศึกษาหลายศูนย์รายงานว่ามีประสิทธิภาพในการควบคุมความดันลูกตาในตาที่เป็นต้อหินจากสเตียรอยด์13)
- การเลเซอร์ trabeculoplasty แบบเลือกสรร: ตอบสนองดี แต่ไม่ควรทำในกรณีที่มีม่านตาอักเสบร่วม
- การผ่าตัด Trabeculectomy (การผ่าตัดกรอง): ทำเมื่อการผ่าตัดเปิดท่อระบายน้ำไม่เพียงพอ
ในหลายกรณี ความดันลูกตาจะลดลงเมื่อหยุดหรือลดขนาดยาสเตียรอยด์ อย่างไรก็ตาม หากการเปลี่ยนแปลงของเนื้อเยื่อใน trabecular meshwork (การสะสมของ extracellular matrix) จากการใช้ในระยะยาวกลายเป็นแบบไม่สามารถกลับคืนได้ ความดันลูกตาอาจไม่ดีขึ้นหลังหยุดยา และอาจจำเป็นต้องใช้ยาลดความดันลูกตาหรือการผ่าตัด หากการหยุดยาเป็นเรื่องยากเนื่องจากโรคประจำตัว จักษุแพทย์และแพทย์ผู้ดูแลหลักควรทำงานร่วมกันในการจัดการ
การผ่าตัดเองสามารถคาดหวังผลลัพธ์ที่ดีเช่นเดียวกับการผ่าตัดต้อกระจกทั่วไป อย่างไรก็ตาม ในระหว่างการได้รับสเตียรอยด์ต่อเนื่อง ความเสี่ยงของต้อกระจกหลังผ่าตัด (PCO) สูง และจำเป็นต้องติดตามผลอย่างสม่ำเสมอหลังการผ่าตัด PCO สามารถรักษาได้ด้วยการผ่าแคปซูลหลังด้วยเลเซอร์ Nd:YAG เนื่องจากแคปซูลหลังอาจเปราะบาง จึงต้องใช้เทคนิคการผ่าตัดที่ระมัดระวังเพื่อหลีกเลี่ยงการฉีกขาดของแคปซูลหลังระหว่างการผ่าตัด
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”กลไกการเกิดต้อกระจกจากสเตียรอยด์
หัวข้อที่มีชื่อว่า “กลไกการเกิดต้อกระจกจากสเตียรอยด์”ยังไม่ทราบกลไกการเกิดต้อกระจกจากสเตียรอยด์อย่างสมบูรณ์ แต่มีรายงานกลไกหลายประการ 5)6)10).
- ทฤษฎีการเกิดสารมัธยันต์ชิฟฟ์เบส (Schiff base intermediate): เกิดชิฟฟ์เบสระหว่างหมู่คีโตน C-20 ของสเตียรอยด์กับหมู่นิวคลีโอไฟล์ของโปรตีนเลนส์ จากนั้นเกิดการจัดเรียงตัวใหม่แบบเฮนส์ (Heyns rearrangement) ของหมู่ไฮดรอกซิล C-21 ทำให้เกิดสารผลิตภัณฑ์เติมอะมีนที่เสถียร สารผลิตภัณฑ์เติมนี้รายงานว่าพบเฉพาะในต้อกระจกที่เกิดจากสเตียรอยด์5)
- ความผิดปกติของเมแทบอลิซึมและการทำงานของเยื่อหุ้มเซลล์ผิดปกติ: การขนส่งไอออนในเซลล์เยื่อบุผิวเลนส์ตาผิดปกติ
- ความเสียหายจากออกซิเดชัน: การเสื่อมสภาพของโปรตีนเลนส์ (การรวมตัวของคริสตัลลิน) จากการผลิตอนุมูลอิสระ
- กลไกผ่านตัวรับกลูโคคอร์ติคอยด์: ตัวรับกลูโคคอร์ติคอยด์มีผลต่อยีนมากกว่า 5,000 ยีน ทำให้เกิดความผิดปกติของโมเลกุลการยึดเกาะเซลล์10)
- การเกิดโปรตีนแอดดักต์ (protein adduct)
- ความโปร่งใสของเส้นใยเลนส์ในแคปซูลหลังลดลงและการรวมตัวของคริสตัลลิน
- การเคลื่อนย้ายเซลล์บริเวณเส้นศูนย์สูตรเลนส์ที่เสียหายไปยังด้านหลังของแคปซูล6)
ต้อกระจกใต้แคปซูลส่วนหลังทำให้เกิดความบกพร่องทางการมองเห็นค่อนข้างเร็วเนื่องจากเกิดขึ้นบนแกนสายตา หากเส้นผ่านศูนย์กลางของความขุ่นเท่ากับ 1 มม. ขึ้นไป จะส่งผลต่อการทำงานของการมองเห็น หากเท่ากับ 2 มม. ขึ้นไป ความไวต่อคอนทราสต์จะลดลงอย่างมีนัยสำคัญแม้ว่าสายตาที่แก้ไขแล้วจะดี และหากเท่ากับ 3 มม. ขึ้นไป สายตามักจะลดลงเช่นกัน
กลไกของต้อหินจากสเตียรอยด์
หัวข้อที่มีชื่อว่า “กลไกของต้อหินจากสเตียรอยด์”กลูโคคอร์ติคอยด์เพิ่มความดันลูกตาโดยลดการไหลออกของอารมณ์ขันน้ำจากช่องหน้าม่านตา
- การเพิ่มการผลิตเมทริกซ์นอกเซลล์ในเซลล์ trabecular meshwork: สเตียรอยด์ยับยั้งการสลายเมทริกซ์นอกเซลล์ (เช่น ไฟโบรเนกติน ลามินิน คอลลาเจน) ในเซลล์ trabecular meshwork และส่งเสริมการสะสมของเมทริกซ์เหล่านี้ ทำให้โครงสร้างตาข่ายของ trabecular meshwork อุดตันและขัดขวางการไหลออกของอารมณ์ขันน้ำ
- การเหนี่ยวนำไมโอซิลิน: ไมโอซิลินเป็นโปรตีนขนาด 55 kDa ที่ถูกเหนี่ยวนำในเซลล์ trabecular meshwork เมื่อสัมผัสกับสเตียรอยด์ และเกี่ยวข้องกับการลดการไหลออกของอารมณ์ขันน้ำและการเพิ่มความดันลูกตาที่เกิดจากสเตียรอยด์2)
- การเปลี่ยนแปลงโครงร่างเซลล์: การจัดระเบียบใหม่ของโครงร่างแอคตินทำให้เกิดการเปลี่ยนแปลงทางสัณฐานวิทยาของทางเดินไหลออกของอารมณ์ขันน้ำ
การตอบสนองของความดันลูกตาต่อสเตียรอยด์แตกต่างกันไปในแต่ละบุคคล ผู้ป่วยอายุน้อย ผู้ที่มีความดันลูกตาสูง หรือผู้ที่มีความเสียหายของเส้นประสาทตาอย่างรุนแรงอาจต้องได้รับการผ่าตัด11) ในผู้ที่ตอบสนองต่อสเตียรอยด์ จำเป็นต้องตรวจวัดความดันลูกตาเป็นประจำโดยไม่คำนึงถึงเส้นทางการให้ยาหรือระยะเวลา12)
กลไกการเพิ่มความเสี่ยงต่อการติดเชื้อ
หัวข้อที่มีชื่อว่า “กลไกการเพิ่มความเสี่ยงต่อการติดเชื้อ”ตัวรับกลูโคคอร์ติคอยด์ยับยั้งการถอดรหัสของไซโตไคน์และคีโมไคน์ และยับยั้งการเคลื่อนที่และการกระตุ้นของเซลล์ภูมิคุ้มกัน ทำให้ภูมิคุ้มกันเฉพาะที่ต่อเชื้อรา ไวรัส และแบคทีเรียลดลง โดยเฉพาะการติดเชื้อรามักจะแย่ลงภายใต้ภาวะกดภูมิคุ้มกันจากสเตียรอยด์7)
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”ความปลอดภัยทางตาของสเตียรอยด์ชนิดพ่นจมูก
หัวข้อที่มีชื่อว่า “ความปลอดภัยทางตาของสเตียรอยด์ชนิดพ่นจมูก”การทบทวนวรรณกรรมอย่างเป็นระบบเมื่อเร็วๆ นี้แสดงให้เห็นว่าสเตียรอยด์ชนิดพ่นจมูกไม่มีความสัมพันธ์อย่างมีนัยสำคัญกับความเสี่ยงต่อต้อกระจกหรือความดันลูกตาสูง9) อย่างไรก็ตาม แม้แต่สเตียรอยด์ที่ถือว่ามี “การซึมผ่านต่ำ” เช่น ฟลูออโรเมโธโลนและโลเทพรีดนอล ก็ยังมีความเสี่ยงต่อการเพิ่มความดันลูกตาและต้อกระจกเมื่อใช้ในระยะยาว จึงต้องใช้ความระมัดระวัง
การปลูกฝังฟลูโอซิโนโลนอะซีโทไนด์แบบปลดปล่อยช้า
หัวข้อที่มีชื่อว่า “การปลูกฝังฟลูโอซิโนโลนอะซีโทไนด์แบบปลดปล่อยช้า”การวิจัยเกี่ยวกับอุปกรณ์ปลดปล่อยช้าฟลูโอซิโนโลนอะซีโทไนด์ในน้ำวุ้นตากำลังก้าวหน้า โดยชี้ให้เห็นถึงประโยชน์ที่เป็นไปได้ในการจัดการระยะยาวของยูเวียอักเสบ2) อย่างไรก็ตาม ผลข้างเคียงเฉพาะที่ (ความดันลูกตาสูงและต้อกระจก) พบได้บ่อยกว่าเมื่อเทียบกับสเตียรอยด์ชนิดทั่วร่างกาย จึงจำเป็นต้องมีการจัดการเป็นรายบุคคล
การระบุทางพันธุกรรมของผู้ตอบสนองต่อสเตียรอยด์
หัวข้อที่มีชื่อว่า “การระบุทางพันธุกรรมของผู้ตอบสนองต่อสเตียรอยด์”การตอบสนองของความดันลูกตาต่อสเตียรอยด์เชื่อว่าถูกกำหนดโดยพันธุกรรม และการระบุยีนที่เกี่ยวข้อง เช่น ยีนไมโอซิลิน กำลังดำเนินไป ในอนาคต คาดว่าจะเกิดการแพทย์เฉพาะบุคคลที่สามารถระบุผู้ที่มีความเสี่ยงสูงต่อโรคต้อหินจากสเตียรอยด์ล่วงหน้าโดยใช้ข้อมูลทางพันธุกรรม12)
ใช่ แนะนำให้ไปพบจักษุแพทย์เป็นประจำอย่างยิ่ง ความดันลูกตาที่สูงขึ้นมักไม่มีอาการให้รู้สึก และต้อกระจกก็มักไม่มีอาการในระยะเริ่มต้น ไม่ว่าจะเป็นทางให้ยา (ทั่วร่างกาย, ยาหยอดตา, การสูดดม) ผู้ป่วยที่ใช้เป็นเวลานานจำเป็นต้องได้รับการประเมินทางจักษุ (ความดันลูกตา, เลนส์แก้วตา, ประสาทตา) อย่างน้อยปีละ 1-2 ครั้ง โดยเฉพาะการตรวจความดันลูกตาในช่วง 2 สัปดาห์ถึง 1 เดือนหลังจากเริ่มการรักษามีความสำคัญ
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”-
McGhee CNJ, Dean S, Danesh-Meyer H. Locally administered ocular corticosteroids: benefits and risks. Drug Saf. 2002;25(1):33-55. PMID: 11820911. doi:10.2165/00002018-200225010-00004.
-
Okoye O, Okonkwo O. Inflammatory glaucoma. Community Eye Health. 2019;32(106):S1-S4.
-
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
Chylack LT Jr, Wolfe JK, Singer DM, et al. The Lens Opacities Classification System III. Arch Ophthalmol. 1993;111(6):831-836. PMID: 8512486. doi:10.1001/archopht.1993.01090060119035.
-
Urban RC Jr, Cotlier E. Corticosteroid-induced cataracts. Surv Ophthalmol. 1986;31(2):102-110. PMID: 3541262. doi:10.1016/0039-6257(86)90077-9.
-
Jobling AI, Augusteyn RC. What causes steroid cataracts? A review of steroid-induced posterior subcapsular cataracts. Clin Exp Optom. 2002;85(2):61-75. PMID: 11952401. doi:10.1111/j.1444-0938.2002.tb03011.x.
-
Carnahan MC, Goldstein DA. Ocular complications of topical, peri-ocular, and systemic corticosteroids. Curr Opin Ophthalmol. 2000;11(6):478-483. PMID: 11141645.
-
Cumming RG, Mitchell P, Leeder SR. Use of inhaled corticosteroids and the risk of cataracts. N Engl J Med. 1997;337(1):8-14. PMID: 9203425. doi:10.1056/NEJM199707033370102.
-
Valenzuela CV, Liu JC, Vila PM, et al. Intranasal corticosteroids do not lead to ocular changes: a systematic review and meta-analysis. Laryngoscope. 2019;129(1):6-12. PMID: 30229924. PMCID: PMC6320292. doi:10.1002/lary.27209.
-
James ER. The etiology of steroid cataract. J Ocul Pharmacol Ther. 2007;23(5):403-420. PMID: 17900234. doi:10.1089/jop.2006.0067.
-
Sihota R, Konkal VL, Dada T, Agarwal HC, Singh R. Prospective, long-term evaluation of steroid-induced glaucoma. Eye (Lond). 2008;22(1):26-30. PMID: 16823461. doi:10.1038/sj.eye.6702474.
-
Phulke S, Kaushik S, Kaur S, Pandav SS. Steroid-induced glaucoma: an avoidable irreversible blindness. J Curr Glaucoma Pract. 2017;11(2):67-72. PMID: 28924342. PMCID: PMC5577123. doi:10.5005/jp-journals-10028-1226.
-
Japanese Steroid-Induced Glaucoma Multicenter Study Group. Success rates of trabeculotomy for steroid-induced glaucoma: a comparative, multicenter, retrospective cohort study. Am J Ophthalmol. 2011;151(6):1047-1056.e1. doi:10.1016/j.ajo.2010.11.028.
